Содержание
Разделы сайта
-
- Заявка на обучение
- Задать вопрос
- Преподаватели
- Экспертное мнение
- Статьи и материалы с обучения
Новости Вопросы ответы Отзывы Екатерина Кевра ответ: Материалы с обучения Мнение экспертов Статьи Преподаватели Фотогалерея Статьи и материалы с обучения 1970-01-01T03:00:11+03:00
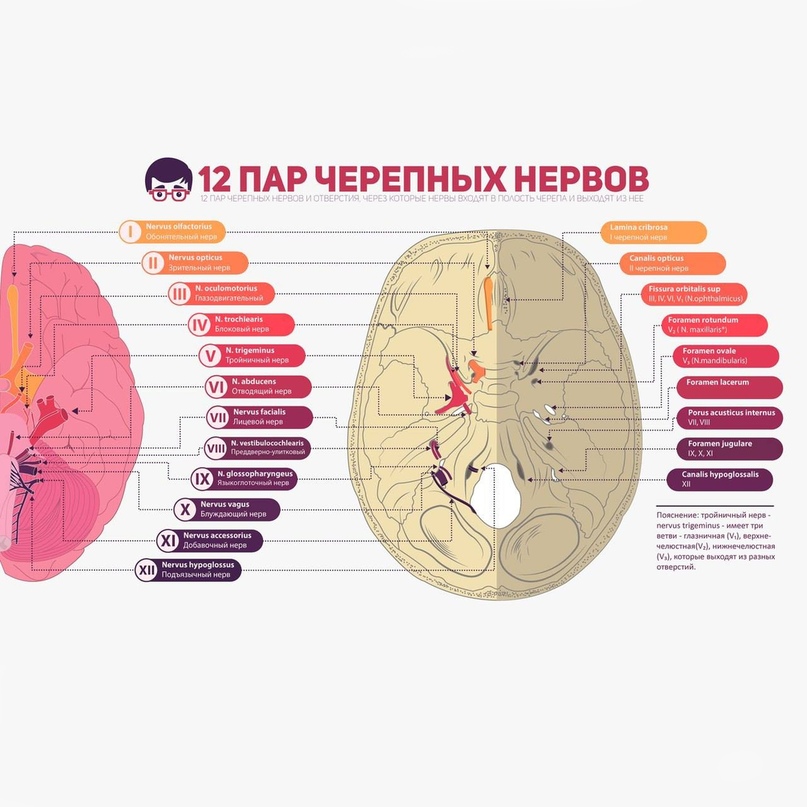
Существует 12 пар черепных нервов. Каждый из них обозначается по порядку расположения римскими цифрами. На лице расположено много нервных ответвлений, функционирование которых тесно связано с лицевыми мышцами.
I пара — обонятельный нерв (лат. nervus olfactorius);
II пара — зрительный нерв (лат. nervus opticus);
III пара — глазодвигательный нерв (лат. nervus oculomotorius);
IV пара — блоковый нерв (лат. nervus trochlearis);
V пара — тройничный нерв (лат. nervus trigeminus);
VI пара — отводящий нерв (лат. nervus abducens);
VII пара — лицевой нерв (лат. nervus facialis);
VIII пара — преддверно-улитковый нерв (лат. nervus vestibulocochlearis);
IX пара — языкоглоточный нерв (лат. nervus glossopharyngeus);
Х пара — блуждающий нерв (лат. nervus vagus);
XI пара — добавочный нерв (лат. nervus accessorius);
XII пара — подъязычный нерв (лат. nervus hypoglossus).
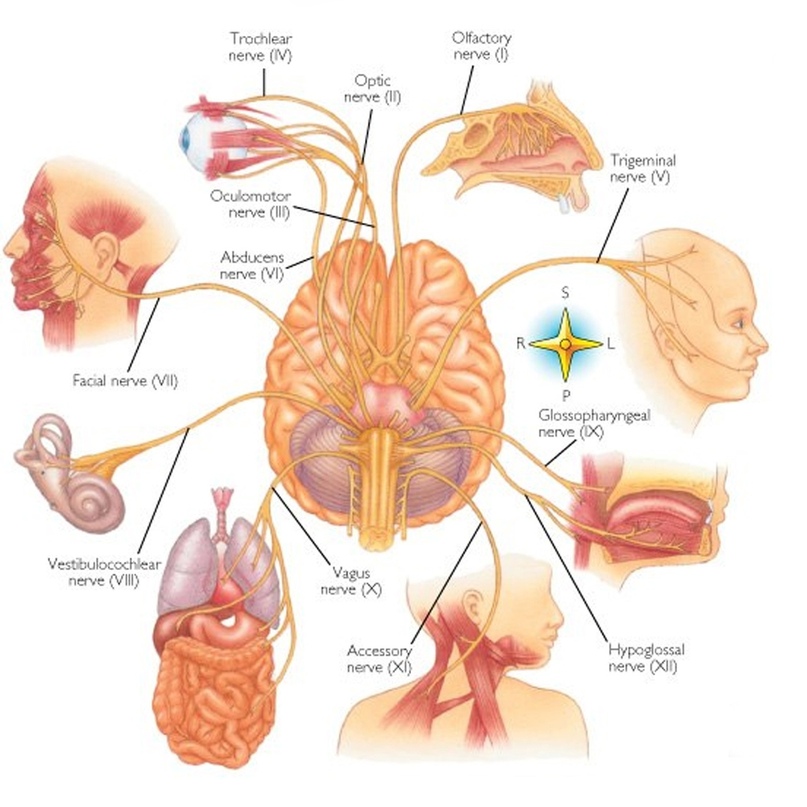
Нервные волокна идут от ядер к мускулатуре:
обонятельного нерва – к органам обоняния;
зрительного – к сетчатке глаза;
глазодвигательного – к глазным яблока;
блокового – к верхней косой мышце;
тройничного – к жевательной мускулатуре;
отводящего – к латеральной прямой мышце;
лицевого нерва – к мимическим мышцам;
преддверно-улиткового – к вестибулярному отделу;
языкоглоточного – к шилоглоточной мышце, околоушной железе, глотке и задней трети языка;
блуждающего – к мышцам глотки, гортани и мягкого неба;
добавочного – к мышцам головы, плеча и лопатки;
подъязычный нерв иннервирует мускулатуру языка.
- Обонятельный нерв – отвечает за чувствительность обоняния. На поверхности слизистой оболочки носа расположены нейроны специальной чувствительности – обонятельной. Нейросенсорные клетки передают информацию через нейронную цепь в передний отдел парагиппокампальной извилины, которая является ассоциативной зоной обонятельной системы.
2. Зрительный нерв. Волокна зрительного нерва начинаются в нейронах сетчатки глаза, проходят сосудистую, белочную оболочки глаза и глазницу, образуя в жировом теле начало зрительного нерва и глазничную часть нерва, входя в зрительный канал. Заканчиваются волокна в затылочной доли. Зрительный нерв передает импульсы (фотохимическую реакцию палочек и колбочек сетчатки глаза) в зрительный центр затылочной доли коры головного мозга, где эта информация обрабатывается.
3. Глазодвигательный нерв – смешанный нерв, состоит двух видов ядер. Исходит из покрышки ножек мозга, лежащих на одном уровне с верхними холмиками крыши среднего мозга. Волокна нерва делятся на две ветви: верхняя подходит к поднимающей верхнее веко мышце, а нижняя делится еще на три ветви. Которые иннервируют медиальную прямую мышцу глаза, нижнюю прямую мышцу и глазодвигательный корешок, направляющийся к ресничному узлу. Ядра глазодвигательного нерва обеспечивают приведение, поднятие, опускание и поворот глазного яблока, иннервируя 4 из 6 глазодвигательных мышц.
4. Блоковый нерв. Его ядра исходят из покрышки ножек мозга на уровне нижних холмиков крыши среднего мозга. Огибает ножку мозга с латеральной стороны, выходит из щели возле височной доли, следуя к стенке пещеристого синуса, входит в глазницу сквозь верхнюю глазничную щель. Иннервирует верхнюю косую мышцу глаза. Обеспечивает поворот глаза к носу, отведение кнаружи и вниз.
5. Тройничный нерв – смешанный, сочетает в себе чувствительные и двигательные промежуточные нервы. Первые передают информацию о чувствительности кожи лица (тактильной, болевой и температурной), носовых и ротовых слизистых оболочек наряду с импульсами от зубов и височно-нижнечелюстных суставов. Двигательные волокна тройничного нерва иннервируют жевательные, височные, челюстно-подъязычные, крыловидные мышцы, а также мышцу, отвечающую за барабанную перепонку.
6. Отводящий нерв – ядро находится в задней части мозга и проецируется в лицевом бугорке. Волокна выходят в борозде между мостом и пирамидой, сквозь твердую оболочку головного мозга, вступая в пещеристый синус, входит в глазницу, ложась под глазодвигательным нервом и иннервируя всего одну глазодвигательную мышцу – латеральную прямую мышцу, обеспечивающую отведение глазного яблока кнаружи.
7. Лицевой нерв, числится в группе черепно-мозговых нервов и отвечает за иннервацию мимических мышц лица, слезной железы, а также вкусовой чувствительности переднего отдела языка. Он является двигательным, но на основании мозга к нему присоединяются промежуточные нервы, отвечающие за вкусовое и сенсорное восприятие. Поражение этого нерва вызывает периферический паралич иннервируемых мышц, что приводит к нарушению симметрии лица.
8. Преддверно-улитковый нерв. Два разных корешка специальной чувствительности: одни переносят импульсы от полукружных проток вестибулярного лабиринта, другие – проводят слуховые импульсы от спирального органа улиткового лабиринта. Этот нерв ответственный за передачу слуховых импульсов и наше равновесие.
9. Языко-глоточный нерв – играет очень важную роль в анатомии лица. Он отвечает за двигательную иннервацию: окологлоточной железы (обеспечивая ее секреторную функцию), мышц глотки, чувствительность мягкого неба, барабанной полости, глотки, миндалин, мягкого нёба, евстахиевой трубы, а также за вкусовое восприятие задней части языка. И имеет парасимпатические волокна. В случае поражения языкового нерва может произойти: потеря вкусового восприятия задней трети языка и ощущения его положения в ротовой полости, отсутствие глоточного и небного рефлексов, как и другие отклонения.
10. Блуждающий нерв. имеет двигательные, чувствительные и парасимпатические волокна. Он иннервирует гортанные и поперечно-полосатые мышцы пищевода, а также мышцы мягкого нёба и глотки. Осуществляет парасимпатическую иннервацию гладких мышц пищевода, кишечника, лёгких и желудка, сердечной мышцы наряду с чувствительной иннервацией части наружного слухового канала, барабанной перепонки и участка кожи за ухом, также слизистой оболочки нижней части глотки и гортани. Влияет на выработку секретов желудка и поджелудочной железы. Одностороннее поражение данного нерва вызывает провисание мягкого нёба со стороны поражения, отклонение язычка в здоровую сторону и паралич голосовой связки. При двустороннем полном параличе блуждающего нерва наступает смерть.
11. Добавочный нерв. Два вида ядер: двойное, расположено в задних отделах продолговатого мозга, а также это двигательное ядро языкоглоточного и блуждающего нервов. Ядро добавочного нерва, находится в заднебоковом отделе переднего рога серого вещества спинного мозга. Иннервирует грудино-ключично-сосцевидную мышцу, которая обеспечивает наклон в свою сторону шейного отдела, поднимает голову, плечо, лопатку, вращает лицо в противоположную сторону, приводит лопатки к позвоночнику.
12. Подъязычный нерв. Главная функция – двигательная иннервация языка, а именно: шилоязычной, подбородочно-язычной и подъязычно-язычной мышц наряду с поперечными и прямыми мышцами языка. При одностороннем поражении данного нерва язык смещается в здоровую сторону, а высунутым изо рта отклоняется в сторону поражения. При этом происходит атрофия мышц парализованной части языка, которая практически не сказывается на речи и жевательных функциях.
По вопросам обучения: Людмила; +79219015105; электронная почта: kurs@vsenitishop.ru. Консультация по препаратам: Оксана, +79119952960; электронная почта: zakaz@vsenitishop.ru. Будем рады видеть Вас по адресу: Ординарная улица, 21, Санкт-Петербург.
Назад к списку Перейти к: навигация, поиск
Глазодвигательный нерв [n. oculomotorius (PNA, JNA, BNA)] — III пара черепных нервов, двигательный нерв, иннервирующий наружные мышцы глаза (кроме верхней косой и наружной прямой). В его составе проходят парасимпатические волокна, предназначенные для иннервации гладких мышц глазного яблока (m. ciliaris и m. sphincter pupillae). Глазодвигательный нерв развивается так же, как IV и VI пары черепных нервов, в связи с головными (предушными) миотомами; из них в процессе развития формируются наружные мышцы глаза. Нейробласты, из которых возникают волокна Глазодвигательного нерва, располагаются в базальной пластинке среднего мозга. Глазодвигательный нерв состоит из миелиновых нервных волокон. На протяжении ствола Глазодвигательного нерва встречаются заключенные в нем нервные клетки, по-видимому, парасимпатической природы. У низших позвоночных ствол Глазодвигательного нерва включает значительное скопление нервных клеток, которые у высших позвоночных образуют ресничный узел (gangl, ciliare).
Анатомия
Ядра Глазодвигательногой нерва (nuclei n. oculomotorii) лежат в среднем мозге в покрышке ножки мозга под мозговым водопроводом (aquaeductus cerebri). К ядрам Г. н. принадлежат заднелатеральное ядро (nucleus dorsolateralis) и переднемедиальное ядро (nucleus ventromedialis) — латерально расположенные парные крупноклеточные ядра; центральное хвостовое ядро (nucleus caudalis centralis) — непарное крупноклеточное ядро (nucleus Perlia); добавочное (автономное) ядро [nucleus accessorius (autonomicus)] — мелкоклеточное ядро Якубовича—Эдингера—Вестфаля. Волокна, берущие начало от нижнего отдела ядер, перекрещиваются между собой; другие же волокна, не перекрещиваясь, идут дугообразно, пересекают красное ядро (nucleus ruber) и выходят многочисленными корешками на основании мозга из медиальной борозды ножки мозга (sulcus med. cruris cerebri) около заднего продырявленного вещества (substantia perforata post.). Окруженный мягкими мозговыми оболочками, Г. н. проходит между задней мозговой артерией (а. cerebri post.) и верхней мозжечковой артерией (a. cerebelli sup.), направляясь кнаружи и вперед к пещеристому синусу (sinus cavernosus), где входит сначала в его верхнюю стенку, а затем в наружную. В синусе близ Г. н. (рис. 1) лежат внутренняя сонная артерия (a. carotis interna) и отводящий нерв (n. abducens). Блоковой нерв (n. trochlearis) и глазной нерв (п. ophthalmicus) располагаются в наружной стенке синуса. Г. н. входит в полость глазницы через верхнюю глазничную щель (fissura orbitalis sup.). В области пещеристого синуса к Г. н. присоединяются симпатические волокна из внутреннего сонного сплетения (plexus caroticus internus) и чувствительные волокна из глазного нерва для наружных мышц глаза. В глазнице Г. н. делится на две ветви. Верхняя ветвь (ramus sup.) располагается над зрительным нервом (n. opticus) между верхней прямой мышцей (m. rectus sup.) и мышцей, поднимающей верхнее веко (m. levator palpebrae sup.), и иннервирует эти мышцы. Нижняя ветвь (ramus inf.) отдает две короткие ветви к медиальной прямой мышце (m. rectus med.) и нижней прямой мышце (m. rectus inf.) и одну более длинную к нижней косой мышце (m. obliquus inf.). В заднем отделе глазницы от нижней ветви Г. н. отходит глазодвигательный корешок (radix oculomotoria; radix brevis, BNA) к ресничному узлу (gangl, ciliare), расположенному на наружной стороне зрительного нерва. От этого узла начинаются короткие ресничные нервы (nn. ciliares breves), которые проникают в глазное яблоко и иннервируют его гладкие мышцы — ресничную мышцу (m. ciliaris) и сфинктер зрачка (m. sphincter pupillae).
По данным Сентаготаи (J. Szentagothai, 1943), локализация клеточных зон, ответственных за деятельность наружных мышц глазного яблока, в латеральном ядре Г. н. следующая (рис. 2): клеточные группы, расположенные в самом верхнем отделе ядра, иннервируют нижнюю прямую мышцу глаза, нижележащие клеточные группы — нижнюю косую, затем внутреннюю прямую, верхнюю прямую мышцы, а клеточные группы, расположенные в самом нижнем отделе ядра,— мышцу, поднимающую верхнее веко. Дополнения в эту схему внесены М. В. Пуцилло (1970). На основании изучения количества перерожденных клеток в латеральных ядрах Г. н. при различных изолированных парезах наружных мышц глаза у человека он считает, что мышца, поднимающая верхнее веко, иннервируется клеточными группами нижнего отдела ядра, нижняя прямая мышца — клетками в месте перехода от нижнего отдела к средней трети ядра, а внутренняя прямая мышца — клетками верхней трети ядра. Для сочетанных движений эти центры объединяются аксонами вставочных клеток, а также задним продольным пучком (fasciculus longitudinalis post.) и покрышечноспинномозговым трактом (tractus tectospinalis). Через задний продольный пучок ядра Г. н. соединяются с ядрами отводящего нерва; кроме того, в нем проходят волокна от вестибулярной системы (наличие этих волокон объясняет нистагм при заболевании вестибулярного аппарата). С мозжечком ядра Г. н. соединяются через посредство вестибулярных ядер, ядер ретикулярной формации (formatio reticularis) моста и прямым путем — волокнами, проходящими через верхнюю ножку мозжечка (pedunculus cerebellaris sup.), от которых после перекреста отделяются волокна к ядрам Г. н. (волокна Климова — Валленберга). Путь, связывающий ядра Г. н. с корой полушария головного мозга, еще недостаточно изучен.
Патология
Расстройства функций Глазодвигательного нерва бывают связаны с инфекциями, интоксикациями, опухолевыми и сосудистыми заболеваниями. При этом могут поражаться ядра Г.н. или его ствол, в результате чего возникают параличи мышц, иннервируемых Г. н. Функции Г. н. выпадают полностью или частично; поражение Г. н. может быть односторонним и двусторонним. При полном выпадении функций клинически выявляется птоз (см.), отклонение глазных яблок кнаружи и несколько вниз (см. Косоглазие), расширение зрачка, отсутствие реакции зрачка на свет и аккомодацию, двоение (см. Диплопия). При частичном выпадении функций имеются только некоторые из перечисленных симптомов.
Полное и частичное расстройство функций Г. н. наблюдается при повреждении нервного ствола, частичное — при патологическом процессе в области ядер Г. н., так как они, как правило, полностью не повреждаются.
Для поражения ядер характерно избирательное выключение функций Глазодвигательного нерва, когда остаются сохранными функции некоторых мышц, иннервируемых этим нервом. Эти расстройства могут сочетаться со спазмом взгляда (см. Взора паралич, судорога), параличом взгляда кверху — синдром Парино (см. Парино синдром), спазмами конвергенции, при попытке посмотреть вверх — с клоническими судорогами конвергенции. При ядерных поражениях Г. н. иногда бывает вертикальный нистагм и миоз (см.) в результате раздражения ядра или мидриаз (см.) — при выпадении функции соответствующего ядра; перечисленные симптомы возникают в результате раздражения или выключения образований, расположенных вокруг водопровода мозга вблизи от ядер глазодвигательных нервов, и носят название синдрома водопровода мозга. Этот синдром возникает при повышении давления цереброспинальной жидкости в III желудочке и водопроводе мозга. При пневмоэнцефалографии (см. Энцефалография) в этих случаях выявляется расширение полости III желудочка (гидроцефалия). Иногда при описанном синдроме наблюдается сонливость. При опухолях, особенно шишковидной железы, синдром водопровода мозга может сочетаться с мозжечковыми симптомами (синдром Нотнагеля). Процесс, вызывающий поражение ядер Г. н. и рядом лежащих структур, может проявляться альтернирующими синдромами — Бенедикта, Вебера, m. к. ядра Г. н. расположены по соседству с красным ядром, черной субстанцией, медиальной петлей и пирамидным путем (см. Альтернирующие синдромы). Эти синдромы могут возникать при облитерации отдельных коротких ветвей задней мозговой артерии и сочетаться с поражением таламуса.
Ствол Глазодвигательного нерва поражается различными патологическим процессами. При инфекциях, интоксикациях и аутоинтоксикациях развиваются невриты Г. н. Они бывают при сифилисе, в ранней и поздней стадиях болезни; при дифтерии имеет место частичное, избирательное поражение волокон Г. н., обеспечивающих аккомодацию (возникает паралич аккомодации); невриты Г. н. развиваются при цереброспинальных менингитах, реже при кори, брюшном тифе и малярии. Токсические невриты Г. н. возникают при отравлении свинцом, ботулизме, у алкоголиков, у больных сахарным диабетом. Невриты Г. н. могут быть самостоятельными, а также проявлением полиневрита, общего или ограничивающегося черепными нервами. Симптомы поражения Г. н. развиваются в течение нескольких часов или дней. В дальнейшем наступает либо регресс симптомов до полного восстановления функций, либо остаются стойкие расстройства глазодвигательных функций.
Поражение Г. н. часто наблюдается при субарахноидальных кровоизлияниях на основании мозга, аневризмах внутренней сонной и задней соединительной артерий.
Описаны врожденные и наследственные поражения Г. н. При этих формах наряду с параличами глазодвигательных мышц отмечаются судороги мышц: поднимающей верхнее веко, сфинктера зрачка и ресничной. Выделяют периодические параличи Г. н. при ассоциированной мигрени. В пожилом возрасте у таких больных после одного из приступов функция Г. н. может не восстановиться.
Сдавление Глазодвигательного нерва чаще всего вызывают опухоли в средней черепной ямке, и в частности аденомы гипофиза, арахноидэндотелиомы малого крыла, а также опухоли полушарий большого мозга, особенно опухоли, приводящие к ущемлению височной доли в отверстии намета мозжечка. При опухолях срединной и парасагиттальной локализации давление передается на ствол мозга и Г. н. у места выхода может ущемляться ветвями базилярной артерии. При опухолях в задней черепной ямке в связи с выпячиванием моста мозга или при придавливании ствола мозга к основанию черепа также происходит сдавление Г. н. При опухолях мозга патология Г. н. связана с явлениями дислокации мозга (см.) и повышением внутричерепного давления (см.). Фишер-Брюгге (Fischer-Brugge, 1951) описал дислокационный парез Г. н. в результате придавливания ствола нерва в области намета мозжечка к краю ската и назвал его синдромом кливусного края; при нем выпадает реакция зрачков на свет и расширяется зрачок. При опухолях головного мозга, по данным Е. Ж. Трона (1966), изолированное поражение Г. н. наблюдается в 1,5% и совместно с отводящим нервом в 1% случаев.
Лечение поражений Глазодвигательного нерва направлено на лечение основного заболевания (инфекций, интоксикаций, опухолей, аневризм и др.); кроме того, необходимо включать противовоспалительные, дегидратационные средства, целесообразно использовать препараты восстановительного действия (прозерин, галантамин).
Библиография Абдуллаев М. С. Нервы двигательного аппарата глаза, Баку, 1973; Козлов В. И. Строение внутримозгового отдела глазодвигательного нерва, Арх. анат., гистол, и эмбриол., в. 6, с. 69, 1965; Трон Е. Ж. Заболевания зрительного пути, Л., 1968; Сlаrа M. Das Nervensystemdes Menschen, S. 472, Lpz., 1959.
H. H. Аносов; E. П. Кононова (ан.).
Категория: Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Консультант врача
Электронная медицинская библиотека
Вход / регистрация Версия для слабовидящих
Показать все Электронная медицинская библиотека “Консультант врача” Медицинские специальности Акушерство и гинекология (255) Аллергология и иммунология (48) Анестезиология-реаниматология (107) Бактериология (10) Вирусология (14) Гастроэнтерология (88) Гематология (32) Генетика (21) Гериатрия (16) Гигиена детей и подростков (9) Гигиена питания (8) Гигиена труда (6) Гигиеническое воспитание (2) Дезинфектология (5) Дерматовенерология (74) Детская кардиология (14) Детская онкология (7) Детская урология-андрология (3) Детская хирургия (39) Детская эндокринология (7) Диетология (20) Инфекционные болезни (85) Кардиология (142) Клиническая лабораторная диагностика (38) Клиническая фармакология (56) Колопроктология (9) Косметология (11) Лабораторная генетика (4) Лечебная физкультура и спортивная медицина (29) Мануальная терапия (7) Медико-социальная экспертиза (3) Неврология (147) Нейрохирургия (50) Неонатология (43) Нефрология (32) Общая врачебная практика (семейная медицина) (457) Общая гигиена (5) Онкология (111) Организация здравоохранения и общественное здоровье (152) Ортодонтия (7) Остеопатия (4) Оториноларингология (60) Офтальмология (63) Паразитология (3) Патологическая анатомия (39) Педиатрия (268) Пластическая хирургия (9) Профпатология (10) Психиатрия (72) Психиатрия-наркология (20) Психотерапия (38) Пульмонология (69) Радиационная гигиена (3) Радиология (22) Радиотерапия (8) Ревматология (33) Рентгенология (79) Рентгенэндоваскулярные диагностика и лечение (6) Рефлексотерапия (2) Санитарно-гигиенические лабораторные исследования (1) Сексология (6) Сердечно-сосудистая хирургия (24) Скорая медицинская помощь (60) Социальная гигиена и организация госсанэпидслужбы (9) Стоматология детская (25) Стоматология общей практики (64) Стоматология ортопедическая (25) Стоматология терапевтическая (32) Стоматология хирургическая (28) Судебно-медицинская экспертиза (9) Судебно-психиатрическая экспертиза (7) Сурдология-оториноларингология (7) Терапия (361) Токсикология (8) Торакальная хирургия (15) Травматология и ортопедия (66) Трансфузиология (22) Ультразвуковая диагностика (24) Управление сестринской деятельностью (15) Управление и экономика фармации (8) Урология (85) Фармацевтическая технология (21) Фармацевтическая химия и фармакогнозия (12) Фармация (13) Физиотерапия (26) Фтизиатрия (24) Функциональная диагностика (27) Хирургия (190) Челюстно-лицевая хирургия (27) Эндокринология (139) Эндоскопия (14) Эпидемиология (12) НастроитьВсе
- Вы можете перейти на главную страницу
- Перейти к интересующей Вас дисциплине в боковой панели
- Или что-то найти, с помощью поисковой строки
Спасибо за Ваш выбор!
Паралич мимической мускулатуры лица – это отсутствие произвольных движений мимической мускулатуры, обусловленное поражением двигательных центров головного мозга, проводящих путей центральной или периферической нервной системы. То есть, это заболевание, при котором часть лица «не работает». Паралич мимической мускулатуры всегда связан с нарушением проводимости импульса по лицевому нерву (VII пара черепно-мозговых нервов).
Функции лицевого нерва
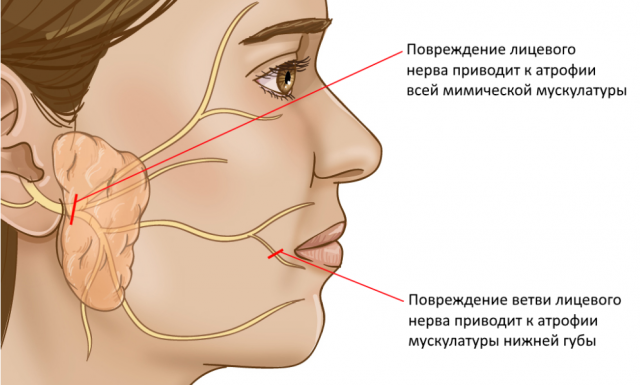
Лицевой нерв иннервирует (обеспечивает связь с центральной нервной системой) мимические мышцы, отвечающих за движение мышц лица и выражение всех наших эмоций. Лицевых нервов всего 2: правый и левый, каждый из которых отвечает за соответствующую половину лица. Лицевой нерв имеет пять ветвей: 1-я ветвь иннервирует мышцы верхней трети лица, 2-я и 3-я иннервирует мышцы средней трети лица, 4-я ветвь отвечает за движения нижней трети лица и 5-я ветвь приводит в работу мимическую мышцу шеи – m. platysma. Лицевой нерв единным стволом выходит из черепа через шилососцевидное отверстие пирамиды височной кости. Деление на ветви происходит в области околоушной слюнной железы. Нарушение целостности нерва приведет к параличу мимической мускулатуры, которую он иннервирует. Соответственно, если повреждение нерва произошло в полости черепа, в канале височной кости и также до момента отхождения ветвей, то паралич проявится на всей половине лица, соответствующей стороне повреждения. Если же повреждена какая-то из ветвей или несколько ветвей лицевого нерва, то паралич возникнет только в тех зонах, где находятся мышцы, которые иннервируют данные ветви. Самая тяжелая степень паралича мимической мускулатуры – это повреждение лицевого нерва на уровне ствола.
Как проявляется паралич лица? Симптомы паралича лица
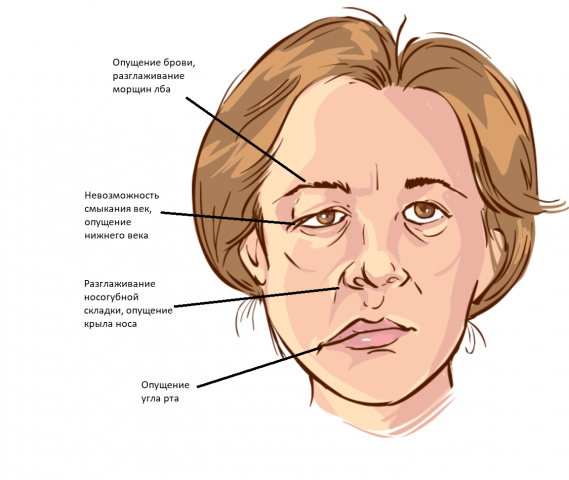
Все вышеперечисленные симптомы значительно снижают качество жизни человека с данным диагнозом.
Причины развития паралича лицевого нерва:
- Доброкачественные и злокачественные новообразования мозга, что чаще всего связано с невриномами слухового нерва;
- Заболевания и новообразования среднего уха;
- Травмы и операции в височной области;
- Травмы и операции околоушной области, что нередко является ятрогенным осложнением при удаление плеоморфной аденомы околоушной слюнной железы;
- Злокачественные образования околоушной слюнной железы;
- Вирусные инфекции, в том числе и вирус герпеса человека;
- Идиопатические поражения – паралич Белла.
Лечение паралича мимической мускулатуры лица
Лечение паралича мимической мускулатуры нельзя откладывать! В данном случае время не терпит! Связано это с не с самим нервом, а с изменениями, которые происходят в мимической мускулатуре. Нерв можно восстановить и через 25 лет после возникновения первых признаков паралича, но вот вернуть возможность движения мышц не получится. Современные исследования показывают, что мимические мышцы полностью теряют возможность к сокращению через 2 года отсутствия их движений. Мышцы, не получающие функциональную нагрузку, атрофируются, мышечная ткань замещается на фиброзную, а такие ткани не способны сокращаться.
Операции, проводимые при данном заболевании:
Нейропластика: жевательный нерв, подъязычный, кросс пластика, комбинация методов.
Данный метод подходит для пациентов с длительностью заболевания не более 1,5-2-х лет. Суть данного метода заключается в реиинервации лицевого нерва (к «неработающему» лицевому нерву подшивается нерв, который проводит импульс) другим двигательным нервом (как правило, используется жевательный нерв, либо подъязычный нерв). Операция проводится с использованием современной микрохирургии. Данная операция проводится в стационаре под наркозом и относится к высокотехнологичной медицинской помощи (ВМП). Волокна работающего нерва прорастают по лицевому нерву, таким образом импульс доходит до мимических мышц и они начинают сокращаться. Как следствие, появляются движения лица, восстанавливается определенный объем мимики.
Кросс-нерв – это нервный аутотрансплантат взятый с икроножного нерва (n.suralis) через мини-разрез в области лодыжки. Данный аутотрансплантат сшивается с лицевым нервом на здоровой стороне и через туннель (без видимых разрезов) проводится и вшивается в лицевой нерв на поврежденной стороне. Через данный трансплантат нервный импульс проходит со здоровой на больную сторону, приводя в движения мышцы на поврежденной стороне лица. При этом донорская зона (нога) функционально не страдает, функция не нарушается. Данный метод часто используется в клинической практике в сочетании с другими методами лечения.
Реабилитационный период занимает от 4-х месяцев до 2-х лет. В данном периоде необходимо строго выполнять рекомендации: ежедневная миогимнастика, миостимуляция, массаж.
| Иллюстрация нейропластики лицевого нерва с использованинем жевательной ветви тройничного нерва: |
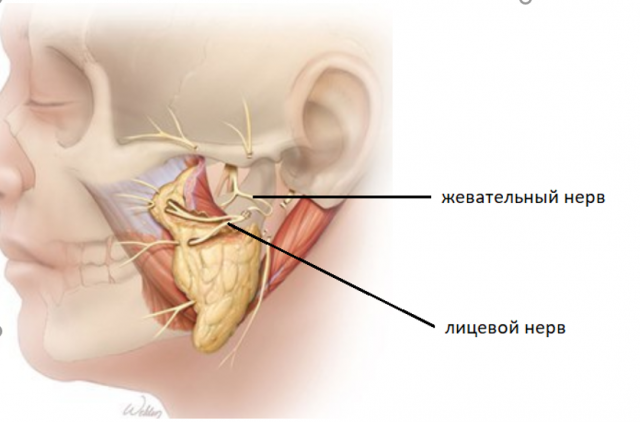 |
Аутотрансплантация мышцы (стройная мышца, широчайшая мышца спины)
Данный метод подходит для пациентов с длительностью заболевания более 1,5-2-х лет. Суть данного метода заключается в переносе мышцы с донорской зоны (стройная мышца – бедро, широчайшая мышца – спина) на лицо, при котором сосуды мышечного лоскута вшиваются в сосуды лица при помощи микроскопа. Таким образом, данный аутотрансплантат кровоснабжается и «приживается». Мышца реиннервируется через жевательный (либо подъязычный) нерв и кросс-нерв. Данная операция проводится в стационаре под наркозом, которая также является высокотехнологичной. Пересаженная мышца иммитирует сокращения мышц средней зоны лица, то есть появляется улыбка. В донорской зоне остается незаметный тонкий рубец, функция которого не нарушается.
Реабилитационный период занимает от 4-х месяцев до 2-х лет. В данном периоде необходимо строго выполнять рекомендации: ежедневная миогимнастика, миостимуляция, массаж.
| Иллюстрация аутотрансплантации стройной мышцы: |
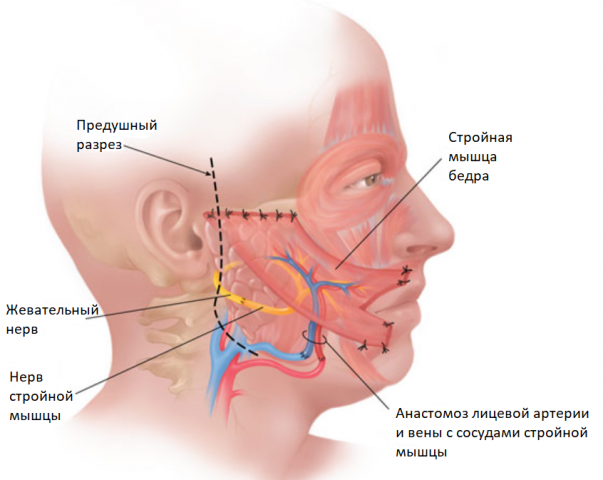 |
Аутотрансплантация мышц (височная мышца).
| Иллюстрация транспозиции височной мышцы: |
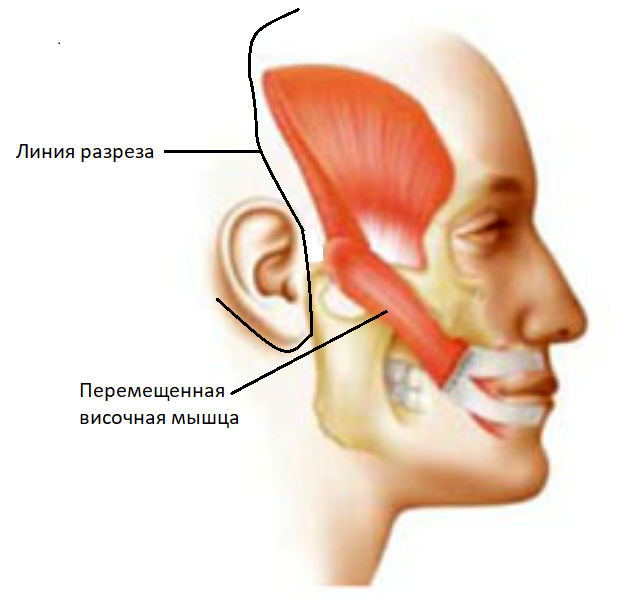 |
Статическая коррекция лица.
Данный метод подходит для пациентов с любой длительностью заболевания. Часто используется как дополнение к ранее описанным вариантам лечения. Суть данного метода заключается в перемещении и фиксации мягких тканей лица на больной стороне в симметричное положение относительно здоровой стороны. Результатом является симметрия лица в покое, движения не появляются (если данный метод используется отдельно, без сочетания с ранее описанными методами). При данной коррекции часто используются нити, сетки, фасции для дополнительной фиксации тканей. Реабилитационный период занимает от 1-го до 6-ти месяцев.
При всех методах хирургического лечения разрезы проводятся, как при подтяжке лица, в волосистой части головы, по естественной складке в предушной области, за ушной раковиной. После таких разрезов не остается видимых рубцов. Донорская зона, вне зависимости от метода, функционально не несет потерь.
Результаты хирургического лечения паралича мимической мускулатуры лица
Результат данных операций (за исключением статической коррекции) проявляется не сразу. Как правило, результат проявляется через 4-8 месяцев – появляются первые слабые движения, которые постепенно усиливаются при обязательном соблюдении рекомендаций специалиста. Это связано с тем, что нервы прорастают заново, по данным литературы – до 1 мм в сутки. Сначала появляются ощущения в виде «прострелов», «бегающих мурашек» и тд. Это свидетельствует о росте нерва по ходу нервных волокон. Первые движения достаточно слабые, так как мышцы долгое время были без нагрузки, поэтому требуется время, чтобы для их функционального восстановления, при этом необходимо их постоянно рационально нагружать. Таким образом, реабилитация занимает очень важную ключевую роль в итоговом результате. И пациент должен быть готов к ежедневным занятиям и не моментальному результату.
Какие обследования необходимы перед операцией?
Перед операцией требуется определенный объем обследований:
- Консультация нейрофизиолога;
- Электромионейрография (ЭНМГ) мимических и жевательных мышц;
- УЗИ мягких тканей лица;
- УЗИ и ангиография сосудов лица и донорской зоны (при аутотрансплантации мышц);
- Общая предоперационная подготовка.
Где проводят хирургическое лечение паралича мимической мускулатуры лица?
Специалистами отделения челюстно-лицевой и реконструктивной хирургии ФГБУ НКЦО ФМБА России совместно с отделением заболеваний уха разработана и внедрена в практику уникальная методика хирургического лечения пациентов с параличом мимической мускулатуры лица. Первые операции пациентам с данной патологией в России выполнены специалистами ФГБУ НКЦО ФМБА России – отохирургом, д.м.н. Хассаном Диабом и челюстно-лицевым хирургом Екатериной Орловой.
Здоровый человек редко задумывается насколько важна мимика и какую она играет роль в нашей жизни, особенно улыбка… Улыбайтесь чаще!