Статьи Комментарии –>
Под редакцией Соколовой М.Ю.
Предыдущий раздел | Оглавление | Следующий раздел
МКБ-10. Н30-Н36, Н32.
Краткие эпидемиологические данные. Периферические витреохориоретинальные дистрофии (ПВХРД) служат наиболее распространенной причиной возникновения отслойки сетчатки.
ПВХРД может возникать на фоне миопической болезни, после оперативных вмешательств, лазерной коагуляции. Частота периферических витреохориоретинальных дистрофий (ПВХРД) при миопии составляет около 40%, центральных хориоретинальных дистрофий (ЦХРД) 5-6%. Среди женщин фертильного возраста частота ПВХРД равна 14,6%.
Патогенез ПВХРД приводящих к ее разрывам и отслойке, до настоящего времени окончательно не выяснен. Показана роль наследственных, трофических и тракционных факторов, исследованы иммунологические механизмы формирования различных форм ПВХРД.
Согласно классификации Е.О.Саксоновой с соавт.(1979) различают следующие виды ПВХРД:
A. Экваториальные дистрофии
решетчатаяпатологическая гиперпигментацияразрывы сетчатки
Б. параоральные дистрофии
кистовиднаяретиношизисхориоретинальная атрофия
B. смешанные формы
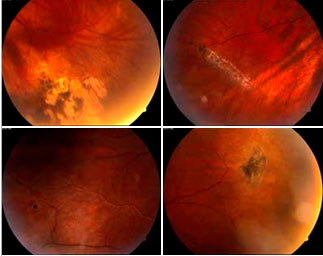
Наиболее опасны в плане развития отслойки сетчатки ПВХРД по типу решетчатой, разрывов сетчатки, ретиношизиса и смешанные формы.
Клиника. Наиболее часто ПВХРД выявляют у больных в условиях максимального медикаментозного мидриаза при обследовании глазного дна. Пациенты предъвляют жалобы на появление фотопсий или плавающих помутнений. Появление данных жалоб обусловлено задней отслойкой стекловидного тела, частичным гемофтальмом или выраженной витреоретинальной тракцией.
Рекомендуемые клинические исследования: Непременным условием выявления ПВХРД является офтальмоскопия при максимальном медикаментозном мидриазе с осмотром экваториальных и периферических отделов глазного дна по всей его окружности.
Лечение: При выборе метода профилактического лечения следует исходить из следующих принципов: все разрывы сетчатки, не имеющие тенденции к самоотграничению, и зоны решетчатой дистрофии с истончениями сетчатки, а также все зоны дистрофий, сочетающихся с витреоретинальной тракцией, должны быть блокированы. На современном этапе отграничивающая лазерная коагуляция сетчатки считается наиболее эффективным и наименее травматичным способом профилактики развития отслойки сетчатки. Своевременно проведенная профилактическая лазерная коагуляция сетчатки позволяет свести до минимума опасность возникновения ее отслойки. Предпочтительно проведение аргоновой лазеркоагуляции сетчатки, что позволяет добиться стабилизации течения дистрофических изменений.
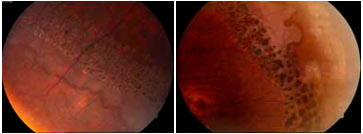
Через 3 месяца после вмешательства проводят медикаментозное лечение, целью которого служит улучшение микроциркуляции и обменных процессов в сетчатке:
Наблюдение и родоразрешение. Все беременные женщины должны быть своевременно осмотрены офтальмологом на 10-14 нед. беременности с обязательным осмотром глазного дна в условиях максимального медикаментозного мидриаза. При выявлении патологических изменений глазного дна показано проведение отграничивающей лазерной коагуляции вокруг разрывов или хирургического вмешательства при обнаружении отслойки сетчатки.
Вид и степень клинической рефракции не имеют значения при выборе способа родоразрешения, поэтому широко распространенное мнение о том, что при близорукости до 6,0 диоптрий возможно самостоятельное родоразрешение, а при миопии более высокой степени показано кесарево сечение, неверно. Лишь наличие осложнений – дистрофической отслойки сетчатки, а также выявленные грубые дистрофические изменения в сетчатке, представляющие угрозу развития осложнений, могут определить показания к кесареву сечению по состоянию глаз. За месяц до родов больные получают заключение о характере родоразрешения по состоянию глаз.
Абсолютным показанием к кесареву сечению является отслойка сетчатки, выявленная и прооперированная на 30-40 неделе беременности, и ранее оперированная отслойка сетчатки на единственном зрячем глазу.
Конечно, несмотря на то, что врач-офтальмолог дает заключение о предпочтительном способе родоразрешения, решение в каждой конкретной ситуации принимается консультативно с акушером-гинекологом, курирующего данную беременную женщину.
ЛИТЕРАТУРА.
Предыдущий раздел | Оглавление | Следующий раздел
1 августа 2012 г.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ) Если Вы медицинский специалист, войдите или зарегистрируйтесь Полезные статьи
Существует множество предрасполагающих факторов: наследственность, близорукость любой степени, особенно с растяжением переднезадней оси глаза, черепно-мозговые травмы, травмы органа зрения, заболевания шейного отдела позвоночника, сколиоз, дети, родившиеся в результате тяжелого течения беременности и родов, недоношенные дети.
Как правило, изменения сетчатки на периферии протекают без жалоб, и обнаруживаются при подробном осмотре глазного дна врачом-офтальмологом на фоне максимально расширенного зрачка. В том, что такая опасная патология никак не проявляет себя и заключается ее «коварство»: в любой момент она может привести к отслойке сетчатки с выраженным снижением зрения, тяжелым лечением и сложным прогнозом по остроте зрения. У некоторых внимательных пациентов могут быть плавающие помутнения перед глазами, появление молний, вспышек перед глазами.
Дистрофии сетчатки у пациентов врачами принято делить на требующие наблюдения и консервативного лечения и, так называемые, «риск формы» дистрофий сетчатки, в большом проценте приводящих к тяжелым осложнениям, требующих оперативного лечения.
Целью лечения является стабилизация изменений на глазном дне и профилактика отслойки сетчатки. Для этого выполняют профилактическую лазерную коагуляцию сетчатки в области дистрофических изменений, или отграничение вокруг уже существующего разрыва. Операция проводится под местной анестезией, лазерное лечение пациент воспринимает как яркие вспышки света, в послеоперационном периоде возникает легкий дискомфорт, снижение зрения на период от1 до 3 минут.
Основной способ профилактики дистрофий сетчатки и отслойки сетчатки – это регулярное наблюдение у офтальмолога с осмотрами глазного дна пациентов групп риска, при выявлении «риск форм» дистрофий сетчатки обязательное проведение профилактической лазерной коагуляции.
Пациенты с выявленными дистрофиями, пациенты группы риска должны проходить обследование у офтальмолога 1-2 раза в год.
Узнать подробнее о лазеркоагуляции сетчатки.
Смотрите также: Что делать, если у ребенка покраснел и гноится глаз Реакция слизистой оболочки, выстилающей веки изнутри и глазное яблоко на любой внешний раздражитель называется конъюнктивит. Амблиопия у детей Амблиопия или “ленивый глаз” – стойкое одно- или двустороннее снижение зрения, не связанное с органическими заболеваниями зрительного анализатора и не поддающееся коррекции оптическими линзами. Вернуться к списку
Оглавление:
Симптомы возрастной макулярной дегенерации Макулодистрофия глаза: методы лечения Противопоказания Преимущества лечения в клинике Санта
Возрастная макулодистрофия – одно из распространенных заболеваний у пациентов после 50 лет. В основе патологии лежит нарушение питания сетчатки, в частности центральной ее зоны. Одна из причин таких изменений – старение, но немалая роль отводится и наследственности. Для лечения возрастной макулярной дегенерации в ход идут как традиционные, так и хирургические методы.
Возрастная макулодистрофия приводит к постепенной и безболезненной потере зрения. Пациент жалуется на затуманенность, которую не получается скорректировать путем подбора очков или линз, отсутствие различения оттенков тонов, размытые буквы при чтении.
Эти процессы происходят из-за поражения центра сетчатки – макулы, которая зовется еще желтым пятном. В этом месте находится наибольшее количество фоторецепторов, и она отвечает за предметное зрение.
С возрастом между сетчаткой и сосудистой оболочкой глаза откладываются продукты жизнедеятельности – друзы. Они формируются из-за плохого питания тканей и замедленного выведения продуктов обмена. Избыточное количество друз приводит к тому, что пигментный эпителий и фоторецепторы повреждаются. Процесс еще больше усугубляется под воздействием ультрафиолетовых лучей.
Далее развивается одна из форм патологии: сухая или влажная. Сухая макулодистрофия характеризуется отложением друз между пигментным эпителием и мембраной Бруха – барьером между сетчаткой и сосудистой оболочкой. У пациента снижается центральное зрение, особенно при слабом свете или в сумерках. Болезнь может остановиться в своем развитии на несколько лет или переходить в другие формы.
Влажная, или экссудативная макулодистрофия развивается вследствие разрастания сосудов – неоваскуляризации. Эта форма заболевания считается более агрессивной и ведет к стремительной потере зрения. Пациент жалуется на появление перед глазом серого пятна, искривленное восприятие предметов. При влажной макулодистрофии новообразованные сосуды проникают в субретинальное пространство, разрушают мембрану Бруха и образуют сосудистую сеть.
Через нее под центральную область сетчатки просачиваются элементы крови, жидкости. Эти процессы сопровождаются кровоизлияниями в макулу. Мембрана Бруха, фоторецепторы и пигментный эпителий отделяются друг от друга. Постепенно в области макулы формируется валик, окруженный рубцовой тканью. Влажная форма развивается быстро и за несколько месяцев или недель может привести к потере зрения.
Независимо от разновидности патологии, можно выделить общую, характерную для обоих видов симптоматику:
- снижение предметного зрения с появлением в центральной зоне черного или серого пятна;
- проблемы с чтением и письмом, распознаванием лиц, вождением авто;
- трудности с дифференциацией цветов и их оттенков;
- нарушения в восприятии расстояний, изменения текстуры окружающих предметов;
- необходимость в большем уровне освещения.
Появление этих симптомов указывает на возрастную макулярную дегенерацию, для лечения которой нужно сразу обратиться к офтальмологу.
Лечение возрастной дегенерации в Челябинске в клинике Санта невозможно без предварительной диагностики. Начинается она с осмотра глазного дна. Обязательными исследованиями являются тест Амслера, флюоресцентная ангиография, оптическая когерентная томография.
При сухой форме макулодистрофии рекомендуется антиоксидантная терапия, бады, витаминно-минеральные комплексы. С помощью этих методов приводится в норму обмен веществ и увеличивается антиоксидантная защита сетчатки.
Один из наиболее действенных способов лечения возрастной макулярной дегенерации – интравитреальные введения антиангиогенных препаратов. Этот метод больше подходит для терапии влажной формы патологии. Медикаменты ставят блок на сосудистом факторе роста, подавляя процесс субретинальной неоваскуляризации. Антиангиогенные препараты стабилизируют и улучшают зрительные функции. Основной недостаток метода – быстрое снижение эффекта при отказе от данного способа лечения.
Для лечения влажной макулодистрофии глаза могут быть показаны лазерные методики. Их цель – прекращение кровотока в новообразованных сосудах путем их коагуляции лазерным лучом. Но этот метод имеет ряд ограничений, связанным с высоким риском повреждения фоторецепторов.
Альтернатива лазерному лечению – фотодинамическая терапия. Лазер воздействует на новообразованные сосуды и блокирует в них кровоток, при этом применяется светочувствительный препарат, накапливаемый только в области неоваскуляризации. Под воздействием лазерного излучения он приводит к формированию тромба и останавливает кровоток. В ходе фотодинамической терапии воздействие происходит только на сосуды, фоторецепторы остаются нетронутыми.
Транспупиллярная термотерапия – метод, который хорошо зарекомендовал себя при лечении влажной формы. Это альтернатива фотодинамической терапии. В ходе манипуляций происходит облучение инфракрасным лазером, уменьшающее кровоток в сосудистой оболочке глаза, не затрагивая фоторецепторы.
Хирургическое лечение возрастной дегенерации сетчатки проводится в при тяжелых стадиях патологии. Показаниями могут быть множественные субретинальные кровоизлияния при влажной форме заболевания. Популярный метод оперативного вмешательства – витрэктомия, в ходе которой стекловидное тело иссекается для обеспечения доступа к сетчатке.
Макулярная дистрофия – заболевание, которое трудно поддается лечению. Чем быстрее оно будет начато, тем легче добиться улучшение зрения. Важно регулярно проходить осмотр у офтальмолога, чтобы предупредить развитие патологии.
Для каждого из перечисленных методов лечения макулодистрофии существуют свои противопоказания. Но есть и заболевания, при которых опасна любая из перечисленных методик:
- онкология;
- нарушения свертываемости крови;
- тяжелые соматические состояния;
- отсутствие светоощущения.
Выбор каким методом лечить возрастную макулодистрофию осуществляется офтальмологом после проведения комплексного обследования пациента с учетом выявленных противопоказаний.
Пройти обследование и лечение возрастной макулярной дегенерации можно в клинике Санта в Челябинске. У нас работают квалифицированные специалисты, которые уже провели сотни сложных операций и регулярно повышают свой профессиональный уровень.
К каждому пациенту при возрастной макулодистрофии осуществляется индивидуальный подход. Врач внимательно выслушивает жалобы, расспрашивает об особенностях организма. Диагноз возрастная макулодистрофия ставится после детального осмотра. При необходимости офтальмолог отправляет пациента к другим специалистам узкого профиля. Выбор метода лечения проводится с согласованием с пациентом после получения результатов анализа.
Благодаря опыту и квалификации наших офтальмологов вы сможете вернуть себе зрение при возрастной макулодистрофии и возможность увидеть мир четким и ярким. Записывайтесь на прием по телефону: операторы подберут для визита комфортное для вас время.
Периферия сетчатки расположена за серединой глазного яблока, и в связи с этим обследование ее вызывает определённые затруднения. Но как раз, там и возникает заболевание – периферическая хориоретинальная дистрофия сетчатки глаза. Больные участки сетчатки глаз истончаются, что в результате и приводит к разрывам, а это влечет за собой серьезное осложнение – отслойку сетчатки глаза. Заболевание очень часто встречается среди людей, которые страдают близорукостью, так как продольное растяжение глаза способствует тяжелому изменению сетчатки и всех тканей глаз. И чем степень близорукости выше, тем большая вероятность развития дистрофий.На начальном этапе симптомы дистрофии отсутствуют, поэтому заболевание относится к опасным. Она может быть приобретенной и наследственной. Ею могут заболеть люди, как пожилого, так и молодого возраста. В зависимости от того какая область глаза подверглась заболеванию, периферические дистрофии делятся на два вида:
- периферические хориоретинальные – задета сосудистая оболочка и сетчатка;
- периферические витреоретинальные – задета сетчатка и стекловидное тело.
Периферическая дистрофия сетчатки глаза в свою очередь подразделяется на виды – решетчатая, кистозная, инееподобная.Сама по себе периферическая дистрофия не проявляется и больной замечает изменения зрения, уже тогда, когда развиваются осложнения в виде разрыва и отслойки сетчатки. Перед глазами появляются неожиданные вспышки, молнии, порхающие «мушки» – все это предположительные симптомы разрыва сетчатки. Симптомами развивающегося заболевания может быть резкое ухудшение зрения и появление большого пятна перед глазами. Все эти симптомы требуют немедленного обращения к офтальмологу, чтобы предотвратить необратимую слепоту.Диагностику заболевания устанавливает врач-офтальмолог, определяет вид дистрофии и на основании этого назначает лечение. Диагностика проводится при помощи трехзеркальной линзы Гольдмана, которая помогает исследовать те участки сетчатки, которые обычный офтальмоскоп не позволяет увидеть, тем самым, выявляя опасные нарушения в сетчатке. Осмотр осуществляется после проведения процедуры расширение зрачка.Очень часто для более тщательного осмотра применяется склеропрессия – метод, при котором сетчатка глаза пододвигается к середине и имеется возможность наблюдать периферические участки. Первоначальные видоизменения сетчатки не требуют лечения, но необходимо обязательное наблюдение врача за пациентом. Наиболее важной задачей в данной ситуации является фотографирование периферии глазного дна фотощелевой лампой.При постановке диагноза, врачом назначается либо наблюдение за болезнью, либо лазерное лечение. Процедура лазерного лечения дистрофии сетчатки заключается в следующем: пораженные участки отгораживают от центра так, чтобы создать барьер, который бы препятствовал отслоению сетчатки. Метод считается наиболее эффективным и позволяет избежать хирургического вмешательства. По своей сути данное лечение – это профилактика отслойки сетчатки. Процедура безболезненная, хорошо переносится больным и занимает от пяти до пятнадцати минут. Проводится лечение в амбулаторных условиях без какого-либо ущерба для зрения. Более сложные операции назначаются на поздних стадиях заболевания. Результаты операции очень часто не дают желаемых результатов, и редко когда удается полностью восстановить зрение.Профилактика периферической хориоретинальной дистрофии в основном необходима пациентам, страдающим близорукостью, сахарным диабетом, детям, которые родились в тяжелых родах, людям, которые предрасположены к наследственным заболеваниям.Клиника “Добромед” предлагает широкий спектр услуг по лечению и профилактике многих заболеваний глаз. В нашем центре работают высококвалифицированные специалисты с многолетним стажем работы не только в нашей стране, но и за рубежом. Мы используем только самые современные и передовые методы и технологии в лечении заболеваний, которые известны человечеству. Успеху лечения дистрофии сетчатки глаза в нашей клинике способствует также высокоточная диагностическая и лечебная аппаратура, благодаря которой мы выставляем диагнозы максимально точно и быстро. В ответ о нашей работе, приятно видеть тысячи здоровых и счастливых глаз наших клиентов!
Направления лечения
Заказать звонок Автор: Никита Чуев Редакция: Елена Бреславец, Чумной Доктор Публикация: 20.11.2018
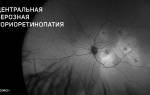
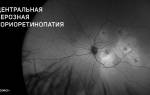
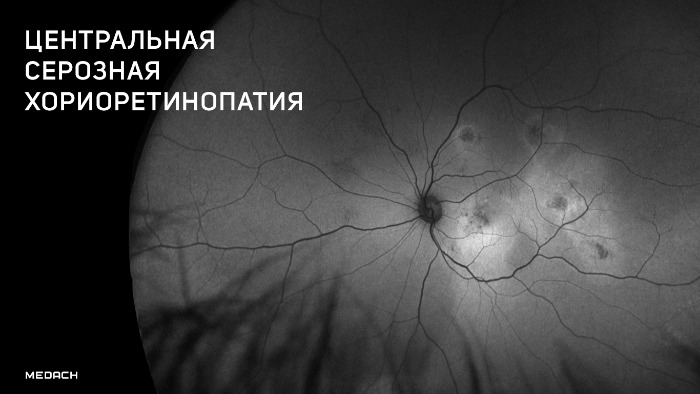
ЦСХ (CSC) представляет собой серозную отслойку нейроэпителия сетчатки с отслойкой пигментного эпителия (RPE, ПЭС) или без нее в результате повышенной проницаемости мембраны Бруха и просачивания жидкости из хориокапилляров через пигментный эпителий сетчатки.
Ранее считалось, что в первую очередь ЦСХ затрагивает мужчин (в 6–10 раз чаще по сравнению с женщинами) в возрасте 30–40 лет. Spaide и его коллеги при наблюдении за 130 пациентами сообщили, что средний возраст таких больных составил 51 год, но они отметили, что у пожилых пациентов с большей вероятностью встречаются диффузные изменения ПЭС и вторичная хориоидальная неоваскуляризация (CNV), предполагая, что развитие заболевания произошло за несколько лет до его манифестации. Для постановки диагноза ЦСХ необходимо в первую очередь исключить возрастную макулярную дегенерацию (AMD) с хориоидальной неоваскуляризацией (CNV), которые по своим клиническим проявлениям могут напоминать ЦСХ.
CSC чаще встречается у представителей европеоидной расы, латиноамериканцев и азиатов, нежели чем у афро-американцев, однако это предположение остается спорным по сей день. Этиология данного заболевания не выяснена до сих пор, несмотря на достижения в методах визуализации и многочисленных проведенных исследованиях.
Современное понимание патогенеза CSC подчеркивает особую роль сосудистой оболочки. Использование индоцианин-зеленой ангиографии (ИЦЗА) показало важность состояния хориоидальной циркуляции в патогенезе ЦСХ (наличие многофокусной повышенной хориоидальной проницаемости и гиперфлюоресценцию). Это наводит на мысль о том, что дисфункция сосудистой оболочки впоследствии приводит к вторичной дисфункции прилежащего ПЭС.
Считается, что сверхпроницаемость сосудистой оболочки приводит к увеличению гидростатического давления тканей, что способствует отслойке пигментного эпителия (PED), подавляя его барьерную функцию, и приводит к накоплению жидкости между сетчаткой и ПЭС, а также отложению фибрина и иногда липофусцина.
Была обнаружена взаимосвязь между развитием ЦСХ и использованием ГКС. Глюкокортикоиды могут потенциально влиять на течение болезни, воздействуя на собственно сосудистую оболочку, мембрану Бруха или ПЭС. Предлагаемые механизмы в хориоидее включают влияние на ауторегуляцию хориоидальной гемодинамики посредством повышенной транскрипции адренергических рецепторов или потенцирования сосудистой реактивности, различные эффекты от вызванной стероидами системной гипертензии или протромботического эффекта. Carvalho-Recchia и соавторы показали, что у 52 % пациентов с ЦСХ в анамнезе выявлялось использование стероидов за 1 месяц до проявлений заболевания по сравнению с 18 % контрольной группы. Кортикостероиды могут влиять на мембрану Бруха посредством их известного ингибирования синтеза коллагена.
Кроме того, Tewari и его коллеги установили, что пациенты с ЦСХ имеют снижение парасимпатической активности и значительное увеличение симпатической активности вегетативной нервной системы.
L. Cotticelli и коллеги показали интересную взаимосвязь между Helicobacter pylori и ЦСХ. Так в одном из исследований было показано, что среди пациентов с ЦСХ частота инфицирования НР составляет около 40 % в сравнение с 25 % частотой инфицирования среди населения в целом. Одним из предполагаемых механизмов иммуно-опосредованного повреждения хориоидальных эндотелиальных клеток считается молекулярная мимикрия НР. В дальнейших исследованиях была попытка установить взаимосвязь между частотой снижения возникновения ЦСХ и эрадикационной терапией НР. Однако полученные результаты не смогли подтвердить ни вышеописанную взаимосвязь, ни прямую взаимосвязь между НР и ЦСХ.
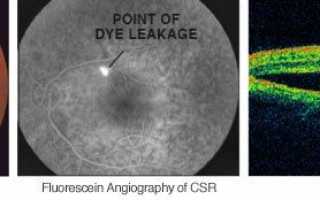
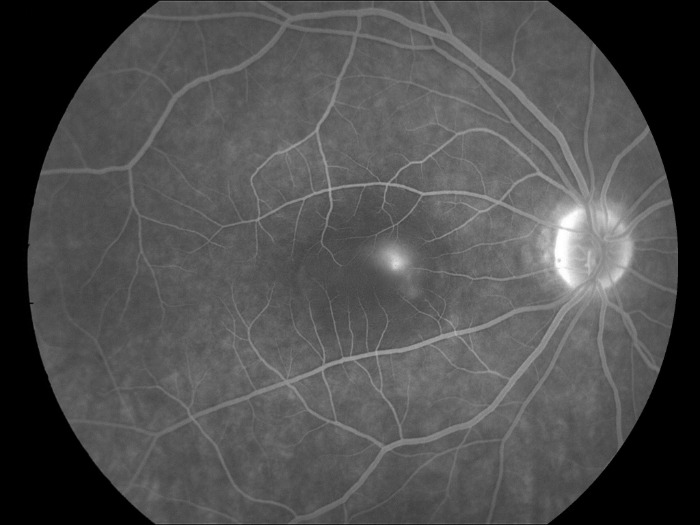
ЦСХ по типу течения разделяют на острую и хроническую. Для острой ЦСХ (чаще развивается у молодых пациентов) характерна спонтанная резорбция субретинальной жидкости в течение 1–6 месяцев с восстановлением нормальной или близкой к норме остроты зрения. При этом во время проведения ФАГ будут определяться единичные или точки «просачивания» флуоресцирующего агента через ПЭС. Если заболевание развивается у лиц старше 45 лет, характеризуется двусторонним поражением и течением более 12 месяцев, а также при проведении ФАГ выявляется наличие множественных точек просачивания флуоресцирующего агента, то можно предполагать наличие хронической формы ЦСХ.
При опросе пациентов с ЦСХ основной их жалобой, из-за которой они вынуждены обратиться к специалисту, будет нерезкое снижение остроты зрения, чаще в утренние часы. Здесь стоить уточнить момент, что острота зрения может быть улучшена при гиперметропической коррекции (т. н. диоптрийный синдром). Помимо этого, при более подробном сборе анамнеза такие больные будут предъявлять также жалобы на наличие темного пятна перед глазом (центральная скотома), уменьшение или увеличение размеров рассматриваемых предметов (микро- и макрофотопсии), а также искажение формы рассматриваемых предметов (метаморфопсии).
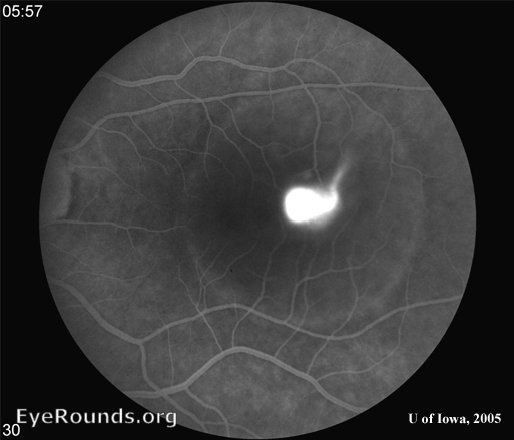
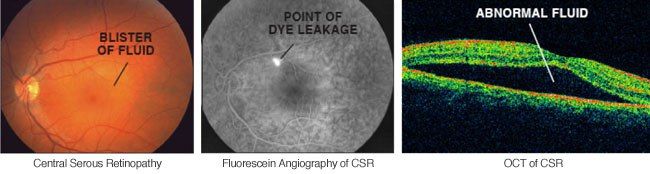
При проведении визометрии будет выявляться снижение остроты зрения в среднем на 0,2–0,3, которое, как было описано выше, может быть легко скорректировано до исходного показателя при гиперметропической коррекции. При проведении прямой офтальмоскопии необходимо помнить о том, что отслойка является весьма невысокой и ограниченной, что сложно обнаружить при рутинном осмотре; в таком случае необходимо использование высокодиоптрийной линзы или трехзеркальной линзы Гольдмана. В обзорном окошке — дисковидная серозная отслойка в макулярной области, ограниченная дуговым рефлексом, макулярный рефлекс размыт, часто отсутствует, в пределах серозной отслойки — сероватые или желтоватые точки — преципитаты на задней поверхности сетчатой оболочки (преципитаты Бэра).
Наиболее объективным является исследование сетчатки с помощью оптической когерентной томографии (ОКТ). Так, на томограммах будет хорошо визуализироваться жидкость, располагающаяся между нейроэпителием и комплексом ПЭС + хориоидея. Также будут отчетливо видны дефекты ПЭС, через которые жидкость просачивается в субретинальное пространство. Наличие контраста между серозной жидкостью с низкой степенью светового отражения по сравнению с тканью сетчатки позволяет выявить участки отслоения или расслоения сетчатки.
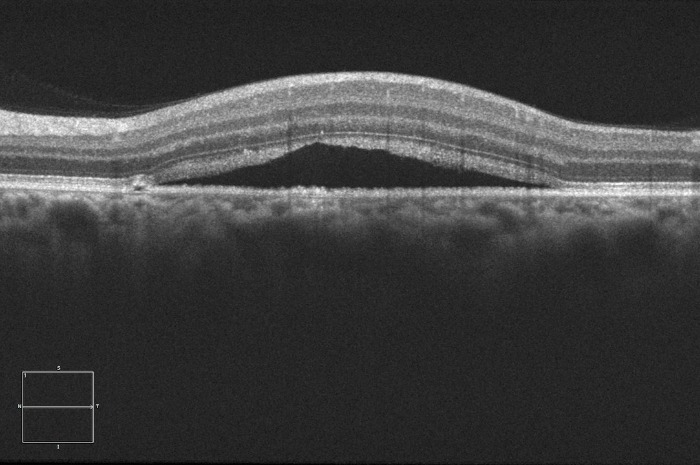
Переходя к лечению ЦСХ, первым и главным пунктом является наблюдение. Это связано с тем, что острая ЦСХ в 90 % случаев спонтанно разрешается (стоит помнить, что частота рецидивов достигает 30–50 %), поэтому динамическое наблюдение в течение минимум 3-х месяцев является первоочередным при обращении таких пациентов. Этот срок может быть уменьшен, если нарушения зрения сильно влияют на повседневную жизнь таких больных. Существует мнение, что применение ацетазоламида в терапевтических дозах с перерывами в течение 6 недель уменьшало время исчезновения субъективных и объективных признаков ЦСХ, однако лечение не влияло на финальную остроту зрения и частоту возникновения рецидивов.
Эффективных медикаментозных средств для лечения ЦСХ в настоящее время нет. В первую очередь в начале лечения стоит уточнить у больных момент, касающийся предшествующего появлению симптомов приему ГКС. По возможности стоит отменить их прием, так как это может привести к увеличению уже имеющихся серозных отслоек нейроэпителия.
Перспективным методом борьбы с ЦСХ считалось проведение терапии, направленной на снижение уровня эндогенного кортизола, который, как и экзогенные ГКС, влияет на формирование и дальнейшее прогрессирование ЦСХ. С этой целью использовался кетоконазол, противогрибковый препарат, который частично ингибировал превращение 11-дезоксикортизола в кортизол. С этой целью использовали различные дозировки (от 200 до 600 мг). Эффект был достигнут при использовании 600 мг кетоконазола в сутки в течение 8 недель. Также в качестве «ингибиторов эндогенного кортизола» использовали мифепристон, финастерид, рифампицин. Однако крупных исследований на данный момент проведено не было.
Использование ингибиторов VEGF не относится к терапии первой линии ввиду отсутствия крупных исследований. В исследовании Lim J.W. и Shin M.C. исследовали сосудистый эндотелиальный фактор роста (VEGF) и интерлейкин-8 (IL-8) в водянистой влаге и плазме пациентов с ЦСХ перед интравитреальной инъекцией авастина (в дозе 2,5 мг). Все пациенты с CSC показали существенное повышение центрального зрения с прилеганием отслойки нейросенсорного эпителия после интравитреальной инъекцией авастина. Но было установлено, что уровни водянистой влаги VEGF и IL-8 не были значительно увеличены у пациентов с CSC по сравнению со здоровой группой контроля (18,2 +/– 24,8 против 35,3 +/– 28,5 pg/mL, P > 0,05; 2,3 +/– 0,4 против 2,8 +/– 0,3 pg/mL, Pб> 0,05 соответственно). В плазме уровни VEGF и IL-8 у пациентов с ЦСХ не отличались от группы контроля. В связи с этим эффект введения авастина остается невыясненным.
Еще одно исследование показало, что у больных с ЦСХ отмечается повышенный уровень ингибитора активатора плазминогена по сравнению с контрольной. Этот вывод привел к гипотезе о том, что гиперкоагуляция играет роль в патогенезе ЦСХ. По итогам исследования, проведенного Caccavale и его коллегами с применением аспирина (100 мг в день в течение 1 месяца, затем 100 мг через день в течение 5 месяцев) у 109 пациентов, аспирин ускорял восстановление остроты зрения, уменьшал частоту возникновения рецидивов, а также приводил к лучшему визуальному результату (logMAR +0,07 +/– 0,13 или Snellen 20/23 против +0,17 +/– 0,13 или 20/30, P < 0,0001) в сравнении с контрольной группой.
Эффективным методом лечения ЦСХ остается традиционная или микроимпульсная лазеркоагуляция сетчатки, в зависимости от локализации точек фильтрации. Также перспективным методом коррекции хронической ЦСХ считается фотодинамическая терапия с визудином, а также транспупиллярная методика ФДТ.
Источники:
- Daruich A. et al. Central serous chorioretinopathy: recent findings and new physiopathology hypothesis //Progress in retinal and eye research. – 2015. – Т. 48. – С. 82-118.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.