Содержание
Оглавление:
Причины и признаки отслоения Основные симптомы отслоения сетчатой оболочки Способы лечения отслоения сетчатки
Сетчатая оболочка глаза представляет собой самую тонкую составляющую глазных тканей, обладающую сложной структурой. Она отвечает за восприятие световых лучей и импульсов, а также взаимодействие оптической системы зрительного аппарата с соответствующими отделами мозга человека (прием и передача информации).
У здорового человека сетчатая оболочка плотно прилегает к сосудистой, получая от нее необходимое питание. В результате 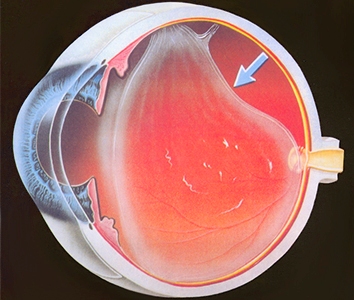
Отслоение сетчатки глаза является серьезным и опасным заболеванием, которое требует немедленного хирургического вмешательства для предупреждения опасных последствий.
Различают три типа отслоения:
- Регматогенное (первичное отслоение в результате наличия разрывов на сетчатой оболочке с проникновением сквозь жидкости).
- Травматическое (механические повреждения органов зрения, большие физические нагрузки – подъем тяжести, резкие прыжки и т.д.).
- Экссудативное (вторичное отслоение возникает в результате воспалительных процессов, глазных заболеваний, развития опухолей, при которых под сетчатой оболочкой скапливается излишняя жидкость).
Риск развития этой патологии возрастает при наличии у человека близорукости и после недавно перенесенных микрохирургических вмешательств на глазном яблоке. На начальных этапах развития болезни патологические изменения пациенту не заметны и не доставляют дискомфорта, поэтому в целях ранней диагностики рекомендуется ежегодно проходить полное обследование у офтальмолога.
- Ухудшение остроты и качества зрения;
- Потеря бокового зрения, нечеткое размытое центральное;
- Появление «мушек», «пелены», «точек», «вспышек» и «искр» перед глазами;
- Деформация рассматриваемых объектов и предметов.
Комплексное обследование зрительного аппарата пациента позволяет подтвердить или опровергнуть диагноз. Диагностика включает в себя исследование полей зрения для определения состояния сетчатой оболочки, ультразвуковое обследование внутренних глазных структур, осмотр глазного дна.
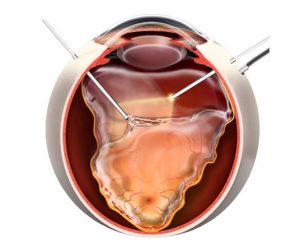
В зависимости от характера и особенностей отслоения сетчатой оболочки врач выбирает подходящий метод лечения:
- Пломбирование. Микрохирургическая операция, направленная на достижение более плотного прилегания сетчатой оболочки к сосудистым тканям. Локальное пломбирование эффективно справляется с небольшими разрывами сетчатки, круговое пломбирование применяют при полном ее отслоении.
- Витрэктомия. Операция по удалению измененного стекловидного тела и других патологических тканей. Более сложное хирургическое вмешательство, направленное на устранение больших разрывов сетчатой оболочки, сопровождающихся процессами рубцевания.
- Лазеркоагуляция (воздействие лазера обеспечивает сращивание истонченных тканей между сетчатой и сосудистой оболочками).
Отсутствие адекватного своевременного лечения отслоения приводит к полной потере зрения и другим последствиям.
Операция по устранению отслойки сетчатки, необходимая мера, позволяет полностью восстановить зрение. Если патология запущена, современная медицина оказывает помощь и в таких ситуациях. Всё зависит от стадии заболевания. Не следует терять бдительность, если отслоение устранено на одном глазу, второй находится в зоне риска. Необходимо регулярное обследование зрительной системы.
Современные технологии предлагают несколько способов оперативного вмешательства.
Эписклеральное пломбирование
В зависимости от площади зоны поражения выбирают локальное (радиальное, секторальное) или круговое пломбирование. Назначают в незапущенных случаях с небольшими разрывами.
В зоне поражения вызывают локальное воспаление воздействием лазерного луча либо низкой температуры. Пломба из специального пористого материала размещается непосредственно над разрывом и способствует сближению сетчатой, сосудистой оболочек и ликвидации разрыва. Воспалительный процесс помогает их сращиванию и восстановлению здорового состояния.
Зрение в итоге нормализуется не сразу, восстановительный период может занимать до полугода.
Пломбирование не проводят при непрозрачности стекловидного тела, выпячивании склеры.
Витрэктомия
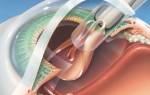
При длительной отслойке в стекловидном теле образуются тяжи, которые при сокращении стягивают сетчатку к центру. Поэтому нужно освободить поверхность сетчатки от них. Если зафиксированы большие разрывы, рубцевание сетчатки, диабетическая ретинопатия, тяжёлые внутриглазные инфекции, серьёзные травмы глаз в этом случае удаляют стекловидное тело для ослабления её натяжения. Через аккуратные проколы размером 0,4 мм в глазном яблоке хирургическим инструментом извлекают изменённый объект и кровь. На место стекловидного тела помещают перфторорганическое соединение, которое расправляет оболочку, затем физиологический раствор. Места рубцевания на сетчатке прижигаются лазером. Микрорубцы удерживают сетчатку в правильном положении.
Применяют в основном местное обезболивание, реже общую анестезию. Не назначают при сильном помутнении роговицы и нарушениях в зрительном нерве.
Лазерная коагуляция
Луч вызывает свёртывание ткани благодаря высокой температуре. Лазерное излучение попадает на место поражения через световод. Хирург контролирует воздействие через стереомикроскоп, регулируя точную фокусировку. На глаз устанавливается противоотражающая линза. Воздействие очень точное, бескровное, безопасное и позволяет сращивать сетчатую и сосудистую оболочки. Главная его задача – послеоперационное предотвращение разрыва сетчатки.
Операция хорошо переносится больными. Назначают при дистрофиях сетчатки, проблемах с сосудами, опухолевых процессах. Метод бесконтактный, исключает проникновение инфекций, безболезненный.
Не рекомендуют при сильном расслоении, непрозрачных средах, патологиях радужки, кровоизлияниях глазного дна.
Периферическая профилактическая лазерная коагуляция сетчатки (ППЛК)
При дистрофии оболочки появляются микроразрывы. Цель ППЛК прирастить истончённые участки, вокруг появляются спайки с близлежащими тканями. При этом главное снизить возможность осложнений. В итоге процедуры восстанавливается нормальное питание поражённой оболочки.
Перед лазерной коррекцией зрения большая часть пациентов нуждаются в ППЛК. Показана беременным для естественного родоразрешения.
ППЛК характеризуется коротким восстановительным периодом.
Только операция на сетчатке глаза способна устранить её отслоение. Никакие лекарства не способны исправить возникшую ситуацию. Чем быстрее принять меры, тем лучше. Цель такого вмешательства сформулирована более ста лет назад и заключается в блокировке разрыва.
После удаления разрыва вначале восстанавливается периферическое зрение. С центральным зрением всё сложнее. Важно, чтобы отслойка не захватила центральную зону.
Специалист на основе глубокого обследования выберет единственно правильную схему лечения, нужный метод восстановления или их сочетание. Лечение может проводиться единовременно или в несколько этапов.
Современная офтальмология способна справиться практически с любой отслойкой. При этом важно для полноценного восстановления зрения, как долго сетчатка анатомически плотно не прилегала. Не откладывайте обращение в клинику.
Коронавирус может поражать сосуды глаз, вызывая повреждения сетчатки, сообщили «Известиям» в отделении офтальмологии ФГБУ НМИЦО ФМБА России. Тромбозы вен и артерий сетчатки проявляются снижением зрения. Также у переболевших наблюдаются такие симптомы, как спазмы глазных мышц и воспаление зрительного нерва, рассказали специалисты. Опасность инфекции для зрения подтверждают и международные исследования. В частности, ученые из КНР сообщили, что обнаружили вирусную РНК SARS-CoV-2 в части образцов сетчаток умерших пациентов с COVID-19.
Бьет по глазам
Candida в убийцы: пандемия может вызвать рост смертей от грибков-мутантов Устойчивые к лечению возбудители инфекций способны приводить к гибели пациентов в стационарах
Ученые из лаборатории стволовых клеток и регенерации сетчатки глазной больницы Медицинского университета Вэньчжоу в Китае опубликовали обзор, в котором обобщили все имеющиеся материалы о глазных болезнях, которые вызывает коронавирус. Авторы указали на ключевую роль двух рецепторов, через которые SARS-CoV-2 может поражать зрительную систему.
«Аэрозоли, инфицированные вирусом, попадают на поверхность глаза и позже могут попасть в дыхательную систему через носослезную систему. В качестве медиатора для проникновения вируса в клетки-хозяева выступает рецептор ACE2 (основные «входные ворота» в клетки человека. — «Известия»), который также экспрессируется в сетчатке», — сказано в тексте статьи. Из этого авторы сделали вывод, что SARS-CoV-2 может нанести вред сетчатке.
Второй рецептор, через который вирус проникает в глаза, — CD147. Это белок из семейства иммуноглобулинов, который в том числе запускает работу металлопротеиназ — белков, перестраивающих внеклеточное вещество в тканях. SARS-CoV-2 может связываться с рецептором на поверхности клеток. В глазах он экспрессируется на поверхности палочко-колбочковых клеток.
Глаза б увидели Фото: ИЗВЕСТИЯ/Дмитрий Коротаев Постыдные мутации: из-за пандемии возможен всплеск устойчивых половых инфекций Медики предупреждают о росте резистентности к антибиотикам бактерий, вызывающих гонорею
Вирусную РНК SARS-CoV-2 также обнаружили в части образцов сетчаток умерших пациентов с COVID-19. Ученые пришли к выводу, что коронавирус может распространяться через слезы и аэрозоли. Поэтому необходимы дополнительные исследования глазных болезней, вызванных инфекцией, полагают авторы работы.
COVID -19 может вызывать нарушения зрительной системы, подтвердила «Известиям» заведующая отделением офтальмологии ФГБУ НМИЦО ФМБА России, действительный член Европейского общества катарактальных и рефракционных хирургов (ESCRS), член Российского общества офтальмологов Ника Тахчиди. Речь о поражениях глазной поверхности (конъюнктивитах), изменениях на сетчатке, воспалениях и тромбозах сосудов глаз.
— Коронавирус может поражать сосуды глаз, вызывая микрососудистые повреждения сетчатки. Они проявляются следующим образом: воспалением по типу васкулита и состоянием гиперкоагуляции (синдром диссеминированного внутрисосудистого свертывания). Воспаление чаще всего проявляется помутнениями в стекловидном теле, изменениями на сетчатке. Тромбозы вен и артерий сетчатки проявляются снижением зрения, иногда изменением поля зрения, — пояснила эксперт.
Без ума от короны: делирий от COVID может привести к эпидемии деменции Исследователи обеспокоены тем, что пандемия способна спровоцировать увеличение числа случаев слабоумия
Насколько обратимы эти нарушения, зависит от тяжести заболевания, индивидуальных особенностей организма, своевременности визита к врачу, рассказала Ника Тахчиди.
Обозримая проблема
Сегодня известно больше 150 разновидностей вирусов, способных вызвать заболевания глаз. Это в том числе вирус герпеса, аденовирусы, цитомегаловирус, вирусы краснухи, кори, ветряной оспы, мононуклеоза. К подобным патогенам восприимчивы и взрослые, и дети. В результате инфицирования могут возникать блефариты, конъюнктивиты, кератиты, увеиты, хориоретиниты. Возможно поражение конъюнктивы, роговицы, сосудистой оболочки глаз и сетчатки.
— Новая коронавирусная инфекция оказывает воздействие и на иммунную систему, вызывая аутоиммунные реакции со стороны многих органов и тканей, в том числе и глаз. Уже описаны случаи аутоиммунных васкулитов сетчатки, — рассказала «Известиям» врач-офтальмолог «СМ-Клиника» Екатерина Маркова.
Глаза б увидели Фото: РИА Новости/Евгений Одиноков
По ее словам, некоторые пациенты отмечают снижение зрения, уже довольно давно переболев коронавирусной инфекцией. Также об ухудшениях сообщают те, кто перенес COVID-19 с начальной стадией катаракты. При офтальмологическом обследовании подтверждалось: помутнения хрусталика прогрессировали.
За счет поражения сосудов частым осложнением может быть ухудшение зрения сразу на несколько единиц, рассказала «Известиям» заместитель главного врача клинико-диагностического центра «Медси» Мария Петина. Поэтому важно вовремя назначить терапию, добавила она.
Засел в голове: новый коронавирус может вызвать опухоль мозга SARS-Cov-2 проникает в нервные клетки и запускает цепочку процессов, ведущих к их злокачественному перерождению
— Чтобы понять причину снижения зрения и выявить возможные микротромбы, врач назначает томографию глазного дна, — рассказала эксперт. — Поражения органов зрения, спазмы глазных мышц, нарушения в работе зрительного нерва и воспаление сетчатки Всемирная организация здравоохранения уже зафиксировала в числе частых симптомов COVID-19. Сегодня есть исследования, утверждающие, что глаза — это «входные» ворота для вируса в наш организм и они поражаются в первую очередь.
Ситуация усугубляется тем, что pH (мера кислотности. — «Известия») коронавируса SARS-CoV-2 совпадает с pH человеческой слезы, отметила Мария Петина. Поэтому вирус, попав на слизистую глаза, там задерживается.
— По ощущениям, глаза начинают как будто «плавиться». Так бывает, например, при герпесе, — отметила специалист.
Для защиты глаз медики рекомендуют чаще бывать на свежем воздухе и соблюдать меры безопасности: носить не только маски и перчатки, но и защитные очки, а также не трогать глаза грязными руками. При жалобах на снижение зрения, появление пятен перед глазами, искажение линий, сужение полей зрения необходимо сразу обращаться к врачу.
Читайте также Перейти к: навигация, поиск
ОТСЛОЙКА СЕТЧАТКИ (ablatio retinae) — патологическое состояние, при к-ром сетчатка глаза теряет контакт с сосудистой оболочкой и отходит от нее.
В норме сетчатка удерживается у сосудистой оболочки (хориоидеи) за счет соединения отростков клеток пигментного эпителия сетчатки с наружными члениками палочек и колбочек сетчатки, а также давления со стороны стекловидного тела.
Пигментный эпителий эмбриологически представляет собой часть сетчатки, но анатомически более тесно связан с сосудистой оболочкой, поэтому при О. с. происходит отслоение нейроэпителиального слоя сетчатки от пигментного эпителия. Расслоение внутреннего (ядерного) и наружного (плексиформного) слоев сетчатки носит название «рети-ношизис» и представляет редкую патологию.
Следует различать первичную (идиопатическую) О. с., когда сетчатка отделена от сосудистой оболочки субретинальной жидкостью, от вторичной отслойки, вызванной более плотным образованием (напр., опухолью, экссудатом, кровоизлиянием).
Первичная отслойка сетчатки
Первичная отслойка сетчатки встречается примерно в 1 случае на 10 000 населения и без лечения приводит к слепоте глаза. Предрасполагающими факторами могут явиться дегенеративные ишемические изменения периферии сетчатки, особенно в сочетании с растяжением глаза при осевой близорукости, сморщиванием стекловидного тела, наследственное ослабление связи между пигментным эпителием и слоем палочек и колбочек. О. с. может произойти в результате непрямой травмы (падения, ушибы головы, резкое поднятие тяжестей, сотрясение тела); при этом развитию О. с. способствует разрыв сетчатки с последующим проникновением под нее жидкости.
При О. с. возникают субъективные ощущения фотопсий в виде искр, молний, искривлений, колебаний предметов, появляется темная завеса в поле зрения, прогрессирующее ограничение поля зрения и резкое снижение предметного зрения. Симптоматична разница в остроте зрения и поле зрения в утренние и вечерние часы, к-рая объясняется смещением и частичным рассасыванием субретинальной жидкости во время сна.
Офтальмоскопически рефлекс с глазного дна становится серым, определяются складки сетчатки; из-за отека и потери прозрачности сетчатки ее сосуды выглядят темными; при движении глаза отмечается колебание сетчатки.
При затрудненной офтальмоскопии в диагностике О. с. помогает ультразвуковая эхография (см. Ультразвуковая диагностика).
Простым диагностическим приемом является исследование сохранности феномена механофосфена. При надавливании через веки на склеру стеклянной палочкой, отступя от лимба на 12—14 мм, в норме исследуемый отмечает появление темного пятна со светлым ободком (результат механического раздражения сетчатки). При надавливании на склеру в месте отслоенной сетчатки этот феномен не наблюдается или пятно становится расплывчатым. Кроме того, больной ощущает «дрожание» или «вибрацию» перед глазом во время надавливания. При О. с. отсутствует и такой энтоптический эффект, как аутоофтальмоскопия, или феномен ретинального сосудистого дерева Пуркинье (обследуемый видит сосуды собственной сетчатки при транссклеральном просвечивании диафаноскопом или электрическим офтальмоскопом).
После постановки диагноза первичной О. с. необходимо установить локализацию разрывов сетчатки. Нахождение разрывов производится в основном до операции с помощью обратной или прямой офтальмоскопии, биомикроскопии с линзой Гольдманна при обследовании крайней периферии сетчатки при максимально расширенном зрачке.
Отслоение сетчатки на глазном дне подчиняется определенной закономерности. Жидкость из стекловидного тела, проникающая через разрыв сетчатки, вначале вызывает ее отслойку в области разрыва, затем распространяется к зубчатой линии и, опускаясь (при верхнем положении разрыва) в силу тяжести вниз, обтекает диск зрительного нерва и попадает на противоположную половину глазного дна. Уровень отслоения сетчатки почти всегда зависит от локализации разрыва. Конфигурация отслоенной сетчатки, разрывы и другие изменения глазного дна наносятся на специальную схему. Существует международный цветовой код для зарисовки состояния глазного дна.
Все шире применяется прямой способ установления локализации разрыва сетчатки во время операции путем вдавливания оболочек глаза против разрыва изогнутым пинцетом или толстой инъекционной иглой с затупленным концом и одновременного наблюдения места локальной компрессии с помощью электрического прямого офтальмоскопа или непрямого бинокулярного офтальмоскопа Скепенса (рис. 1).
Периметрический способ расчета проекции разрывов сетчатки на склеру, описанный во многих руководствах, трудоемок и недостаточно точен.
Устранение О. с. достигается путем вызывания слипчивого воспаления вокруг разрыва и сближения отслоенной сетчатки с сосудистой оболочкой.
Из многочисленных способов вызывания слипчивого воспаления наиболее употребительны диатермокоагуляция, криопексия (см. Криохирургия, в офтальмологии), фотокоагуляция (см. Фотокоагуляция глаза) и лазеркоагуляция (см. Лазер, в офтальмологии). Д иатермокоагуля-ция в классическом виде (термо-каутеризация по Гонену) представляет своеобразную электросварку сетчатки с сосудистой оболочкой через склеру током высокой частоты (рис. 2). В месте разрыва производят сквозное прижигание игольчатым электродом. Через возникшее при этом микроотверстие вытекает субретинальная жидкость, сетчатка прилегает к сосудистой оболочке и фиксируется в результате развития слипчивого воспаления, а затем образовавшимся рубцом.
В современной офтальмол, практике используют более щадящий метод — криопексию специальными наконечниками, охлажденными углекислотой или жидким азотом. Субретинальная жидкость при этом, как правило, не выпускается. Контроль за степенью примораживания проводят офтальмоскопически по образованию белого очажка.
Фотокоагуляцию и лазерную коагуляцию как самостоятельные методы лечения применяют при периферических и центральных разрывах сетчатки с плоской ее отслойкой. Разрыв отграничивается одним или двумя рядами коагулянтов. Достаточность дозировки определяется по возникновению беловатого ватообразного очажка без кровоизлияний (рис. 3).
При О. с., к-рая не прилегает полностью после применения вышеперечисленных способов, проводят сближение оболочек путем вдавливания склеры пломбами из аутоткани (ушной хрящ, кусочек ахиллова сухожилия, инвагинация собственной склеры), гомоткани (трупная консервированная склера и твердая мозговая оболочка, кетгут), силиконовой резины или губки из силиконовой резины. Пломбы, по размеру превышающие разрыв на 3—4 мм, вдавливают экстрасклерально П-образными швами или путем вставления их в карман расслоенной склеры и последующего сшивания краев кармана.
При выраженных тракционных изменениях стекловидного тела, слабом расправлении сетчатки после постельного режима, множественных разрывах применяют циркулярное вдавление оболочек на уровне разрывов нитью, полиэтиленовой трубкой или силиконовой лентой — операция Арруги, или циркляж (рис. 4). Циркляж часто сочетают с подкладыванием под нить или ленту пломбы в области разрывов. Субретинальную жидкость обычно выпускают до затягивания циркулярного шва через прокол склеры игольчатым электродом диатермокоагулятора.
Существуют способы лечения О. с., при к-рых сближение сетчатки с сосудистой оболочкой осуществляют с помощью различных имплантатов, вводимых в стекловидное тело (эндовитреально). Для этих целей используют стерильный воздух, силиконовую жидкость, луронит, капроновые петли, латексные пузырьки. Эндо-витреальное введение имплантатов чаще является дополнением к обычным склеропластическим операциям, но иногда его применяют как самостоятельный метод, напр, введение силиконовой жидкости при сморщивании стекловидного тела и стягивании сетчатки в виде воронки, при гигантских разрывах с заворотом центрального их края.
Оперативное лечение требует пребывания больного в стационаре в течение 1 — 3 нед., включая 2—6-дневный постельный режим в послеоперационном периоде с использованием бинокулярной повязки.
Профилактическому лечению подлежат больные с разрывами или дефектами сетчатки, представляющими потенциальную опасность возникновения О. с. К ним относятся клапанные «немые» разрывы, а также дырчатые разрывы, сочетающиеся с фотопсиями. Если О. с. произошла на одном глазу, то глазное дно второго глаза тщательно исследуют в динамике и при появлении «немых» разрывов производят профилактическое лечение, к-рое состоит из фото-, лазеркоагуляции (или криопексии) сетчатки вокруг разрывов с целью вызывания слипчивого воспаления.
Вторичная отслойка сетчатки
Вторичная отслойка сетчатки возникает вследствие различных заболеваний глаз: воспалительных, проникающих ранений, новообразований, сосудистых поражений сетчатки (диабет, гипертоническая ретинопатия, токсикоз беременности ит. д.). Клин, картина характеризуется сочетанием О. с. с типичными проявлениями основного заболевания. В отличие от первичной О. с. разрывы сетчатки часто не определяются.
После проникающих ранений О. с. вызывается образованием в стекловидном теле соединительных тяжей или преретинальных мембран; при воспалительных заболеваниях глаза — хориоретинитах, склеритах — иногда наблюдается экссудативная отслойка, сопровождающаяся помутнениями в стекловидном теле, преципитатами и другими воспалительными проявлениями в сосудистом тракте; при новообразованиях глаза сетчатка отслаивается растущей опухолью и характеризуется ригидностью, отсутствием или малым количеством складок сетчатки, редкостью разрывов; диабетическая ретинопатия в пролиферативной стадии нередко сопровождается ретракционной отслойкой сетчатки на фоне новообразованных сосудов, кровоизлияний.
Лечение вторичной О. с. включает терапию основного заболевания: при опухолях по показаниям — оперативное лечение или фотокоагуляцию; при посттравматической и диабетической О. с. — обычные склеропластические операции с применением витрэктомии для пересечения или удаления шварт (см. Стекловидное тело).
Библиография: Волков В. В. Операции при заболеваниях сетчатой оболочки, Руководство по глазной хирургии, под ред. М. Л. Краснова, с. 264, М., 1976; Краснов М. М. Система хирургического лечения отслойки сетчатки, Вестн, офтальм., № 1, с. 3, 1966; Пивоваров H. Н. и Прокофьев В. Н. Механофосфен как показатель функционального состояния сетчатки и его диагностическое значение, там же, № 4, с. 34, 1974; Розенблюм М. Е. Оперативное лечение отслойки сетчатки, М., 1952, библиогр.; Филатов С. В. Отслойка сетчатки, М., 1978, библиогр.; Шевалев В. Е. и Бабанина Ю. Д. Оперативное лечение отслойки сетчатой оболочки, М., 1965, библиогр.; Arrugа Н. Sur la pathogenie et le traitement postoperatoire du decollement retinien, Ann. Oculist-. (Paris), t. 186, p. 507, 1953; Graefe A. Zur Lehre von der Netzhaut-ablosung, Arch. Ophthal., Bd 4, S. 235, 1858; Linсoff H. Д., McLean J. M. a. Nano H. Cryosurgical treatment of retinal detachment, Trans. Amer. Acad. Ophthal. Otolaryng., v. 68, p. 412, 1964; Schepens C. A new ophthalmoscope demonstration, ibid., v. 51, p. 298, 1947.
H. H. Пивоваров.
Категория: Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
catad_tema Заболевания глаз – статьи Статьи Комментарии –> Клинические рекомендации
Регматогенная отслойка сетчатки
МКБ 10: H33.0 Год утверждения (частота пересмотра): Год утверждения: 2017 ID: КР97 Профессиональные ассоциации:
- Общероссийская общественная организация «Ассоциация врачей-офтальмологов»
Утверждены Общероссийской общественной организацией «Ассоциация врачей-офтальмологов» Согласованы Научным советом Министерства Здравоохранения Российской Федерации__ __________201_ г.
Оглавление
Приложение Б. Алгоритмы ведения пациента
Приложение В. Информация для пациентов
Рекомендуется проинформировать больных, прооперированных по поводу РОС, о строгом ограничении физической нагрузки, запрещении резкого перемещения туловища и головы, посещения бани или сауны в течение года после операции, занятиями спортом в течение года после операции, в дальнейшем возможно небольшое расширение физической нагрузки только после консультации с лечащим врачом. Кроме этого рекомендуется динамическое обследование у окулиста не реже 1 раза каждые 6 месяцев, а при появлении жалоб на «вспышки», плавающие помутнения, выпадение в поле зрения или снижение зрения срочная консультация врача-офтальмолога.
10 октября 2016 г.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ) Если Вы медицинский специалист, войдите или зарегистрируйтесь Связанные темы: Заболевания глаз – статьи Структурно-функциональные особенности периферических сосудов при глаукоме Современные тенденции в лечении воспалительных заболеваний глазной поверхности у детей Опыт нейропротекторной терапии первичной открытоугольной глаукомы на основе применения различных форм Мексидола Как избежать снижения зрения с возрастом? Автор: Никита Чуев Редакция: Елена Бреславец, Чумной Доктор Публикация: 20.11.2018
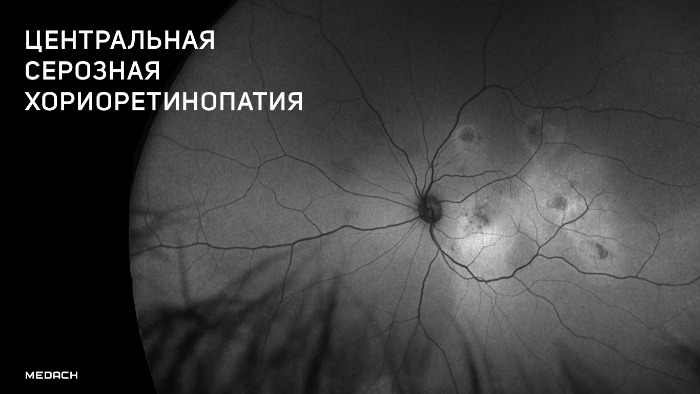
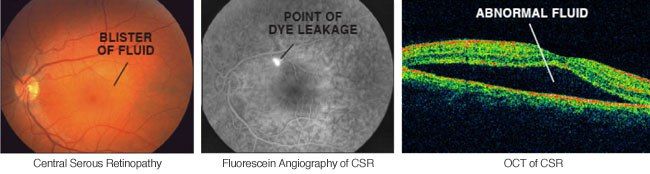
ЦСХ (CSC) представляет собой серозную отслойку нейроэпителия сетчатки с отслойкой пигментного эпителия (RPE, ПЭС) или без нее в результате повышенной проницаемости мембраны Бруха и просачивания жидкости из хориокапилляров через пигментный эпителий сетчатки.
Ранее считалось, что в первую очередь ЦСХ затрагивает мужчин (в 6–10 раз чаще по сравнению с женщинами) в возрасте 30–40 лет. Spaide и его коллеги при наблюдении за 130 пациентами сообщили, что средний возраст таких больных составил 51 год, но они отметили, что у пожилых пациентов с большей вероятностью встречаются диффузные изменения ПЭС и вторичная хориоидальная неоваскуляризация (CNV), предполагая, что развитие заболевания произошло за несколько лет до его манифестации. Для постановки диагноза ЦСХ необходимо в первую очередь исключить возрастную макулярную дегенерацию (AMD) с хориоидальной неоваскуляризацией (CNV), которые по своим клиническим проявлениям могут напоминать ЦСХ.
CSC чаще встречается у представителей европеоидной расы, латиноамериканцев и азиатов, нежели чем у афро-американцев, однако это предположение остается спорным по сей день. Этиология данного заболевания не выяснена до сих пор, несмотря на достижения в методах визуализации и многочисленных проведенных исследованиях.
Современное понимание патогенеза CSC подчеркивает особую роль сосудистой оболочки. Использование индоцианин-зеленой ангиографии (ИЦЗА) показало важность состояния хориоидальной циркуляции в патогенезе ЦСХ (наличие многофокусной повышенной хориоидальной проницаемости и гиперфлюоресценцию). Это наводит на мысль о том, что дисфункция сосудистой оболочки впоследствии приводит к вторичной дисфункции прилежащего ПЭС.
Считается, что сверхпроницаемость сосудистой оболочки приводит к увеличению гидростатического давления тканей, что способствует отслойке пигментного эпителия (PED), подавляя его барьерную функцию, и приводит к накоплению жидкости между сетчаткой и ПЭС, а также отложению фибрина и иногда липофусцина.
Была обнаружена взаимосвязь между развитием ЦСХ и использованием ГКС. Глюкокортикоиды могут потенциально влиять на течение болезни, воздействуя на собственно сосудистую оболочку, мембрану Бруха или ПЭС. Предлагаемые механизмы в хориоидее включают влияние на ауторегуляцию хориоидальной гемодинамики посредством повышенной транскрипции адренергических рецепторов или потенцирования сосудистой реактивности, различные эффекты от вызванной стероидами системной гипертензии или протромботического эффекта. Carvalho-Recchia и соавторы показали, что у 52 % пациентов с ЦСХ в анамнезе выявлялось использование стероидов за 1 месяц до проявлений заболевания по сравнению с 18 % контрольной группы. Кортикостероиды могут влиять на мембрану Бруха посредством их известного ингибирования синтеза коллагена.
Кроме того, Tewari и его коллеги установили, что пациенты с ЦСХ имеют снижение парасимпатической активности и значительное увеличение симпатической активности вегетативной нервной системы.
L. Cotticelli и коллеги показали интересную взаимосвязь между Helicobacter pylori и ЦСХ. Так в одном из исследований было показано, что среди пациентов с ЦСХ частота инфицирования НР составляет около 40 % в сравнение с 25 % частотой инфицирования среди населения в целом. Одним из предполагаемых механизмов иммуно-опосредованного повреждения хориоидальных эндотелиальных клеток считается молекулярная мимикрия НР. В дальнейших исследованиях была попытка установить взаимосвязь между частотой снижения возникновения ЦСХ и эрадикационной терапией НР. Однако полученные результаты не смогли подтвердить ни вышеописанную взаимосвязь, ни прямую взаимосвязь между НР и ЦСХ.
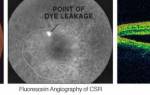
ЦСХ по типу течения разделяют на острую и хроническую. Для острой ЦСХ (чаще развивается у молодых пациентов) характерна спонтанная резорбция субретинальной жидкости в течение 1–6 месяцев с восстановлением нормальной или близкой к норме остроты зрения. При этом во время проведения ФАГ будут определяться единичные или точки «просачивания» флуоресцирующего агента через ПЭС. Если заболевание развивается у лиц старше 45 лет, характеризуется двусторонним поражением и течением более 12 месяцев, а также при проведении ФАГ выявляется наличие множественных точек просачивания флуоресцирующего агента, то можно предполагать наличие хронической формы ЦСХ.
При опросе пациентов с ЦСХ основной их жалобой, из-за которой они вынуждены обратиться к специалисту, будет нерезкое снижение остроты зрения, чаще в утренние часы. Здесь стоить уточнить момент, что острота зрения может быть улучшена при гиперметропической коррекции (т. н. диоптрийный синдром). Помимо этого, при более подробном сборе анамнеза такие больные будут предъявлять также жалобы на наличие темного пятна перед глазом (центральная скотома), уменьшение или увеличение размеров рассматриваемых предметов (микро- и макрофотопсии), а также искажение формы рассматриваемых предметов (метаморфопсии).
При проведении визометрии будет выявляться снижение остроты зрения в среднем на 0,2–0,3, которое, как было описано выше, может быть легко скорректировано до исходного показателя при гиперметропической коррекции. При проведении прямой офтальмоскопии необходимо помнить о том, что отслойка является весьма невысокой и ограниченной, что сложно обнаружить при рутинном осмотре; в таком случае необходимо использование высокодиоптрийной линзы или трехзеркальной линзы Гольдмана. В обзорном окошке — дисковидная серозная отслойка в макулярной области, ограниченная дуговым рефлексом, макулярный рефлекс размыт, часто отсутствует, в пределах серозной отслойки — сероватые или желтоватые точки — преципитаты на задней поверхности сетчатой оболочки (преципитаты Бэра).
Наиболее объективным является исследование сетчатки с помощью оптической когерентной томографии (ОКТ). Так, на томограммах будет хорошо визуализироваться жидкость, располагающаяся между нейроэпителием и комплексом ПЭС + хориоидея. Также будут отчетливо видны дефекты ПЭС, через которые жидкость просачивается в субретинальное пространство. Наличие контраста между серозной жидкостью с низкой степенью светового отражения по сравнению с тканью сетчатки позволяет выявить участки отслоения или расслоения сетчатки.
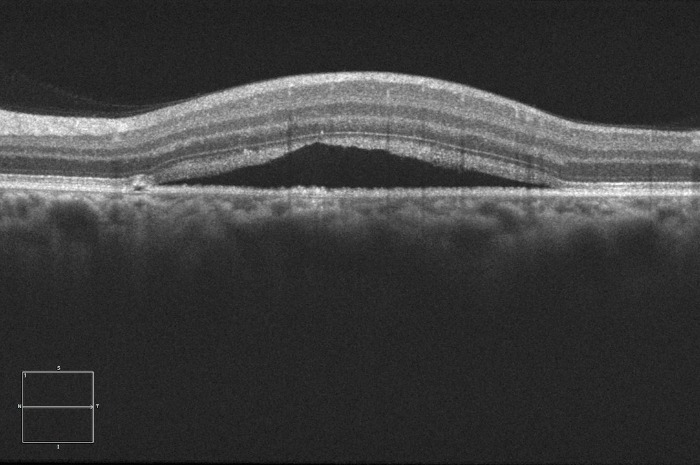
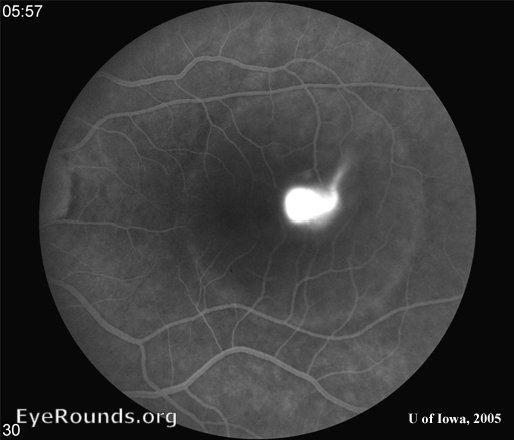
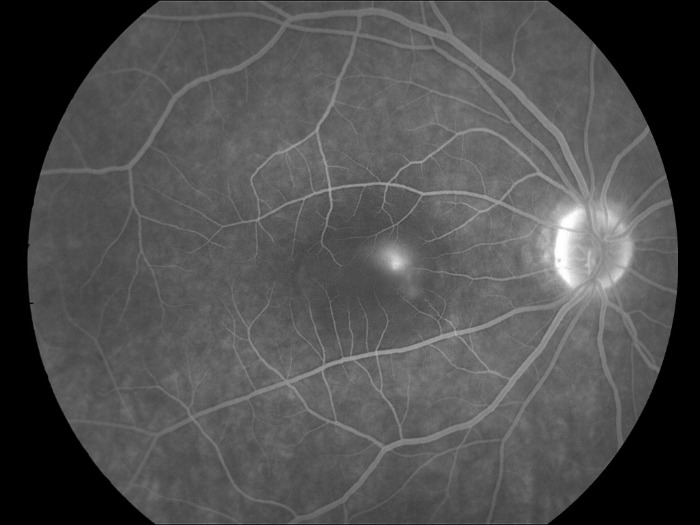
Переходя к лечению ЦСХ, первым и главным пунктом является наблюдение. Это связано с тем, что острая ЦСХ в 90 % случаев спонтанно разрешается (стоит помнить, что частота рецидивов достигает 30–50 %), поэтому динамическое наблюдение в течение минимум 3-х месяцев является первоочередным при обращении таких пациентов. Этот срок может быть уменьшен, если нарушения зрения сильно влияют на повседневную жизнь таких больных. Существует мнение, что применение ацетазоламида в терапевтических дозах с перерывами в течение 6 недель уменьшало время исчезновения субъективных и объективных признаков ЦСХ, однако лечение не влияло на финальную остроту зрения и частоту возникновения рецидивов.
Эффективных медикаментозных средств для лечения ЦСХ в настоящее время нет. В первую очередь в начале лечения стоит уточнить у больных момент, касающийся предшествующего появлению симптомов приему ГКС. По возможности стоит отменить их прием, так как это может привести к увеличению уже имеющихся серозных отслоек нейроэпителия.
Перспективным методом борьбы с ЦСХ считалось проведение терапии, направленной на снижение уровня эндогенного кортизола, который, как и экзогенные ГКС, влияет на формирование и дальнейшее прогрессирование ЦСХ. С этой целью использовался кетоконазол, противогрибковый препарат, который частично ингибировал превращение 11-дезоксикортизола в кортизол. С этой целью использовали различные дозировки (от 200 до 600 мг). Эффект был достигнут при использовании 600 мг кетоконазола в сутки в течение 8 недель. Также в качестве «ингибиторов эндогенного кортизола» использовали мифепристон, финастерид, рифампицин. Однако крупных исследований на данный момент проведено не было.
Использование ингибиторов VEGF не относится к терапии первой линии ввиду отсутствия крупных исследований. В исследовании Lim J.W. и Shin M.C. исследовали сосудистый эндотелиальный фактор роста (VEGF) и интерлейкин-8 (IL-8) в водянистой влаге и плазме пациентов с ЦСХ перед интравитреальной инъекцией авастина (в дозе 2,5 мг). Все пациенты с CSC показали существенное повышение центрального зрения с прилеганием отслойки нейросенсорного эпителия после интравитреальной инъекцией авастина. Но было установлено, что уровни водянистой влаги VEGF и IL-8 не были значительно увеличены у пациентов с CSC по сравнению со здоровой группой контроля (18,2 +/– 24,8 против 35,3 +/– 28,5 pg/mL, P > 0,05; 2,3 +/– 0,4 против 2,8 +/– 0,3 pg/mL, Pб> 0,05 соответственно). В плазме уровни VEGF и IL-8 у пациентов с ЦСХ не отличались от группы контроля. В связи с этим эффект введения авастина остается невыясненным.
Еще одно исследование показало, что у больных с ЦСХ отмечается повышенный уровень ингибитора активатора плазминогена по сравнению с контрольной. Этот вывод привел к гипотезе о том, что гиперкоагуляция играет роль в патогенезе ЦСХ. По итогам исследования, проведенного Caccavale и его коллегами с применением аспирина (100 мг в день в течение 1 месяца, затем 100 мг через день в течение 5 месяцев) у 109 пациентов, аспирин ускорял восстановление остроты зрения, уменьшал частоту возникновения рецидивов, а также приводил к лучшему визуальному результату (logMAR +0,07 +/– 0,13 или Snellen 20/23 против +0,17 +/– 0,13 или 20/30, P < 0,0001) в сравнении с контрольной группой.
Эффективным методом лечения ЦСХ остается традиционная или микроимпульсная лазеркоагуляция сетчатки, в зависимости от локализации точек фильтрации. Также перспективным методом коррекции хронической ЦСХ считается фотодинамическая терапия с визудином, а также транспупиллярная методика ФДТ.
Источники:
- Daruich A. et al. Central serous chorioretinopathy: recent findings and new physiopathology hypothesis //Progress in retinal and eye research. – 2015. – Т. 48. – С. 82-118.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.