Содержание
- Функции сетчатки глаза
- Симптомы заболеваний сетчатки глаза
- Заболевания сетчатки
- Диагностика и лечение заболеваний сетчатки глаз
- Лечение
- Для кого предназначено такое обследование?
- Где можно пройти оптическую когерентную томографию глаза?
- Причины и симптомы
- Классификация
- Видео специалиста по теме
- Лечение ЧАЗН
- Цены на лечение
-
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Скидки для друзей из социальных сетей! Консультация офтальмолога – бесплатно! Акции направления
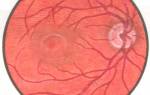
Сетчатка – это внутренняя часть оболочки глаза, которая принимает участие в восприятии световой волны, трансформируя ее в нервные импульсы и передавая по зрительному нерву.
Проблема заболеваний сетчатки глаз – одна из самых актуальных в офтальмологии. Несмотря на то, что данная патология занимает всего 1% от общей структуры глазных болезней, такие заболевания, как непроходимость центральной артерии, диабетическая ретинопатия, отслойка и разрыв сетчатки часто становятся причиной слепоты!
С патологией сетчатки связаны ухудшение сумеречного зрения (куриная слепота), ослабление цветовосприятия (дальтонизм) и другие нарушения зрения.
Функции сетчатки глаза
Благодаря органу зрения мы видим окружающий мир в красках. Это происходит за счет сетчатки глаза, на которой располагаются особые фоторецепторы – палочки и колбочки.
У каждого вида фоторецепторов есть свои функции. Так, днем максимально «загружены» колбочки, а при понижении попадания потока света активно включаются в работу палочки.
Сетчатка глаза обеспечивает следующие функции:
- Цветовое зрение помогает видеть цвета и их оттенки. С помощью 3-х видов колбочек мы можем различать синий, красный и зеленый цвета. При нарушении восприятия развивается дальтонизм. У женщин существует четвертая, добавочная колбочка, поэтому они могут видеть и различать до нескольких миллионов цветовых оттенков.
- Ночное зрение – это способность хорошо видеть в условиях темноты. Такую возможность нам дают палочки (колбочки в темноте не работают).
- Центральное (предметное) зрение позволяет хорошо видеть на разные расстояния, писать, читать, выполнять работу, для которой необходимо разглядывать мелкие предметы. Это становится возможным с помощью колбочек сетчатки, расположенных в области макулы.
- Периферическое зрение обеспечивает способность хорошо ориентироваться в пространстве. Боковое зрение осуществляется благодаря палочкам, расположенным на периферии сетчатки и в парацентральной области.
Симптомы заболеваний сетчатки глаза
Одни из самых ярких симптомов пораженной сетчатой оболочки – сужение полей и ослабления зрения. Также встречаются абсолютные и относительные дефекты зрения (скотомы) различной локализации. На ухудшение работы фоторецепторов указывает появление куриной слепоты и различные виды дальтонизма.
Сильное ослабление центрального зрения говорит о воспалении в макулярной области, ухудшение периферического зрения – о поражении периферии глазного дна. Возникновение скотомы свидетельствует о повреждении какой-либо зоны сетчатки. Существенное ухудшение остроты зрения вместе с увеличением размеров слепого пятна может указывать на воспаление зрительного нерва.
При окклюзии центральной артерии сетчатки может возникнуть кратковременная слепота одного глаза.
Световые вспышки, молнии, блики, пред глазами возможны при отслойке или разрыве сетчатки. Кроме того пациент может видеть в поле зрения туман, а также цветные или черные пятна.
Заболевания сетчатки
Все болезни сетчатки делятся на несколько групп, самые распространенные из которых:
- дистрофические воспаления сетчатки (периферическая дистрофия сетчатки, центральная дистрофия сетчатки, возрастная макулярная дегенерация);
- сосудистые заболевания сетчатки (диабетическая ретинопатия, макулярный отек, тромботическая ретинопатия, окклюзия центральной вены сетчатки и ее ветвей, окклюзия центральной артерии сетчатки);
- отслойка сетчатки.
Дистрофические заболевания сетчатки. Травмы. Пороки развития
При дистрофических заболеваниях сетчатки происходит отмирание кусочков ткани сетчатки глаза. Чаще всего они развиваются у пожилых людей. По степени локализации воспалительного процесса выделяются:
- периферическая дистрофия сетчатки,
- центральная дистрофия (возрастная макулярная дегенерация сетчатки);
- генерализованная дистрофия.
Симптомы этих заболеваний могут отличаться друг от друга, однако есть такие общие признаки, как ослабление зрения, появление пятна перед глазами, ухудшение периферического зрения. Более подробно о лечении этих заболеваний можно прочитать здесь.
Возрастная макулярная дегенерация (ВМД)
При возрастной макулярной дегенерации начинают воспаляться клетки центральной части сетчатки – макулы. У человека ухудшается центральное зрение, в центре обзора глаз появляется пятно, искажаются цвета и формы предметов. Заболевание имеет сухую и влажную форму. Более подробно о ВМД читайте здесь.
Сосудистые заболевания сетчатки
Диабетическая ретинопатия
Диабетичекая ретинопатия – достаточно коварное заболевание тем, развивающееся на фоне повышенного уровня сахара в крови и не имеющее симптомов в начале процесса. Если травматическая ретинопатия возникает вследствие травмы глаза, и имеет яркие признаки в виде отека и кровоизлияния, то диабетическая ретинопатия развивается тихо и незаметно.
А между тем, если вовремя не начать лечение может произойти отслоение сетчатки, которое ведет к слепоте. Для диабетической ретинопатии свойственна неоваскуляризация – патологический рост сосудов.
Более об этом виде сосудистого заболевания глаз вы можете прочитать здесь.
Макулярный отек
Макулярный отек – отек центра сетчатки (макулы), отвечающий за центральное зрение. Патология может развиться как следствие целого ряда заболеваний, например, сахарного диабета, в результате скопления жидкости в слоях макулы.
Макулярный отек является одним из симптомов увеита, тромбоза вен сетчатки, диабетической ретинопатии. Также отек макулы появляется в результате хирургической манипуляции или травмы глаза. Более подробно о диагностике и лечении макулярного отека читайте здесь.
Окклюзия центральной артерии сетчатки
При окклюзии центральной артерии сетчатки происходит закупорка центральной артерии ретины, приводящая к ишемии и сопровождающаяся таким симптомом, как резкая потеря зрения.
Причина появления данного сосудистого заболевания сетчатки – повышенное давление, атеросклероз, нейроциркуляторная дистония, аритмия. При этой патологии возможна полная потеря зрения. Поэтому необходимо как можно раньше начать лечение.
Отек и тромбоз сетчатки глаза
Отек сетчатки связан с повреждением сосудов и скоплением в ретине влаги и белковых структур. Макулярный отек сетчатки может возникнуть в результате сахарного диабета или других заболеваний. Со временем в зоне отека разрастается соединительная ткань, которая приводит к потере зрения.
Тромбоз центральной ветви сетчатки приводит к выпадению зрения на том участке, за который отвечает закупоренная вена. При макулярном отеке может наблюдаться нечеткое зрение в центральной области, прямые линии видятся волнистыми, а окружающий мир – в розоватом цвете, ухудшается рефракция зрения. Причиной появления тромбозов и окклюзии центральной вены сетчатки и ее ветвей являются изменения вязкости крови, нарушение кровообращения в сосудах, ухудшение проницаемости стенки.
Ангиопатия сетчатки
Ангиопатия – это поражение сосудов сетчатки разного диаметра. При ангиопатии возникает патология сосудов, они становятся узкими и извитыми. Причиной появления заболевания являются сахарный диабет, травма глаза, васкулит, остеохондроз шейного отдела, повышенное артериальное давление.
Отслойка сетчатки
Отслойка сетчатки – одна из причин потери зрения и возникновения слепоты.
Первичная отслойка сетчатки может произойти:
- после травмы глаза;
- из-за первичных заболеваний, поражающих сосуды;
- в результате перенапряжения глаз.
Вторичная отслойка сетчатки развивается в результате появления метастазов.
При появлении отслойки человек видит перед глазами плавающие элементы: черные точки, мушки, пелену, вспышки и искры. Более подробно о диагностике и лечении данной патологии можно прочитать здесь.
Диагностика и лечение заболеваний сетчатки глаз
В обычную диагностику дистрофических и сосудистых заболеваний сетчатки глаз входит: исследование остроты зрения, измерение глазного давления, биомикроскопия, измерение полей зрения, определение рефракции, офтальмоскопия.
Кроме этого, возможно, понадобятся дополнительные исследования:
- флюоресцентная ангиография сетчатки (для оценки состояния сосудов);
- оптическая когерентная томография;
- съемка глазного дна;
- изучение цветовых порогов, контрастной чувствительности, цветоощущения.
Лечение
Для лечения заболеваний сетчатки глаз могут быть рекомендованы:
- сосудорасширяющие препараты;
- ангиопротекторы;
- антикоагулянты;
- никотиновая кислота, витамины группы В;
- ретинопротекторы.
При тяжелых ретинопатиях, отслойках и разрывах сетчатки по усмотрению врача-офтальмолога могут применяться хирургические методики.
Для определения степени нарушения кровообращения в сетчатке глаз, выявления возрастных изменений и изучения новообразований мы проводим флюоресцентную ангиографию на уникальном оборудовании экспертного класса Spectralis HRA+OCT (Heidelberg).
В клинике «МедикСити» только лучшие офтальмологи и самые надежные методики лечения заболеваний глаз!
Глазодвигательный нерв – n. oculomotorius (III пара) – является смешанным нервом, содержит двигательные и парасимпатические волокна.
Двигательные волокна иннервируют наружные мышцы глаза: верхнюю прямую мышцу (движение глазного яблока вверх и кнутри); нижнюю прямую мышцу (движение глазного яблока вниз и кнутри); медиальную прямую мышцу (движение глазного яблока кнутри); нижнюю косую мышцу (движение глазного яблока кверху и кнаружи); мышцу, поднимающую верхнее веко.
Парасимпатическим волокнам иннервируют внутреннюю мышцу глаза – мышцу, суживающую зрачок (m. sphincter pupillae), отвечают за конвергенцию (сведение к центру) глазных осей и аккомодацию.
Симптомы поражения.
Птоз (опущение века) обусловлен параличом мышцы, поднимающей верхнее веко
Расходящееся косоглазие – установка глазного яблока кнаружи и слегка вниз в связи с действием не встречающих сопротивления латеральной прямой (иннервируется VI парой черепных нервов) и верхней косой (иннервируется IV парой черепных нервов) мышц.
Диплопия (двоение в глазах). Двоение возникает вследствие отклонения зрительной оси одного глаза относительно другого, при монокулярном зрении оно обусловлено, как правило, изменением свойств преломляющих сред глаза (катаракта, помутнение хрусталика).
Мидриаз (расширение зрачка) с отсутствием реакции зрачка на свет и аккомодацию; зрачок расширяется, так как сохраняется симпатическая иннервация. Исчезновение зрачкового рефлекса на свет происходит как на стороне поражения, так и на противоположной, поскольку прерывается сопряженность этой реакции. Если при этом свет падает на контралатеральный, непораженный глаз, то рефлекс зрачка на свет возникает с обеих сторон.
Паралич (парез) аккомодации обусловливает ухудшение зрения на близкие расстояния.
Паралич (парез) конвергенции глаз проявляется невозможностью повернуть глазные яблоки кнутри.
Блоковый нерв – n. trochlearis (IV пара) – иннервирует верхнюю косую мышцу, которая поворачивает глазное яблоко кнаружи и вниз.
Симптомы поражения. Паралич мышцы вызывает отклонение пораженного глазного яблока кверху и несколько кнутри. Это отклонение особенно заметно, когда пораженный глаз смотрит вниз и в здоровую сторону, и отчетливо проявляется, когда больной смотрит себе под ноги (при ходьбе по лестнице).
Отводящий нерв – n. abducens (VI пара) – иннервирует латеральную мышцу глаза, поворачивающую глазное яблоко кнаружи.
Симптомы поражения. Нарушается движение глазного яблока кнаружи. Это происходит потому, что медиальная прямая мышца остается без антагониста и глазное яблоко отклоняется в сторону носа (сходящееся косоглазие – strabismus convergens). Кроме того, возникает двоение в глазах, особенно при взгляде в сторону пораженной мышцы.
Паралич Белла (идиопатическая форма невропатии лицевого нерва – иннервирует мимические мышцы) – проявляется параличом мимических мышц, обусловленным поражением лицевого нерва. При попытке закрыть глаз веки на стороне поражения не смыкаются, глазное яблоко остается неприкрытым, отклоняется вверх и кнаружи, глазную щель при этом заполняет лишь склера (симптом Белла).
Симптомы поражения. Односторонний парез мимических мышц, слабость.
Больной не может поднять бровь на пораженной стороне, нахмурить ее, наморщить нос, плотно зажмурить глаз, надуть щеку, вытянуть губы трубочкой, свистнуть.
Тонус мышц на пораженной стороне снижен, щека “парусит”; изменение ширины глазных щелей; при оскаливании зубов ротовая щель перетягивается в здоровую сторону.
Из-за паралича круговых мышц глаз веки не смыкаются (лагофтальм – заячий глаз).
Пища застревает между щекой и десной, слеза может стекать по щеке, утрачивается вкус на передних 2/3 языка на стороне поражения, отмечается обострение слуха на той же стороне (гиперакузия). Иногда из-за отека охватывающий коленчатый узел, выключаются волокна, контролирующие слезную железу, что приводит к прекращению слезоотделения (синдром “сухого глаза”), чреватый возникновением кератита из-за лагофтальма.
Синдром верхней глазничной щели (также известный как Синдром Рошон-Дювиньо) — симптомокомплекс, возникающий вследствие поражения (воспалением или сдавлением) III (глазодвигательного), IV (блоковый), VI (отводящий) пар черепно-мозговых нервов, глазного нерва (1 ветви тройничного нерва), проходящих через одноимённую щель.
Верхняя глазничная щель (fissura orbitalis superior) образована телом клиновидной кости и ее крыльями, соединяет глазницу со средней черепной ямкой.
В глазницу проходят:
- три основные ветви глазного нерва ( ophthalmicus) — слезный, носоресничный и лобный нервы (nn. lаеrimalis, nasociliaris et frontalis) – определяют чувствительность глазного яблока;
- блоковый нерв (n.trochlearis). – определяет движение глазного яблока;
- отводящий нерв ( abducens) – определяет движение глазного яблока;
- глазодвигательный нерв ( oculomolorius) – определяет движение глазного яблока и верхнего века.
Глазницу покидает
- верхняя глазная вена ( ophthalmica superior). – определяет отток венозной крови из глазного яблока
При повреждениях этой области развивается характерный симптомокомплекс:
- полная офтальмоплегия, т. е. обездвиженность глазного яблока;
- птоз (опущение верхнего века);
- мидриаз (расширение зрачка);
- снижение тактильной чувствительности роговицы и кожи век;
- расширение вен сетчатки;
- нейропаралитический кератит;
- небольшой экзофтальм.
Однако “синдром верхней глазничной щели” может быть выражен не полностью, когда повреждены не все, а лишь отдельные нервные стволы, проходящие через эту щель.
Пальпебромандибулярная синкинезия Маркуса-Гунна.
При этом заболевании наблюдают поднятие век при каждом движении челюсти во время пережёвывания пищи. Лечение проводят при выраженном птозе и при наличии значительного движения века. Обнаруживают при рождении.
Этиология: синкинезия, вызванная врождённым нарушением нервных связей между волокнами глазодвигательного нерва, иннервирующими мышцу, поднимающую верхнее веко, и волокнами тройничного нерва, иннервирующими жевательные мышцы.
Как правило, первые признаки синдрома обнаруживают при кормлении младенца. Веко на стороне поражения при движениях челюсти во время кормления будет двигаться вверх и вниз.
Внешний вид пальпебромандибулярной синкинезии Маркуса-Гунна. Односторонний птоз со снижением функции мышцы, поднимающей верхнее веко. Последнее поднимается на стороне поражения при движениях челюсти. К поднятию века также приводит боковое смещение нижней челюсти в сторону, противоположную больному глазу.
Полезные статьи
Современная медицина позволяет проводить обследование органов без внедрения в их структуру и без нарушения их функции. Точно так же ОКТ глаза дает возможность бесконтактно оценивать состояние слоев сетчатки, роговицы глаза и волокон зрительного нерва.
Для кого предназначено такое обследование?
ОКТ проходят пациенты, как правило, для диагностики и лечения заболеваний, связанных с патологией заднего отрезка глаза таких как:
- пролиферативная витреоретинопатия (рубцевание фиброзной ткани)
- макулярные разрывы
- глаукома
- отслойка сетчатки
- все виды дегенеративного изменения сетчатки (включая возрастную)
- эпиретинальная мембрана
- тромбоз ЦВС
- диабетическая ретинопатия
- кистоноидный макулярный отек
- аномалии, отеки и атрофии диска зрительного нерва
Где можно пройти оптическую когерентную томографию глаза?
Обследование можно пройти профильных клиниках, имеющих в своем арсенале специализированную техническую аппаратуру, – а именно ОКТ-томограф. Например, офтальмологической клинике «Оптик-Центр».
В чем заключается преимущество оптической когерентной томографии глаза?
- Обследование может проводиться в любом возрасте
- Точное определение структуры сетчатки по слоям
- Детальная визуализация изменений сетчатки
- Диагностика патологии на любой стадии
- Надежный способ наблюдения в динамике
- Быстрая оценка эффективности процесса лечения заболеваний глаз
Какие имеются противопоказания к оптической когерентной томографии глаза?
Необходимо отметить, что основным противопоказанием является наличие кардиостимулятора в организме человека.
Однако из главных преимуществ данного исследования является то, что к нему практически нет других противопоказаний. Любой желающий может пройти обследование в клинике «Оптик-Центр», если глазная среда имеет хорошую прозрачность, отсутствует отек роговицы, и пациент может легко фиксировать взгляд в одной точке в течение 3 секунд.
Не вредит ли здоровью такое обследование?
Инфракрасное излучение, которое применяется при оптической когерентной томографии глаза, не способно повредить глаза, поэтому процедура ОКТ считается безвредной. Такого рода обследования не являются противопоказанием даже пациентам с соматическими заболеваниями.
Что оценивает томография глаза?
- Структуру роговицы.
- Структуру сетчатки.
- Структуру зрительного нерва.
Каким образом ставится диагноз после обследования?
Обратившись в клинику «Оптик-Центр», вы сможете получить результаты исследования состояния глаза в кратчайшие сроки. Специалистам для точного диагностирования необходимо будет изучить полученные графики, таблицы, протоколы. Врачи уделяют особое внимание взаимосвязи всех слоев сетчатки между собой, а также их взаимодействию с другими окружающими их тканями.
Изменения слоя клеток в толщине и в структуре получают при количественной диагностике.
Как происходит процедура оптической когерентной томография глаза?
Диагностика методом ОКТ глаза проходит быстро. В начале процедуры пациента просят сфокусироваться обследуемым глазом на нужной отметке. В это время воспроизводится несколько сканирований сетчатки глаза.
Если у пациента не получается сфокусироваться нужным глазом на одной точке, то врачи просят задействовать другой глаз, который лучше видит.
Впервые проводить оптическую когерентную томографию глаза стали всего 20 лет назад, а подобный метод уже стал незаменимым в диагностировании многих заболеваний глаз.
Новые открытия в области медицины, а также современные технологии позволяют своевременно диагностировать заболевание на ранних стадиях, что позволит быстро подобрать нужное лечение, которое будет способствовать скорейшему выздоровлению.
Смотрите также: Контактные линзы нового поколения! Первые и единственные в мире водоградиентные контактные линзы DailiesTotal 1 – прорыв в области контактной коррекции. Впервые в Челябинске в продаже в “Оптик-Центр”! Патологии роговицы: причины, симптомы, лечение Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Вернуться к списку Все лекции для врачей удобным спискомПоделиться:12 сентября 2021
Лекция для врачей “МРТ черепных нервов” Лекцию для врачей проводит к. м. н. Трофимова Т. Н.
На лекции рассмотрены следующие вопросы:
- Актуальность
- Поражение черепных нервов, является одной из актуальных проблем неврологии и нейрохирургии
- Проблема выбора тактики лечения пациентов с симптомами дисфункции черепных нервов (ЧН)
- Обширный спектр заболеваний, приводящих к дисфункции черепных нервов (ЧН)
- Отсутствие стандартизированного комплекса диагностических исследований
- Визуализация и определение изменений черепных нервов (ЧН) и прилежащих структур были возможны интраоперационно или при аутопсии
- MPT вносит существенный вклад в решение этой задачи:
- безопасность
- высокая тканевая контрастность и разрешающей способности
- возможность получения изображений в различных плоскостях
- Методология
- высокая напряженность магнитного поля (1,5 Т)
- наличие ИП – FIESTA и SPGR, 3 плоскости
- пакет опций для постпроцессинговой обработки изображений (MPR, MIP)
- Уровни поражения
- ядра
- цистерны ствола и основания
- костные каналы
- кавернозный синус или верхняя глазничная щель
MPT с контрастированием
- MPT с контрастным усилением является ценным для обнаружения и дифференцировки изменений черепных нервов
- Патологическое усиление MP-сигнала от структур нерва и окружающих тканей на МРТ может иногда быть первым в определении основной причины заболевания
- 3D-SPGR-ИП + “С”
- очаги демиелинизации
- мелкие невриномы, менингиомы
- Постконтрастная МРА – дифференциация вазоневральной компрессии
Стандартное исследование головного мозга
- Поражение III III IV V VI VII VIII IX XI XII черепных нервов
- Материалы и методы
- Комплексное клинико-лучевое обследование проведено 618 пациентам, из них 160 с невралгией тройничного нерва
- Клиническое обследование – невролог, нейрохирург, окулист, оториноларинголог, психиатр
- Инструментальное исследование
- Лучевая диагностика – краниография, КТ и КТА, МРТ и MPA, СКТ лицевого скелета
- Показания к МРТ
- Опухоли, кисты
- Демиелинизирующие процессы
- Воспалительные заболевания
- Цереброваскулярные заболевание
- Аномалии развития
- Показания к КТ
- Изучение костных каналов черепных нервов и их выходных отверстий
- СКТ- ангиография с визуализацией сосудов головного мозга и последующей объемной реконструкцией на фоне костей основания черепа
- Виртуальное планирование хирургического лечения
- Противопоказания для выполнения МРТ
- Методика лучевого исследования черепных нервов
- I этап – стандартное МРТ исследование головного мозга
- II этап – специализированный протокол для изучения структур цистернальной части черепных нервов (3D-FIESTA ИП и 3D-SPGR ИП, толщина среза 1,00 мм)
- III этап – МРТ и МРА с контрастированием
- IV этап – стандартная методика СКТ с последующей объемной 3-D реконструкцией (тонкие срезы -1,5 мм)
- V этап – КТА
- Изучение структур цистернальной части черепных нервов
- Реформатирование
- МР ангиография
- I – обонятельный нерв
- Эстезионейробластома
- Невринома обонятельного нерва
- Пациент, 60 лет, аносмия. МРТ. Менингиома площадки клиновидной кости и ольфакторной ямки
- Пациент, А., 52 г., аносмия МРТ. Невринома обонятельного нерва
- Зрительные нервы
- Астроцитома хиазмы
- Детский возраст (+/- нейрофиброматоз)
- Гетерогенное усиление
- Супраселлярная локализация
- +/- распространение на зрительные тракты
- Анапластическая астроцитома (нейрофиброматоз)
- Билатеральная глиома оптических путей
- Гамартоматозные поражения моста, ножек мозга, латеральных базальных ядер, зрительных бугров
- МТС по оболочкам (спустя 2 года)
- Рассеянный склероз
- III – глазодвигательный нерв. Блок срезов ориентирован по ходу цистернальной порции глазодвигательного нерва проекционно на ножки мозга (область межножковой цистерны)
- Изображение глазодвигательного нерва
- III – глазодвигательный нерв
- Нейроваскулярный конфликт
- Компрессия зоны входа правого блокового нерва (цистернальная порция) петлей верхней мозжечковой артерии
- Методика MPT тройничного нерва
- Блок срезов располагается в зоне входа корешка тройничного нерва в мост (по Т2-ВИ/Т1-ВИ в сагиттальной или Т2-ВИ в корональной плоскостях, ориентируясь на локализацию ствола тройничного нерва в боковых цистернах моста)
- Аксиальная плоскость
- Сагиттальная плоскость
- Корональная плоскость
- Гассеров узел
- V – тройничный нерв. Анатомо-топографические соотношения тройничного нерва и сосуда в норме
- V – тройничный нерв. Ростральный тип компрессии
- V – тройничный нерв. Латеральный тип компрессии
- Компрессия тройничного нерва основной артерией
- Тройничный нерв. ABM
- Тройничный нерв. Инфаркт продолговатого мозга (в месте расположения ядер V)
- Тройничный нерв. Кавернома
- Тройничный нерв. Рассеянный склероз
- Тройничный нерв. Менингит
- Тройничный нерв. Цитомегаловирусная инфекция
- Тройничный нерв. Саркоидоз
- Невринома тройничного нерва
- Наиболее часто ЧН У (полость Меккеля)
- Обычно хорошо очерчена
- Форма гантели с ЦП компонентом
- Обычно гиперинтенсивна на Т2-ВИ
- Одиночная/множественная (NF2)
- Одно/билатеральная локализация Т1-ВИ
- Меккелева полость
- Признак «подмигивающей» Меккелевой полости (один «глаз» закрыт): плотность/интенсивность не соответствует ликвору
- Патологические изменения дистальной части У ЧИ и иннервируемым им мышцам
- Острый процесс – гиперинтенсивность и +С мышцы
- Хронический – атрофия X и жировая дегенерация
- Невринома тройничного нерва
- Образование овальной формы, широким основанием прилежащее к твердой оболочке петрокливального региона, распространяющееся в задние отделы. Меккелевой полости, V нерв компремирован
- 3-D реконструкция выходных каналов I ветвей V ЧН
- Варианты расположения тригеминальных каналов и выходных отверстий
-
- Надглазничное отверстие(средняя треть глазницы – 83%)
- Одиночная надглазничная вырезка -60%
- Отверстие канала – 21% Множественные отверстия ипсилатеральной локализации – 17%
- Отсутствие надглазничного отверстия -1,5%
-
- Варианты расположения тригеминальных каналов и выходных отверстий
- Подглазничный канал (уровень скулочелюстного шва, лунка 5 зуба – 66%, длина – 10-15 мм)
- Два подглазничных отверстия -10%
- Форма – округлая, полуовальная, щелевидная
- Подглазничный канал (уровень скулочелюстного шва, лунка 5 зуба – 66%, длина – 10-15 мм)
- Варианты расположения тригеминальных каналов и выходных отверстии
- VI — отводящий нерв. Методика МРТ
- Блок срезов устанавливается в проекции нижней поверхности моста где корешки отводящего нерва располагаются в борозде между мостом и пирамидой
- Методика MPT VII и VIII
- Блок срезов устанавливается аксиально, каудальнее места расположения срезов при получении изображения тройничного нерва, ориентируясь на изображение внутреннего слухового прохода
- 1 – цистернальная часть лицевого нерва – 2,1 мм
- VIII — преддверно-улитковый нерв
- Преддверно-улитковый нерв (1) начинается от собственных ядер, расположенных в латеральной части ромбовидной ямки
- Показывается на нижней поверхности мозга кнаружи от оливы продолговатого мозга в виде двух корешков: вестибулярного (2) и улиткового (3)
- Поражение преддверно-улиткового нерва
- опухоли ММУ, сосудистые, демиелинизирующие или дегенеративные заболевания
- Поражение вестибулярного анализатора (внутреннего уха, вестибулярного нерва, ствола мозга):
- головокружение
- нистагм
- вестибулярная атаксия
- Поражение слухового анализатора:
- шум в ухе
- снижение слуха
- Анатомо-топографические соотношения ЗИМА и VII VIII ЧН в норме
- Компрессия лицевого нерва ПА
- Нейроваскулярный конфликт VII VIII ЧН
- Невринома
- Саркоидоз VII, карциноматоз VII, герпес VII
- Аплазия левого VIII
- Каудальная группа черепных нервов
- Блок срезов в аксиальной плоскости ориентирован параллельно преддверно-улитковым нервам, корональные срезы – вдоль оси продолговатого мозга
- IX языкоглоточный и X блуждающий нервы
- Компрессия языкоглоточного и блуждающего нервов ЗНМА
- Обширные патологические массы, компремирующие правые отделы ствола, распространяющиеся экстракраниально через яремное отверстие
- Компрессия IX нерва ЗНМА
- XI — добавочный нерв
- XII — подъязычный нерв
- Невринома каудальной группы нервов
Интернет-магазин медицинской литературы
Бесплатные лекции для врачей. Удобным списком
Атрофия зрительного нерва – состояние, при котором отмирание нервных клеток может быть не полным и зрение сохраняется – тогда говорят о ЧАЗН – частичной атрофии зрительного нерва или полным, в этом случае наступает необратимая слепота.[1]
Рис.1 Положение зрительного нерва (соединяет глазное яблоко и головной мозг)
Причины и симптомы
Причины могут быть разные – как внутренние – наследственные факторы, рассеянный склероз, повышение внутриглазного давления, тромбозы сосудов, так и внешние – инфекционные заболевания, травмы, отравления например – метиловым спиртом или алкогольно-табачная интоксикация.
Заболевание часто встречается у детей, в том числе может быть врожденным (из-за генетических нарушений или перенесённой внутриутробной инфекции).[2]
Симптомы – это снижение зрения, нарушения цветовосприятия, сужение полей зрения или появления пятен. Это может происходить как очень быстро, так и растягиваться на годы, в зависимости от причины.
Для постановки диагноза врач измеряет остроту зрения и поля, осматривает глазное дно – на нём диск зрительного нерва выглядит бледным. При необходимости назначаются дополнительные обследования – в первую очередь – оптическая когерентная томография.[3]
Могут быть рекомендованы консультации невролога, терапевта, МРТ головного мозга и глазниц.[4]
Рис.2 Признаки ЧАЗН на 1 – офтальмоскопии (бледные диски), 2 – периметрии (выпадение полей зрения) и 3 – ОКТ (отической когерентной томографии)
Классификация
По междунарордной классификации болезней (МКБ-10) частичная атрофия зрительного нерва имеет код диагноза H47.2
Клиническая классификация включает в себя причины, морфологию и проявления.[5]
- Наследственная (аутосомно-доминантная, аутосомно-рецессивная, митохондриальная) и ненаследственная (первичная, вторичная, глаукоматозная).
- Восходящая (поражение ганглиозных нейронов сетчатки глаза) и нисходящая (поражение в самом нерве, за пределами глазного яблока).
- Стабилизировавшаяся и прогрессирующая.
- Частичная и полная.
Видео специалиста по теме
Лечение ЧАЗН
Лечение зависит в первую очередь от причины, которая вызывает атрофию.
Если это рассеянный склероз – терапию назначает невролог, если причина – сдавления опухолью, то пациентом занимается онколог, если это внутриглазные процессы – глаукома или закупорка сосудов, то лечение назначает офтальмолог.
Можно назвать 3 основные направления в лечении частичной атрофии зрительного нерва, вне зависимости от причины. Все они направлены на улучшение кровоснабжения и обменных процессов в сетчатке и зрительном нерве.
1. Медикаментозное. Это такие препараты как пирацетам, эмоксипин, милдронат, никотиновая кислота, церебролизин, витамины группы B. Проводится курсами несколько раз в год.[6]
2. Хирургическое. Операция называется реваскуляризация заднего отдела глаза. Её суть – в помещении собственных тканей пациента (мышечных или склеральных лоскутов), фракций крови или инородного трансплантата (коллагеновой губки, аллопланта) к заднему полюсу глаза, где и находится зрительный нерв.[7]
3. Физиотерапевтическое лечение. Может проводиться как в условиях медицинского учреждения – это различные виды электрофореза, магнито- и электростимуляции, так и в домашних условиях.
Дома пациент может использовать такие приборы как АМВО-01 – инфразвуковой вакуумный офтальмомассажёр, разработанный академиком Евгением Ивановичем Сидоренко специально для пациентов с заболеваниями сетчатки и зрительного нерва. Массаж также повышает микроциркуляцию, но без лекарств и операций.[8]
Рис.3 Внешний вид прибора АМВО-01 для применения в домашних условиях
Прогнозы при атрофии зрительного нерва – то, что интересует пациентов и их родственников. Они достаточно разные и даются индивидуально.
У одних пациентов лечение бесперспективно, у других – удаётся повысить остроту зрения и расширить поля в разы. У пожилых людей часто на снижение зрения влияют сопутствующие заболевания глаз – катаракта или дистрофия сетчатки. Устранив их, можно значительно повысить зрение.
Пациентам с ЧАЗН мы рекомендуем комплексный подход из медикаментозного, хирургического и физиотерапевтического лечения, только так можно добиться максимального эффекта – сохранить и улучшить зрение.[9]
Цены на лечение
| Приём врача-офтальмолога со стандартной диагностикой | 3 500 рублей |
| Приём профессора, д.м.н. со стандартной диагностикой | 6 900 рублей |
| Приём профессора, д.м.н. с расширенной диагностикой | 15 000 рублей |
| ОКТ зрительного нерва | 1 500 рублей |
| ОКТ зрительного нерва в режиме ангиографии | 3 000 рублей |
| Операция реваскуляризации зрительного нерва | 23 500 рублей |
ВНИМАНИЕ! План лечения и его стоимость определяется после очной консультации врача, на котором оценивается состояние глаз пациента, наичие показаний или противопоказаний к тому или иному методу.
Узнать стоимость консультаций специалистов, диагностических процедур и операций вы можете в разделе ЦЕНЫ.
Список источников
- Ярцева Н.С., Деев Л.А.,Шилкин Г.А. Избранные лекции по офтальмологии. Том II Лекция № 9 Заболевания зрительного нерва. Учебное пособие для системы послевузовского профессионального образования врачей. Москва – 2008.
- Jones R, Al-Hayouti H, Oladiwura D, Karim R, Sawczenko A, Dahlmann-Noor A. Optic atrophy in children: Current causes and diagnostic approach. Eur J Ophthalmol. 2020 Nov;30(6):1499-1505. doi: 10.1177/1120672119899378. Epub 2020 Jan 7. PMID: 31910664.
- Jiramongkolchai K, Freedman SF, El-Dairi MA. Retinal Changes in Pediatric Glaucoma and Nonglaucomatous Optic Atrophy. Am J Ophthalmol. 2016 Jan;161:188-95.e1. doi: 10.1016/j.ajo.2015.10.013. Epub 2015 Oct 21. PMID: 26498891.
- Zhao B, Torun N, Elsayed M, Cheng AD, Brook A, Chang YM, Bhadelia RA. Diagnostic Utility of Optic Nerve Measurements with MRI in Patients with Optic Nerve Atrophy. AJNR Am J Neuroradiol. 2019 Mar;40(3):558-561. doi: 10.3174/ajnr.A5975. Epub 2019 Feb 14. PMID: 30765381; PMCID: PMC7028664.
- Линник, Л.Ф. Частичная атрофия зрительного нерва. Классификация. Современные методы лечения. Современные аспекты нейроофтальмологии: тез. конф. – М. – 1997. – 5 с.
- Лобанова И.В. Динамика зрительных вызванных потенциалов в процессе комплексного двухэтапного метода лечения атрофий зрительного нерва различного генеза у детей. Российская детская офтальмология № 1 2013
- Беляев В.С., Душин Н.В., Барашков В.И. и др. Реваскуляризация в лечении дистрофии сосудистой оболочки и атрофии зрительного нерва // VIII международная конференция офтальмологов «Одесса-Генуя»: сб.тез.докл. – Одесса, 1993. – С. 26–27.
- Сагадатова Н.М., Мезенцева В.С. Очки Сидоренко в лечении частичной атрофии зрительного нерва. Восток – Запад. Точка зрения № 1. 2014.
- Макаров В.К. Комплексный одномоментный метод лечения вторичного косоглазия и частичной атрофии зрительного нерва у детей. Российская детская офтальмология № 1. 2013.
Добавить комментарий




 Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский  Скидки для друзей из социальных сетей! Консультация офтальмолога – бесплатно! Акции направления
Скидки для друзей из социальных сетей! Консультация офтальмолога – бесплатно! Акции направления