Содержание
- Условно синдром красного глаза можно разделить по причинам:
- Синдром Сухого Глаза (ССГ)
- Причины возникновения ССГ
- Самыми частыми факторами нарушения слёзной плёнки являются:
- Методы диагностики ССГ
- Виды травм
- Сухой глаз или аллергия?
- Симптомы повреждений
- Рекомендуем обучение по теме:
- Профессиональное консультирование при отпуске офтальмологических лекарственных средств
- Первая помощь
- Раздражение и аллергические реакции
- Воспаление и инфекция
- Язва роговицы трофическая
- Оглавление
- Приложение Б. Алгоритмы ведения пациента
- Приложение В. Информация для пациентов
- Причины возникновения кератоконуса
- Симптомы кератоконуса
- Чем опасно заболевание
- Кератоконус и беременность
- Классификации кератоконуса
- Диагностика кератоконуса
- Лечение кератоконуса
- Ангиопатия сетчатки – лечение каплями
- Видео нашего специалиста
- Внутриглазные инъекции
- Схемы лечения ангиопатии сетчатки
- Цены на лечение заболеваний сетчатки
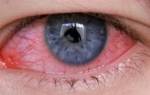
Опишем распространённый случай: проснувшись утром, Вы замечаете, что один глаз покраснел, ощущаете чувство “инородного тела” или “песка” в глазу и начинаете капать Альбуцид. Начав применять не тот препарат, Вы можете упустить драгоценное время и запустить заболевание, что в свою очередь может привести к нежелательным последствиям для зрения.
Сульфацил Натрия (Альбуцид) действительно применяется в лечении глазной патологии, но охватывает меньшую часть заболеваний, относящихся к синдрому красного глаза.
Условно синдром красного глаза можно разделить по причинам:
- последствия механического воздействия на глаз – травмы глаза,
- заболевание воспалительной природы.
Механическое воздействие на глаз
Повредить глаз (и его придаточный аппарат) очень часто можно при невыполнении правил безопасности. Если вы работаете по металлу / дереву, то необходимо пользоваться защитными очками, что даёт почти 100% гарантию защиты глаза.
Чаще всего от повреждения инородным телом страдает роговица. Роговица – это передняя, прозрачная, поверхность глаза. Если Вам что-то попало в глаз, то не стоит ждать, что “оно само выйдет или проморгается”, нужно как можно скорее посетить офтальмолога для удаления инородного тела и назначения правильной терапии. Ведь при отсутствии лечения и длительного пребывания инородного тела в роговице воспаление может усилиться, а в рану попасть инфекция и значительно усугубить ситуацию. Напомним, что роговица в норме – абсолютно прозрачная структура, и любое её повреждение приводит к рубцеванию. Скорейшее удаление инородного тела не скажется на зрении, более длительное – наоборот, может привести к крупным помутнениям в роговице и даже ухудшению зрения.
Кроме роговицы, инородное тело может повредить и другие структуры глаза: конъюнктиву, склеру, веко. Возможны также и проникающие ранения глаза, которые почти всегда требуют скорейшего хирургического воздействия.
Существуют довольно редкие виды проникающих ранений глаза, которые маскируются под непроникающие. Это, в свою очередь, отодвигает поход к врачу и начало правильного лечения. Кроме механических повреждений роговицы, могут быть химические ожоги, электроофтальмические – при работе со сварочным аппаратом (длительное воздействие УФ), термические. Химические и термические повреждения требуют безотлагательного осмотра врача для адекватного промывания, очищения и лечения.
Воспалительные причины
В этой подгруппе чаще всего фигурируют конъюнктивиты: воспалительные состояния слизистой глаза. Конъюнктивиты могут быть бактериальными, вирусными и аллергическими. В каждом случае требуется определённая группа препаратов. Лечение бактериального конъюнктивита препаратами от аденовирусного не приведёт к излечению и наоборот. Запущенные случаи могут привести к спайкам, помутнениям роговицы.
Но, если всё же Вам удаётся показаться врачу, следует помнить, что:
- при бактериальном конъюнктивите чаще всего поражается один глаз, и через какое-то время – второй. Если в глаз попала земля, грязь – это так же может служить причиной воспаления. Одним из главных отличий бактериального конъюнктивита является густое, вязкое и обильное гнойное отделяемое из глаза, а веки по утрам могут даже слипаться.
- при вирусном конъюнктивите отделяемое не такое обильное, оно более слизистое. Чаще краснеют оба глаза, а причиной может быть простуда, вирус гриппа, которым болели Вы или кто-то из ваших родственников или близких людей последние 2 недели.
- аллергическим конъюнктивитом чаще страдают люди, которые уже знают, что у них есть аллергия на цветение растений / животных / химические препараты. Очень часто аллергическим конъюнктивитом страдают больные атопическим дерматитом, в таком случае конъюнктивит может носить хронический характер.
Кроме конъюнктивы, воспалению могут подвергаться роговица (кератиты), склера (склериты) и более глубокие структуры глаза, такие как радужка, цилиарное тело. Довольно часто бывает, что одно заболевание сопровождает другое, присоединяется или может быть причиной другого.
Синдром Сухого Глаза (ССГ)
ССГ менее опасная, но, пожалуй, самая значимая причина красного глаза. Самые частые жалобы при ССГ это: чувство «жжения», «инородного тела / песка» в глазу, повышенное слезотечение, в особенности на ветру и в холодную погоду, частое покраснение глаза при отсутствии инфекционных и воспалительных заболеваний.
Причины возникновения ССГ
Основная причина возникновения синдрома сухого глаза – это дестабилизация слёзной плёнки. Слёзная плёнка состоит из трёх слоёв (снаружи – вглубь):
- липидный слой,
- водянистый слой,
- муциновый слой.
В норме слёзная пленка покрывает поверхность глаза (роговицу) и защищает глаз от высыхания. При моргании слёзная плёнка обновляется. Каждый слой слёзной плёнки продуцируется отдельными структурами глаза, и, при нарушении одной из них, нарушается и сама структура слёзной плёнки, что, в свою очередь, ведет к высыханию роговицы и появлению неприятных ощущений.
Самыми частыми факторами нарушения слёзной плёнки являются:
- климакс,
- эндокринная офтальмопатия,
- беременность,
- патология почек,
- истощение организма,
- синдром хронической усталости,
- инфекционные заболевания,
- кожные заболевания,
- прочие системные и хронические заболевания.
Также глазные заболевания:
- лагофтальм,
- хронические заболевания конъюнктивы / век / роговицы,
- дисфункции слёзной железы.
К усугублению / проявлению ССГ может привести ношение мягких контактных линз и проведение лазерной коррекции зрения.
Важно
Отдельно стоит упомянуть течение заболевания при Рубцующем Пемфигоиде и синдроме Сьёгрена (Шегрена), при которых ССГ протекает особенно выраженно и приводит к серьёзным осложнениям. ССГ подвержена большая часть населения в различной степени. Кому-то ССГ доставляет дискомфорт, кому-то нет. Бывают случаи, когда пациент не отмечает дискомфорта, хотя проявления ССГ в глазу есть. Синдром Сухого Глаза протекает с усугублениями в осенне-зимний период.
Методы профилактики
-
Профилактика ССГ сводится к увлажнению воздуха в помещении, где приходится находиться большую часть времени, правильной коррекции зрения, рабочим перерывам во время длительной зрительной нагрузки и лечению хронических воспалительных заболеваний, если таковые имеются.
-
В лечении применяются заменяющие слезу препараты, которые ведут к стабилизации слёзной плёнки.
-
Жалобы при ССГ очень похожи на жалобы при хронических конъюнктивитах, блефаритах и аметропиях (недостаточной коррекции зрения), но препараты назначают разные.
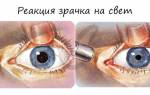
Методы диагностики ССГ
-
На современной аппаратуре диагностика синдрома сухого глаза не вызывает никаких трудностей и может быть проведена в любом современном кабинете офтальмолога.
-
Оценивается состоятельность слёзной плёнки (для этого её окрашивают специальным красителем), состояние конъюнктивы, мейбомиевых желёз, слёзных органов и слёзоотводящих структур глаза.
Правильная диагностика и адекватное лечение поможет Вам избавиться от неприятных ощущений и осложнений.
Доля травм превышает 10% в структуре заболеваний глаз. В 90% случаев повреждения глаз — это микротравмы и травмы тупым предметом, в 8% — ожоги, 2% — проникающие ранения с органическим повреждением глазных структур. Проникающие ранения требуют срочной врачебной помощи, которую проводят в стационаре. При незначительных травмах и легких степенях ожогов пострадавшему можно рекомендовать средства аптечного ассортимента.
Виды травм
Микротравмы вызывают микрочастицы металла, песка, растений, ворсинки тканей, которые попадают в глаз. Даже упавшая ресничка, тем более покрытая мощным слоем туши, способна травмировать роговицу и склеру глаза. Мушка залетела в глаз — также причина микротравмы. Укус насекомого в такой ситуации осложняет положение, т. к. часто к микротравме присоединяется аллергическая реакция.
Сухой глаз или аллергия?
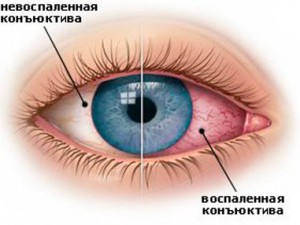
Ожоги глаз бывают термическими, химическими и лучевыми. Термический ожог возникает при воздействии на ткани глаза высокой температуры воздуха, расплавленного металла, пара, кипящей воды и жира, пламени. Химический ожог возникает при контакте глаза с кислотами, щелочами и другими химическими реагентами. Лучевой ожог можно получить при взаимодействии глаз с ультрафиолетовыми, инфракрасными лучами, ионизирующим излучением.
«Болезнь сварщиков» и «снежная болезнь» — типичные примеры ожога глаз ультрафиолетовым излучением. В первом случае ожог возникает у человека, который смотрит на электросварку и при этом не использует защитную маску. Во втором случае рискуют любители кататься на лыжах высоко в горах. У них травму глаза могут предотвратить защитные очки со светофильтрами. Инфракрасный ожог возникает у тех, кто без специальной защиты глаз наблюдает за солнечным затмением.
Симптомы повреждений
Микротравмы вызывают дискомфорт: жжение в области глаз, покалывание, ощущение инородного тела или песка в глазу, боль. Может возникнуть обильное слезотечение — так глаз пытается самостоятельно избавиться от повреждающего агента, смыть его с поверхности роговицы. Реже пациенты отмечают повышенную чувствительность к свету или блефароспазм — неконтролируемое сокращение круговых мышц века.
Тупая травма глаза приводит к значительному отеку и подкожным кровоизлияниям век. Глазная щель сужается вплоть до полного закрытия. При ушибе век одного глаза подкожное кровоизлияние может распространиться через переносье на веки второго, не пострадавшего от удара. При контузии век часто возникают кровоизлияния под конъюнктиву и развивается отек этой оболочки глаза. На роговице появляются эрозии. Глаза краснеют, появляется туман, быстро нарастает боль, возникают светобоязнь и блефароспазм.
Термический ожог вызывает гиперемию и отек пораженного участка кожи век и конъюнктивы, образуются эрозии роговицы. При ожоге ультрафиолетовыми или инфракрасными лучами глаза краснеют, зрение затуманивается, возникает и быстро нарастает боль, появляются светобоязнь и блефароспазм.
Проявления легкого химического ожога средствами бытовой химии или пищевыми кислотами — слезотечение, гиперемия и отек роговицы. Если в глаз попала концентрированная кислота или щелочь, последствия для тканевых структур становятся катастрофическими и требуют медицинской помощи в стационаре.
Рекомендуем обучение по теме:
 |
Профессиональное консультирование при отпуске офтальмологических лекарственных средств |
Первая помощь
При микротравме в первую очередь нужно удалить из глаза чужеродные микрочастицы. Для этого иногда бывает достаточно часто поморгать. Нельзя тереть травмированный глаз или давить на него, т. к. это усилит повреждение тканей. Чтобы удалить микрочастицы, можно использовать стерильную салфетку. Бумажный платок, ватный диск, ватные палочки для этих целей непригодны, они занесут в пораженный глаз частички бумаги или ваты. Носовой платок из кармана — источник микроорганизмов, которые будут вольготно чувствовать себя в поврежденных тканях глаза.
Стерильная салфетка поможет, если микрочастицу видно глазом. Более мелкие травмирующие агенты лучше вымыть стерильной жидкостью. Для этих целей пригодны стерильные офтальмологические растворы (Хило-Комод, Визин Чистая слеза, средства линии Систейн), глазные капли с антибактериальным действием или раствор искусственной слезы. Продолжительность ирригации глазных структур должна составлять 10–15 минут. Во время промывания необходимо вывернуть веки и промыть слезные пути.
Промывание в течение 10–15 минут — обязательный компонент первой помощи при ожогах глаза. При химическом ожоге продолжительность ирригации нужно увеличить до 15–30 минут. Если известен химический агент, то можно заменить нейтральные растворы безопасными нейтрализаторами. Когда в глаз попало щелочное моющее средство, промывать лучше 2%-ным раствором борной кислоты. Если в глаз попали брызги столового уксуса, рекомендую промыть глаз 2%-ным раствором гидрокарбоната натрия.
В первые минуты после тупой травмы показан холод. На область глаза через несколько слоев марли или носовой платок нужно наложить лед. Это уменьшит распространение гематомы век, субконъюнктивальных кровоизлияний и кровоизлияний в полости и оболочки глазного яблока. Внутрь принимают кровоостанавливающие препараты Аскорутин, Викасол и др. На веки можно наложить мази или гели с гепарином, чтобы ускорить рассасывание гематомы.
Раздражение и аллергические реакции
Даже легкая травма глаза приводит к отеку глазных структур, вызывает раздражение. В аптеке достаточно кератопротекторных средств безрецептурного отпуска для решения проблемы.
Кератопротекторы образуют на поверхности роговицы защитную пленку гидрофильных полимеров, которые удерживают воду и улучшают питание роговицы и конъюнктивы. Ряд кератопротекторов зарегистрирован в России как медизделия. Таковыми считаются офтальмологические растворы Хило-Комод®, Визин® Чистая Слеза, Систейн® Баланс, Офтолик®, а также гели Корнерегель® и Систейн®.
В группу кератопротекторов входят безрецептурные лекарственные препараты гипромеллозы (Искусственная слеза, Дефислёз), гипромеллозы в сочетании с декстраном (Слеза натуральная, Слезин), сульфатированных гликозаминогликанов (Баралпан) в виде глазных капель. Кератопротекторный эффект оказывают глазные гели карбомера: лекарственные препараты Офтагель, Видисик, Лакропос. Их можно отпускать без рецепта. Глазной гель Солкосерил, который стимулирует репарацию тканей глаза, сотрудники аптек должны отпускать по рецепту.
Если человек склонен к аллергическим реакциям, в глаз лучше закапать капли с блокатором H1-гистаминовых рецепторов дифенилгидрамином (Офтальмоферон), которые можно отпустить без рецепта. Если врач решит, что пациенту требуется другое противоаллергическое средство, он назначит препарат кромоглициевой кислоты (Оптивэлл, КромоГЕКСАЛ®, Лекролин®, Диполькром®) или левокабастина (Визин® Алерджи). Препараты тетризолина (Визин® Классический, Монтевизин®, ВизОптик, Октилия) оказывают сосудосуживающее действие и уменьшают гиперемию конъюнктивы. Сперсаллерг, помимо тетризолина, содержит антагонист Н1-гистаминовых рецепторов антазолин, поэтому снимает аллергический компонент поражения глаз. Эти препараты тетризолина выпускаются в виде глазных капель, отпускаются без рецепта.
Воспаление и инфекция
Чтобы предотвратить инфекцию, фармацевты вправе рекомендовать безрецептурные препараты с антисептическим действием. Ассортимент таких препаратов в виде глазных капель невелик: сульфацетамид (Альбуцид, Сульфацил-натрия), пиклоксидин (Бактовит), цинка сульфат борная кислота (Авитар®). Также можно рекомендовать 1%-ную тетрациклиновую глазную мазь.
В зоне врачебных назначений глазные капли с антибиотиками, условия отпуска — по рецепту. В состав входят фторхинолоновые антибиотики офлоксацин (Флоксал, Данцил), левофлоксацин (Сигницеф, Офтавикс), ципрофлоксацин (Роцип, Ципролет, Ципромед), моксифлоксацин (Вигамокс). Также врач может назначить глазную мазь с офлоксацином (Флоксал). Эти препараты применяют, если травма привела к бактериальным осложнениям.
Комбинации антибиотика с гидрокортикостероидом врачи назначают, чтобы устранить воспаление. В комбинации входят ципрофлоксацин дексаметазон (Комбинил Дуо), тобрамицин дексаметазон (Тобрадекс, Тобразон), неомицин полимиксин дексаметазон (Макситрол) и т. д. Глазные капли с местным антисептиком мирамистином (Окомистин) также подлежат отпуску по рецепту врача. Для снятия воспаления применяют и глазные капли с НПВС, которые подлежат отпуску по рецепту. Врачи назначают препараты, которые содержат кетотифен (Дальтифэн), диклофенак (Диклофенаклонг, Дикло-Ф), индометацин (Индоколлир), кеторолак (Кетадроп®, Акьюлар ЛС).
catad_tema Заболевания глаз – статьи Статьи Комментарии –> Клинические рекомендации
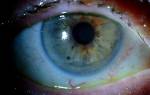
Язва роговицы трофическая
МКБ 10: H16.0 Год утверждения (частота пересмотра): Год утверждения: 2017 ID: КР99 Профессиональные ассоциации:
- Общероссийская общественная организация «Ассоциация врачей-офтальмологов»
Утверждены Общероссийской общественной организацией «Ассоциация врачей-офтальмологов» Согласованы Научным советом Министерства Здравоохранения Российской Федерации
Оглавление
Приложение Б. Алгоритмы ведения пациента
Язва роговицы трофическая
Приложение В. Информация для пациентов
Пациенту с установленным диагнозом трофической язвы роговицы должна быть оказана скорая медицинская помощь в экстренной и неотложной форме, в условиях стационара.
10 октября 2016 г.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ) Если Вы медицинский специалист, войдите или зарегистрируйтесь Связанные темы: Заболевания глаз – статьи Структурно-функциональные особенности периферических сосудов при глаукоме Современные тенденции в лечении воспалительных заболеваний глазной поверхности у детей Опыт нейропротекторной терапии первичной открытоугольной глаукомы на основе применения различных форм Мексидола Как избежать снижения зрения с возрастом?
Кератоконус – это офтальмологическое заболевание, при котором роговица глаза истончается, мутнеет и деформируется, приобретая конусовидную форму (наравне с данными изменениями роговица утрачивает способность выполнять свои функции). В результате прогрессирования дегенеративного процесса постепенно снижается острота и четкость зрения, методы коррекции: очки и контактные линзы перестают помогать.
В равной степени этому заболеванию подвержены оба пола. Чаще патология начинает развиваться в 25-30 лет, но в редких случаях кератоконус можно встретить у подростков и даже у детей.
Для кератоконуса свойственно медленное прогрессирование на протяжении длительного периода. Заболевание имеет невоспалительную природу и всегда затрагивает оба глаза.
Причины возникновения кератоконуса
Формирование кератоконуса связано с биохимическими нарушениями, которые проходят в роговице глаза. В процессе развития заболевания волокна, формирующие саму роговицу, утрачивают плотность (становятся эластичными) и нарушается их структура.
Ученые выделяют несколько основных факторов, которые являются причиной возникновения кератоконуса:
- нарушение работы эндокринной системы;
- вирусные инфекции, хронические заболевания, генетические аномалии;
- генетическая предрасположенность (наличие данного диагноза у одного из родителей повышает риск развития заболевания у ребенка);
- травмы глаза, включая роговицу;
- длительное нахождение в состоянии стресса;
- неблагоприятная экологическая обстановка.
Симптомы кератоконуса
Симптоматика заболевания на ранних его этапах схожа с признаками близорукости, дальнозоркости или астигматизма. Пациенты с кератоконусом отмечают прогрессирующее снижение зрения и повышенную утомляемость глаз. Также может ощущаться жжение, зуд, повышенная слезоточивость и светочувствительность.
К числу симптомов заболевания относятся двоение или искажение изображения, появление ореолов вокруг предметов. Возникает потребность в частой смене очков и контактных линз, однако скорректировать зрение с их помощью становится все сложнее и сложнее. Также может появиться сложность при использовании контактных линз: из-за нарушения формы роговицы линзы не прилегают к ней.
В связи с тем, что данная патология может развиваться в детском возрасте, особое внимание следует уделять жалобам ребенка на головную боль, слезоточивость и покраснение глаз. Если при чтении ребенок начинает щуриться и подносить книгу ближе к глазам, требуется срочное посещение офтальмолога. В том случае, если ребенок уже наблюдается у окулиста и по рекомендации врача носит очки, при этом эффективность от использования очков быстро снижается, так же следует немедленно обратиться к специалисту за консультацией.
Так как перечисленные симптомы характерны не только для кератоконуса, но и для других офтальмологических заболеваний, выявить истинную причину их появления может только офтальмолог.
Более поздние стадии кератоконуса исключают возможность использования мягких линз из-за деформации роговицы, а на последних стадиях ее можно заметить даже невооруженным глазом.
Чем опасно заболевание
Природа кератоконуса имеет невоспалительный характер, однако заболевание считается довольно опасным, так как при отсутствии правильного и своевременного лечения оно несет тяжелые осложнения. На последних стадиях наблюдается истончение роговой оболочки глаза, что чревато ее разрывом. Данный процесс характеризуется острой болью и приводит к полной утрате зрения без возможности его восстановления.
Кератоконус и беременность
Согласно проведенным исследованиям, гормональные перестройки и повышенная склонность к отечности могут оказать небольшое влияние на развитие заболевания, так как роговица тоже имеет склонность к задержке жидкости. При этом наличие диагноза не оказывает влияние на благополучное протекание беременности и развитие плода. Также кератоконус не является противопоказанием для естественных родов в случае отсутствия других патологий.
Классификации кератоконуса
В медицинской практике существует несколько классификаций кератоконуса.
Наиболее часто используется разделение патологии на стадии, где первая стадия характеризуется небольшим снижением остроты зрения, неправильным астигматизмом и отсутствием помутнения роговицы, а при заключительной четвертой стадии острота зрения является минимальной и не поддается коррекции, а коническая деформация и помутнение роговицы ярко выражены.
Также применяются другие классификации. Например, по механизму возникновения разделяют первичный и вторичный кератоконус, по характеру течения заболевания – прогрессирующий и стационарный, по особенностям патологических процессов – передний, острый и задний.
Диагностика кератоконуса
Обнаружение признаков заболевания и постановка диагноза в начале его развития играют определяющую роль для успешного предотвращения прогрессирования патологии.
Врач выносит заключение о подтверждении диагноза, опираясь на жалобы пациента, выявленные клинические признаки и дополнительные аппаратные исследования.
Первостепенно для диагностирования заболевания офтальмолог проводит стандартную проверку остроты зрения, благодаря которой выявляется наличие изменений и их степень. Одним из признаков, способствующих раннему выявлению заболевания, является сложность в достижении максимальной остроты зрения при оптимальной очковой коррекции.
При наличии первичных признаков заболевания назначаются дополнительные исследования для выявления истончения роговицы и наличия разрывов. Современная медицинская аппаратура позволяет с большой точностью диагностировать структурные изменения, протекающие в органах зрения, и определить их степень.
Лечение кератоконуса
Основной задачей лечения при кератоконусе является замедление прогрессирования болезни. В зависимости о степени заболевания и характера его течения будет меняться и протокол лечения.
Так, на ранних стадиях снижение зрение и различные зрительные искажения корректируются с помощью очков и индивидуально изготовленных контактных линз.
При более выраженном кератоконусе применение контактных линз становится неэффективно: деформирование роговицы не позволяет мягкой линзе принимать правильную форму и повышать преломляющую способность поверхности роговицы. В таком случае для коррекции зрения применяют жесткие контактные линзы. Они справляются сразу с двумя задачами: и стабилизируют остроту зрения, и исправляют неправильную форму роговицы.
Эффективным методом лечения кератоконуса является кросс-линкинг. Этот способ представляет собой воздействие на роговицу с помощью ультрафиолета и рибофлавина, благодаря чему укрепляются коллагеновые волокна и повышается их устойчивость к деформации. Процедура считается малотравматичной и выполняется под местной анастезией. Возможен небольшой дискомфорт в течение первых дней после ее проведения. Данный вид вмешательства достаточно результативен при условии проведения кросс-линкинга на начальных этапах кератоконуса.
Если позволяет толщина роговицы, проводится эксимерлазерная процедура (ФРК+ФТК). На ранних этапах кератоконуса это позволяет скорректировать остроту зрения, астигматизм и укрепить роговицу.
Существуют методы лечения кератоконуса хирургическим путем. Так, благодаря имплантации роговичных сегментов происходит усиление роговицы, что снижает ее растяжение. Внедрение сегментов – специальных колец – также оказывает влияние на улучшение остроты зрения. Эта несложная операция проводится не на всех этапах заболевания: имплантация возможна только в случае, если центральная часть роговицы еще сохранила прозрачность и имеет достаточную толщину.
Пересадка роговицы – сквозная или послойная кератопластика – также применяется в терапии. В данном случае существуют несколько факторов, напрямую влияющих на результат операции: в их числе возраст и общее состояние здоровья пациента. Стоит отметить, что пересадка считается высокорискованным вмешательством (однако операция позволяет эффективно откорректировать зрение) и проводится только на развитых стадиях кератоконуса.
На сегодняшний день не существует лекарственных препаратов, способных полностью останавить развитие кератоконуса. Но часто пациентам назначаются слезозаменители для облегчения симптома «сухого глаза», который сопровождает заболевание.
При появлении первых признаков данного заболевания или других симптомов, касающихся органов зрения, следует обратиться за получением квалифицированной медицинской помощи.
Разные заболевания сетчатки требуют различных методов лечения. Некоторые из них, лечатся исключительно хирургически. Но, ряд заболеваний обычно, на начальных стадиях поддаются лечению консервативными методами – используя лекарственные препараты (глазные капли, инъекции).
Основная цель консервативного лечения патологий сетчатой оболочки – купирование воспаления, разрастания вновь образованных сосудов, а также устранение дегенеративных изменений и отека сетчатой оболочки. В ряде случаев назначения делаются с профилактической целью (“для укпреплеиня сетчатки”). При этом, использование препаратов в виде капель не всегда эффективно, т.к. они не слишком хорошо проникают в задний отдел глаза (в этом случае рекомендуется использовать инъекции или таблетированные формы).
Передний и задний отдел глаза
Ангиопатия сетчатки – лечение каплями
Ангиопатия – патология сосудов сетчатки, вызванная разными факторами негативного влияния (гипертония, сахарный диабет). С целью устранения ее проявления, специалист-офтальмолог на ранних степенях заболевания или в составе комплексной терапии, назначает пациентам определенные капли для глаз.
Цель подобной терапии – активация обменных процессов органа зрения, стимуляция скорости локального кровотока, улучшение процесса питания тканей. Глазные капли становятся одним из компонентов терапии для симптоматического лечения. Глазные капли становятся одним из компонентов терапии для симптоматического лечения. Какие препараты назначают, читайте ниже.
Глазные капли – удобные, но не слишком эффективные средства
Тауфон
Основной компонент раствора – таурин. Применяется раствор по 1-2 капле в каждый глаз трижды в сутки – длительно. Препарат производят во флаконах, объемом 5 и 10 мл.
Показания к применению Тауфона:
- Ангиопатия сетчатки умеренной выраженности.
- Травмы роговицы.
- Катаракта начальной стадии.
- Дистрофические изменения сетчатой оболочки и роговицы.
- Открытоугольная глаукома.
Ожидаемый эффект:
- Стабилизация клеточных мембран.
- Ускорение процесса регенерации травматических повреждений роговицы.
- Активация обменных и энергетических процессов.
- Нормализация ВГД.
Эмоксипин
Это синтетически произведенный антиоксидант, раствор которого закапывают по ежедневно, трижды в сутки, по 1-2 капли в каждый глаз. Лечение продолжается несколько дней или длительно – по назначению врача. Препарат не назначают беременным женщинам, а также лицам с аллергией на составляющие раствора.
Показания к применению:
- Диабетическая ангиопатия сетчатки.
- Нарушения мозгового кровообращения.
- Различного генеза кровоизлияния в глаз.
- Ожоги роговицы.
- Осложненные миопатия и глаукома.
Ожидаемый эффект:
- Рассасывание небольших кровоизлияний на сетчатке.
- Защита сетчатой оболочки от яркого света.
- Укрепление стенок сосудов, снижение их проницаемости.
- Стимуляция локального кровотока.
Эмоксипин и Тауфон (таурин) – наиболее популярные глазные капли при заболеваниях сетчатки
Квинакс*
Ожидаемый эффект:
- Стимуляция процессов обмена в тканях.
- Активация антиоксидантов.
- Повышение прозрачности хрусталика.
*На данный момент препарат перестал выпускаться.
Айсотин
Способен повысить и восстановить остроту зрение в случае болезней глаз. Выпускается во флаконах по 10 мл. Закапывается трижды в сутки по 1-2 капли, длительностью 2-3 месяца.
Показания к применению:
- Диабетическая ангиопатия.
- Восстановление зрительной функции после операций на глаза.
- Конъюнктивиты.
- Ожоги глаз.
- Покраснения глаз.
- Глаукома.
Применение любых препаратов лучше согласовать со своим лечащим врачом-офтальмологом
Эмокси-оптик
Заменитель Эмоксипина меньшей стоимости.
- Показания к применению:
- Ожог глаза.
- Кровоизлияния в глаз.
- Прогрессирующая близорукость.
- Воспалительные процессы органа зрения.
Ожидаемый эффект:
- Нормализация проницаемости стенок сосудов.
- Стимуляция локального кровообращения.
- Рассасывание кровоизлияний в глаз.
- Устранение последствий окислительного стресса.
- Повышение устойчивости тканей к гипоксии.
Видео нашего специалиста
Что лучше при заболеваниях сетчатки – капли, уколы или таблетки
Внутриглазные инъекции
Интравитреальные инъекции – это введение препарата непосредственно в полость глаза (в стекловидное тело). Такие уколы проводятся при кровоизлияниях (частичном гемофтальме), влажной форме макулодистрофии, отёке сетчатки, появлении новообразованных сосудов и других серьёзных заболеваниях глаз.
В нашей клинике интравитреальные инъекции осуществляются врачами-офтальмологами с большим опытом сложных внутриглазных инъекций в условиях стерильных процедурных, с соблюдением соответственных медицинских протоколов. Подобная терапия патологий сетчатки, с использованием эффективных лекарственных средств, позволяет сохранить зрительную функцию, а также добиться значительного улучшения остроты зрения.
Луцентис
Действующий компонент препарата – ранибизумаб, вещество подавляющее избыточный ангиогенез (образование патологических сосудов), который характерен при возрастной дегенерации макулы. Кроме того, он способствует купированию макулярного отека, нормализуя толщину сетчатой оболочки. Препарат быстро проникает в слои сетчатки полностью, уменьшая размер поражения, предотвращая возможные кровоизлияния и дальнейшее прогрессирование роста вновь образованных сосудов с патологической стенкой. Подробнее о Луцентис >>>
Эйлеа
Активное вещество препарата Эйлеа – афлиберцепт. Его действие направлено на торможение прогрессирования возрастной дегенерации макулы (влажной формы). Кроме того, он обладает свойством эффективно и безопасно действовать при снижении остроты зрения в случае диабетического отека макулы и отека, вызванного окклюзией вен сетчатки.
Инновационный препарат Эйлеа, имеет продолжительное действие, благодаря чему инъекции можно выполнять реже чем у Луцентиса, что намного удобнее для пациентов. Подробнее об Эйлеа >>>
Озурдекс
Его применяют в случае отека макулы, возникшем по причине окклюзии вен сетчатой оболочки. Препарат производят в виде тонкого имплантата в виде стержня, который вводится в стекловидное тело. Имплантат содержит сильнодействующий стероид дексаметазон, который начинает выделяться внутри стекловидного тела небольшими порциями. Эта инновационная методика дозированной доставки медикаментозного средства к месту поражения, значительно увеличивает срок действия гормона, который может длиться до полугода. Подробнее об Озурдекс >>>
Парабульбарные и интравитреальные инъекции проводятся в стерильных условиях
Схемы лечения ангиопатии сетчатки
Медикаментозная терапия в случае ангиопатии и ее сосудистых осложнений должна быть комплексной. В случае необходимости, лечение может продолжаться курсами. Перед ее назначением специалист-офтальмолог разрабатывает определенную, максимально эффективную схему применения препаратов. Как правило, это следующие назначения:
- Необходима медикаментозная терапия, направленная на активацию кровообращения в сосудах глаз. Это курсовое лечение средствами Эмоксипин, Вазонит, Милдронат, Арбифлекс, Солкосерил, Тренатал. Они помогают активировать процессы локальной микроциркуляции. Еще одно свойство данных лекарств улучшение пластичности эритроцитов. Это позволяет им быстрее перемещаться по мелким сосудам глаз.
- Предупредить возможное тромбообразование помогают Пентоксифиллин и Курантил. Улучшают реологию крови Ксантиола никотинат, а также кислота никотиновая.
- Для снижения проницаемости сосудов назначается гинкго билоба, добезилат кальция.
- Обеспечить лучшее питание глазных тканей призваны инъекции Актовегина. Для улучшения процессов обмена в тканях глаз применяют АТФ и кокарбоксилазу.
- Обязателен прием витаминных комплексов для поддержания здоровья глаз – Лютеин-интенсив, Антоциан Форте. Важен прием аскорбиновой кислоты, которая ускоряет процессы микроциркуляции в сосудах, поддерживает остроту зрения.
- При диабетической ретинопатии, необходимо придерживаться специальной диеты, которая способна нейтрализовать сахарный диабет, улучшить кровоток в сосудах сетчатки. При этом стоит помнить, что к запрещенным продуктам относится любая пища богатая быстрыми углеводами (печеные сладости, сладкая газировка и пр.). Это же касается и чрезмерно калорийных продуктов. Также важно ограничение соли, ведь это помогает нормализации обмена веществ, улучшить восстановительные процессы.
- Посильные физические упражнения, включенные в распорядок дня для придания энергии мышечной системе, также улучшают состояние глазных сосудов.
- При лечении вызванной гипертонией ангиопатии, обязательным является снижение уровня АД посредством медикаментов и специально разработанной коррекции пищевого рациона. Для этого стоит обратиться к кардиологу и диетологу.
- Не лишним будет назначение физиотерапевтических процедур. В случае ангиопатии хорошие результаты могут показать курсы магнитотерапии, иглоукалывание.
- Еще один физиотерапевтический метод – «Очки Сидоренко». Это устройство сочетает в себе действие пневмомассажа, инфразвука, фонофореза, цветотерапии. Мощное воздействие на сетчатую оболочку подобным комплексом, дает возможность добиться хороших результатов в короткий срок.
- Помогают лечению и курсы массажного воздействия на шейный отдел позвоночного столба.
Цены на лечение заболеваний сетчатки
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние сетчатки глаз пациента и составлен план лечения. Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.
Добавить комментарий