Содержание
- Причины возникновения кератоконуса
- Симптомы кератоконуса
- Чем опасно заболевание
- Кератоконус и беременность
- Классификации кератоконуса
- Диагностика кератоконуса
- Лечение кератоконуса
- Заболевания шейки матки
- Причины возникновения
- Симптомы и признаки
- Диагностика фоновых и предраковых заболеваний шейки матки
- Лечение фоновых и предраковых заболеваний шейки матки
- Стоимость лечения фоновых и предраковых заболеваний шейки матки
- Что такое сетчатка и макула?
- Что такое анти-VEGF препарат/лекарство и при каких заболеваниях их чаще всего используют?
- Что такое интравитреальная инъекция и почему она лучше, чем глазные капли?
- В чем разница между субконъюнктивальной инъекцией и интравитреальной?
- Является ли интравитреальная инъекция болезненной процедурой? Какие будут ощущения после инъекции?
- Какие побочные эффекты могут быть у анти-VEGF препаратов и интравитреальных инъекций?
- Что представляет из себя препарат «Луцентис»?
- Что представляет из себя препарат «Эйлеа»?
- Сколько инъекций понадобиться сделать для полного излечения?
- Люди в преклонном возрасте тоже должны придерживаться подобных схем лечения инъекциями с интервалом в 4 недели или более?
- Через какое время после лечения мое зрение улучшиться?
- Что делать, если лечение идет по правильной схеме, но не помогает? Можно ли будет заменить начатое лечение другим препаратом или дополнить другими методами?
- Может ли лечение интравитреальными инъекциями в течение долгого времени причинить какой-либо вред?
- Что нужно делать, если я пропустил одну инъекцию препарата?
- Виды патологий
- Причины аномалий
- Симптомы заболеваний
- Методы лечения
- Преимущества лазерного лечения
- Курируют направление:
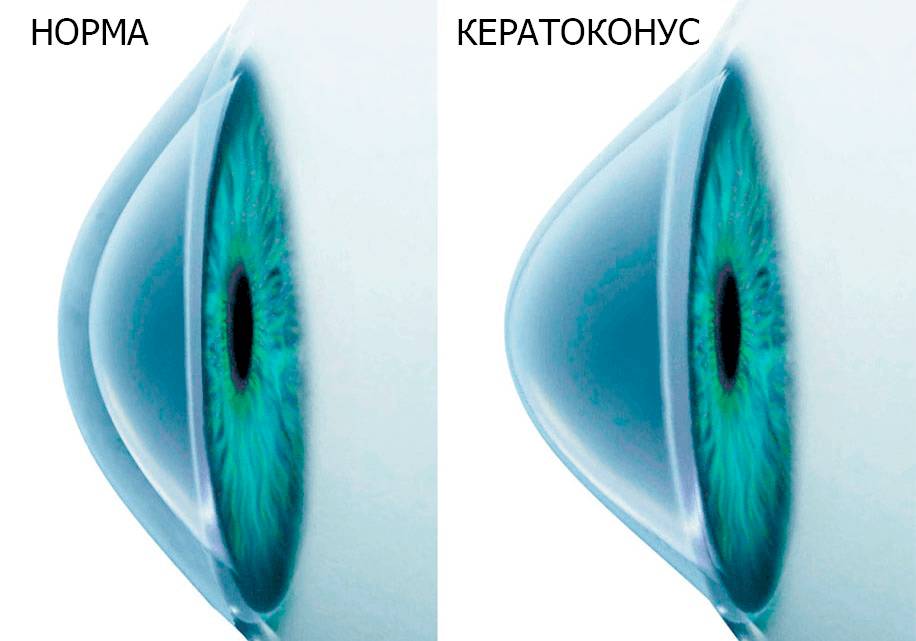
Кератоконус – это офтальмологическое заболевание, при котором роговица глаза истончается, мутнеет и деформируется, приобретая конусовидную форму (наравне с данными изменениями роговица утрачивает способность выполнять свои функции). В результате прогрессирования дегенеративного процесса постепенно снижается острота и четкость зрения, методы коррекции: очки и контактные линзы перестают помогать.
В равной степени этому заболеванию подвержены оба пола. Чаще патология начинает развиваться в 25-30 лет, но в редких случаях кератоконус можно встретить у подростков и даже у детей.
Для кератоконуса свойственно медленное прогрессирование на протяжении длительного периода. Заболевание имеет невоспалительную природу и всегда затрагивает оба глаза.
Причины возникновения кератоконуса
Формирование кератоконуса связано с биохимическими нарушениями, которые проходят в роговице глаза. В процессе развития заболевания волокна, формирующие саму роговицу, утрачивают плотность (становятся эластичными) и нарушается их структура.
Ученые выделяют несколько основных факторов, которые являются причиной возникновения кератоконуса:
- нарушение работы эндокринной системы;
- вирусные инфекции, хронические заболевания, генетические аномалии;
- генетическая предрасположенность (наличие данного диагноза у одного из родителей повышает риск развития заболевания у ребенка);
- травмы глаза, включая роговицу;
- длительное нахождение в состоянии стресса;
- неблагоприятная экологическая обстановка.
Симптомы кератоконуса
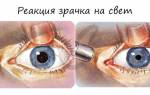
Симптоматика заболевания на ранних его этапах схожа с признаками близорукости, дальнозоркости или астигматизма. Пациенты с кератоконусом отмечают прогрессирующее снижение зрения и повышенную утомляемость глаз. Также может ощущаться жжение, зуд, повышенная слезоточивость и светочувствительность.
К числу симптомов заболевания относятся двоение или искажение изображения, появление ореолов вокруг предметов. Возникает потребность в частой смене очков и контактных линз, однако скорректировать зрение с их помощью становится все сложнее и сложнее. Также может появиться сложность при использовании контактных линз: из-за нарушения формы роговицы линзы не прилегают к ней.
В связи с тем, что данная патология может развиваться в детском возрасте, особое внимание следует уделять жалобам ребенка на головную боль, слезоточивость и покраснение глаз. Если при чтении ребенок начинает щуриться и подносить книгу ближе к глазам, требуется срочное посещение офтальмолога. В том случае, если ребенок уже наблюдается у окулиста и по рекомендации врача носит очки, при этом эффективность от использования очков быстро снижается, так же следует немедленно обратиться к специалисту за консультацией.
Так как перечисленные симптомы характерны не только для кератоконуса, но и для других офтальмологических заболеваний, выявить истинную причину их появления может только офтальмолог.
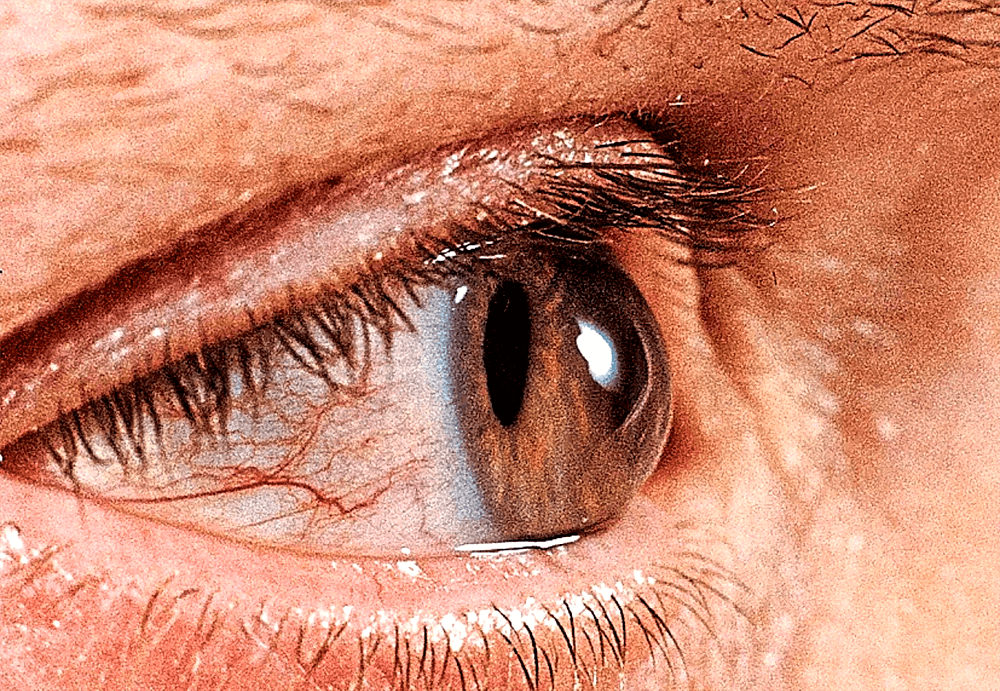
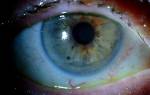
Более поздние стадии кератоконуса исключают возможность использования мягких линз из-за деформации роговицы, а на последних стадиях ее можно заметить даже невооруженным глазом.
Чем опасно заболевание
Природа кератоконуса имеет невоспалительный характер, однако заболевание считается довольно опасным, так как при отсутствии правильного и своевременного лечения оно несет тяжелые осложнения. На последних стадиях наблюдается истончение роговой оболочки глаза, что чревато ее разрывом. Данный процесс характеризуется острой болью и приводит к полной утрате зрения без возможности его восстановления.
Кератоконус и беременность
Согласно проведенным исследованиям, гормональные перестройки и повышенная склонность к отечности могут оказать небольшое влияние на развитие заболевания, так как роговица тоже имеет склонность к задержке жидкости. При этом наличие диагноза не оказывает влияние на благополучное протекание беременности и развитие плода. Также кератоконус не является противопоказанием для естественных родов в случае отсутствия других патологий.
Классификации кератоконуса
В медицинской практике существует несколько классификаций кератоконуса.
Наиболее часто используется разделение патологии на стадии, где первая стадия характеризуется небольшим снижением остроты зрения, неправильным астигматизмом и отсутствием помутнения роговицы, а при заключительной четвертой стадии острота зрения является минимальной и не поддается коррекции, а коническая деформация и помутнение роговицы ярко выражены.
Также применяются другие классификации. Например, по механизму возникновения разделяют первичный и вторичный кератоконус, по характеру течения заболевания – прогрессирующий и стационарный, по особенностям патологических процессов – передний, острый и задний.
Диагностика кератоконуса
Обнаружение признаков заболевания и постановка диагноза в начале его развития играют определяющую роль для успешного предотвращения прогрессирования патологии.
Врач выносит заключение о подтверждении диагноза, опираясь на жалобы пациента, выявленные клинические признаки и дополнительные аппаратные исследования.
Первостепенно для диагностирования заболевания офтальмолог проводит стандартную проверку остроты зрения, благодаря которой выявляется наличие изменений и их степень. Одним из признаков, способствующих раннему выявлению заболевания, является сложность в достижении максимальной остроты зрения при оптимальной очковой коррекции.
При наличии первичных признаков заболевания назначаются дополнительные исследования для выявления истончения роговицы и наличия разрывов. Современная медицинская аппаратура позволяет с большой точностью диагностировать структурные изменения, протекающие в органах зрения, и определить их степень.
Лечение кератоконуса
Основной задачей лечения при кератоконусе является замедление прогрессирования болезни. В зависимости о степени заболевания и характера его течения будет меняться и протокол лечения.
Так, на ранних стадиях снижение зрение и различные зрительные искажения корректируются с помощью очков и индивидуально изготовленных контактных линз.
При более выраженном кератоконусе применение контактных линз становится неэффективно: деформирование роговицы не позволяет мягкой линзе принимать правильную форму и повышать преломляющую способность поверхности роговицы. В таком случае для коррекции зрения применяют жесткие контактные линзы. Они справляются сразу с двумя задачами: и стабилизируют остроту зрения, и исправляют неправильную форму роговицы.
Эффективным методом лечения кератоконуса является кросс-линкинг. Этот способ представляет собой воздействие на роговицу с помощью ультрафиолета и рибофлавина, благодаря чему укрепляются коллагеновые волокна и повышается их устойчивость к деформации. Процедура считается малотравматичной и выполняется под местной анастезией. Возможен небольшой дискомфорт в течение первых дней после ее проведения. Данный вид вмешательства достаточно результативен при условии проведения кросс-линкинга на начальных этапах кератоконуса.
Если позволяет толщина роговицы, проводится эксимерлазерная процедура (ФРК+ФТК). На ранних этапах кератоконуса это позволяет скорректировать остроту зрения, астигматизм и укрепить роговицу.
Существуют методы лечения кератоконуса хирургическим путем. Так, благодаря имплантации роговичных сегментов происходит усиление роговицы, что снижает ее растяжение. Внедрение сегментов – специальных колец – также оказывает влияние на улучшение остроты зрения. Эта несложная операция проводится не на всех этапах заболевания: имплантация возможна только в случае, если центральная часть роговицы еще сохранила прозрачность и имеет достаточную толщину.
Пересадка роговицы – сквозная или послойная кератопластика – также применяется в терапии. В данном случае существуют несколько факторов, напрямую влияющих на результат операции: в их числе возраст и общее состояние здоровья пациента. Стоит отметить, что пересадка считается высокорискованным вмешательством (однако операция позволяет эффективно откорректировать зрение) и проводится только на развитых стадиях кератоконуса.
На сегодняшний день не существует лекарственных препаратов, способных полностью останавить развитие кератоконуса. Но часто пациентам назначаются слезозаменители для облегчения симптома «сухого глаза», который сопровождает заболевание.
При появлении первых признаков данного заболевания или других симптомов, касающихся органов зрения, следует обратиться за получением квалифицированной медицинской помощи.
У 10-15 женщин из 100 врачи-гинекологи диагностируют заболевания шейки матки (ШМ). Поражения слизистой в отсутствие своевременного и грамотного лечения приводят к развитию рака шейки матки. В данном случае статистика тоже впечатляет (и пугает) из 100 онкологических заболеваний у женщин 12 являются раком шейки матки. И, разумеется, заболевания шейки матки, возникающие у женщин репродуктивного возраста, отрицательно сказываются на их возможности забеременеть и выносить плод.
Чтобы избежать появления предракового процесса или не допустить его развития, нужно бережно следить за своим здоровьем и регулярно посещать гинеколога. Современная развернутая диагностика, включающая в себя кольпоскопию, УЗИ, лабораторные исследования (цитология, гистология…), позволяет эффективно предупреждать, приостанавливать и профилактировать фоновые и предраковые болезни шейки матки.
На этой странице вы найдете информацию о том, что такое фоновые и предраковые заболевания шейки матки, какими они бывают, как проявляются, во что перерастают и как проводится диагностика и лечение.
Заболевания шейки матки
Фоновые патологии – ряд заболеваний, при которых эпителий меняет свое состояние, но его клетки продолжают нормально делиться, созревать, дифференцироваться, отторгаться. Иными словами, не нарушаются здоровые клеточные процессы. Предраковые заболевания – диспластические состояния, которые со временем сказываются на функционировании клеток, превращая их в атипичные и затем – в раковые.
Козлова Екатерина Николаевна
★ ★ ★ ★ ★
Врач-гинеколог, онколог, хирург
К ним относят лейкоплакию и дисплазии шейки матки. Причиной этих заболеваний является инфицирование вирусом папилломы человека. Оба они требуют цито-/гистологической верификации. Специального лечения лейкоплакия шейки матки не требует, только наблюдения (ежегодно ПАП-тест и кольпоскопия, ПЦР на ДНК ВПЧ высокого онкогенного риска). Что касается лечения дисплазии шейки матки, то все зависит от степени поражения. При лёгкой степени необходимо пролечить воспаление, на фоне которого чаще всего возникает процесс и пересдать мазок; при средней и тяжелой — хирургическое вмешательство в объеме эксцизии или конизации шейки матки. Консервативного лечения (таблетки, уколы, капельницы) данных заболеваний не существует.
Классификация заболеваний шейки матки
Фоновые патологии:
- эндометриоз
- полипы
- эрозии
- псевдоэрозии
- цервицит и т.д.
Предраковые состояния:
- дисплазия
- лейкоплакия
- эритроплакия
- кондиломы и т.д.
Причины возникновения
Основной причиной развиттия патологий ШМ современные гинекологи считают вирус папилломы человека (ВПЧ). Штаммы низкого онкогенного риска приводят к появлению кондиллом, высокого онкогенного риска – к развитию дисплазии, лейкоплакии, краурозу. ВПЧ может проникнуть в организм при низком иммунитете, частой смене партнеров, пренебрежении правилами личной гигиены, использовании чужого белья и т.д.
Другими причинами развития заболеваний ШМ могут быть:
- травмирование шейки матки (в т.ч. вследствие аборта);
- наркомания, алкоголизм, курение;
- неполноценное питание;
- гормональные нарушения;
- недостаток витаминов;
- прием оральных контрацептивов на протяжении длительного времени;
- хронические, инфекционные заболевания.
Симптомы и признаки
Патологический процесс может не проявлять себя вовсе (и поэтому важно профилактически посещать гинеколога!), а может беспокоить женщину такими симптомами, как:
- нарушение менструального цикла;
- дискомфорт во влагалище;
- нетипичные выделения;
- кровотечения вне менструаций.
Диагностика фоновых и предраковых заболеваний шейки матки
На консультации врач побеседует с вами, посмотрит результаты предыдущих исследований (приносите с собой на прием все врачебные документы, имеющиеся у вас на руках и связанные с женским здоровьем), проведет осмотр с целью выявления изменений состояния слизистой. Более подробно увидеть ситуацию доктору поможет видеокольпоскопия. Во время осмотра врач сделает мазки для ПАП-теста и исследования флоры. При необходимости будет проведена биопсия для последующей гистологии. Гинекологическим пациенткам проводится также УЗИ трансвагинальным датчиком, а также ультразвуковое исследование молочных желез. Вам назначат анализы – общий анализ крови, анализ крови на гормоны, а также анализ мочи.
По результатам диагностики врач ставит диагноз и принимает решение в пользу того или иного метода лечения.
Лечение фоновых и предраковых заболеваний шейки матки
В зависимости от вида заболевания и его стадии, назначается либо медикаментозная (консервативная) терапия, либо хирургическое лечение. Ко второй категории относится лазерная коагуляция, криодеструкция, воздействие электрическим током, фотодинамическое лечение. Цель манипуляций – остановить патологический процесс и не дать ему перерасти в рак.
Хирургия сочетается с приемом иммуномодулирующих, антибактериальных препаратов, гормональной терапией, приемом витаминов, микроэлементов (все по назначению врача-гинеколога).
Чтобы закрепить результат лечения, пациентка должна посещать гинеколога по графику для проведения профилактических осмотров.
Для поддержания здоровья женщине может быть назначена специальная диета, рекомендован отказ от вредных привычек, даны рекомендации по вопросам физической активности, снижения уровня стресса в быту и т.д.
Стоимость лечения фоновых и предраковых заболеваний шейки матки
Чтобы остановить патологический процесс, добиться стойкой ремиссии и улучшить состояние здоровья женщины, нужно поэтапное комплексное лечение. Нельзя однозначно сказать, сколько будет стоить лечение фоновых, предраковых заболеваний ШМ, не видя конкретной клинической картины. Мы приглашаем вас на консультацию гинеколога-онколога Екатерины Николаевны Козловой – опытного доктора, КМН, члена международных онкологических объединений, хирурга. Екатерина Николаевна тщательно и компетентно проводит диагностику и лечение и занимается ведением и наблюдением пациентов. Стоимость первичного приема у Козловой Е.Н. – 4 000 руб. В него входит беседа с врачом, осмотр на гинекологическом кресле, забор материала для дальнейших лабораторных исследований. Отдельно оплачиваются исследования крови и мочи, мазков, УЗИ, кольпоскопия.
Для записи к Екатерине Николаевне Козловой звоните: +7 (499) 397-71-30.
Клиника Марины Рябус – центр умных антивозрастных технологий. Мы за СМАРТ-подход к ведению и лечению пациентов. Наша цель – улучшить качество вашей жизни!
Что такое сетчатка и макула?
Сетчатка — это задняя часть глаза, которая позволяет нам видеть. Сетчатка является сложной тканью, состоящей из нейронов и является своеобразным аналогом пленочного или цифрового фотоаппарата. Свет, попадая на сетчатку, проходит через зрачок и фокусируется в центральной ее области, макуле, которая отвечает за центральное зрение.
Что такое анти-VEGF препарат/лекарство и при каких заболеваниях их чаще всего используют?
VEGF — это сокращенное название белка, название которого расшифровывается как сосудистый эндотелиальный фактор роста. Он производится в организме при различных заболеваниях сетчатки и приводит к росту вредных аномальных сосудов. Препараты
анти-VEGF
, как видно из названия, действуют против этого фактора и предотвращают дальнейшее прогрессирование заболевания. Разработка и их активное внедрение в 2006 г. в клиническую практику считается одним из значимых достижений в медицинской науке за последние десятилетия.
Офтальмологи часто применяют эти препараты при следующих заболеваниях сетчатки:
- «Влажная» форма возрастной дегенерации сетчатки
- Осложнения сахарного диабета
- Макулярный отёк вследствие закупорки вен сетчатки
- Осложнения при высокой близорукости
Что такое интравитреальная инъекция и почему она лучше, чем глазные капли?
Интравитреальная инъекция — это укол, при котором лекарство вводится непосредственно внутрь глаза (в стекловидное тело). Обычные глазные капли не могут адекватно воздействовать на процессы в сетчатке,
т. к.
не проникают в нее в достаточной мере. Сетчатка является труднодоступной областью для лекарств, поэтому используемый препарат для лечения не достигнет сетчатки, если его не ввести непосредственно внутрь глазного яблока.
В чем разница между субконъюнктивальной инъекцией и интравитреальной?
Как было описано выше, интравитреальная инъекция — это укол непосредственно внутрь глаза. Субконъюнктивальная инъекция делается лишь под наружную тонкую оболочку глаза, которая покрывает склеру (видимую белую часть глаза). При этом лекарство в сетчатку не попадает.
Является ли интравитреальная инъекция болезненной процедурой? Какие будут ощущения после инъекции?
Большинство пациентов не испытывают
какой-либо
боли при интравитреальных инъекциях,
т. к.
перед самой процедурой закапывают капли с анестетиком и делают анестезирующий укол. Чаще случается так, что большинство пациентов даже не успевают понять, что инъекцию им уже сделали. Однако после того, как эффект от анестезии проходит, вы можете почувствовать жжение или легкую боль, которая вызвана закапыванием мощного антисептика до и после инъекции.
Какие побочные эффекты могут быть у анти-VEGF препаратов и интравитреальных инъекций?
После интравитреальной инъекции возможна легкая боль, покраснение глаза (кровоизлияние в месте укола), жжение и слезотечение (особенно после проходящего эффекта анестезии). Также возможны повышенная чувствительность к свету, ощущение инородного тела и плавающие помутнения. Эти побочные эффекты носят временный характер, не требуют
какого-либо
лечения или вмешательства и проходят самостоятельно в течение нескольких часов или дней. Серьёзные осложнения при интравитреальной инъекции крайне редки.
Что представляет из себя препарат «Луцентис»?
«Луцентис» — это самый распространенный и официально зарегистрированный для внутриглазного введения
анти-VEGF
препарат. Он блокирует белок VEGF и тем самым останавливает дальнейший рост новообразованных сосудов. Другое его название — ранибизумаб.
Что представляет из себя препарат «Эйлеа»?
«Эйлеа» — это еще один
анти-VEGF
препарат, механизм которого несколько отличается от «Луцентиса». Он является своеобразной ловушкой для рецепторов VEGF и связывается с ними с большей эффективностью. Другое его название — афлиберцепт.
Сколько инъекций понадобиться сделать для полного излечения?
Количество инъекций при разных заболеваниях отличаются. Некоторым пациентам требуется ограниченное их количество, другим требуется постоянное лечение в течение долгого времени,
т. к.
все препараты, вводимые внутрь глаза, прекращают свое действие в течение 1–2 месяцев. Если предстоит длительная терапия, то большинство врачей придерживаются схемы лечения с постепенным продлением интервала между инъекциями (как правило, каждый раз он продлевается минимум на 2 недели). Если
какой-либо
интервал приводит к рецидиву заболевания, то интервал лечения сокращается. При такой схеме у некоторых пациентов на
2-м
или
3-м
году возможно прекращение лечения или долгие интервалы без инъекций.
Люди в преклонном возрасте тоже должны придерживаться подобных схем лечения инъекциями с интервалом в 4 недели или более?
Интравитреальные инъекции обладают определенным временным эффектом, поэтому без правильной схемы лечения многие пациенты могут продолжать терять центральное зрение. При правильной схеме лечения центральное зрение обычно удается сохранить. Когда человек обладает достаточным центральным зрением хотя бы на одном глазу, это позволяет быть ему более независимым в повседневной и бытовой жизни. Поэтому обычно врачи рекомендует лечиться всем независимо от возраста.
Через какое время после лечения мое зрение улучшиться?
Среди тех пациентов, которым было начато лечение, улучшить зрение удается далеко не всем. Это происходит
из-за
того, что чаще всего структура сетчатки в начале лечения уже имеет необратимые повреждения. Однако проводимое лечение существенно снижает риск дальнейшей потери зрения. Как правило, большинство пациентов все равно сообщают о субъективном положительном эффекте в виде уменьшения искажений и/или уменьшении пятен, мешающих видеть. Около 15–20% пациентов, у которых имеются более высокие зрительные функции до начала лечения, имеют хороший шанс улучшить свое зрение, однако для этого требуется начать лечение как можно раньше (в течение 2–3 недель после начала симптомов).
Что делать, если лечение идет по правильной схеме, но не помогает? Можно ли будет заменить начатое лечение другим препаратом или дополнить другими методами?
Начальный курс лечения, который нужен для стабилизации состояния, может занять от 3 до 6 месяцев. Кроме того, есть несколько препаратов для лечения того или иного заболевания сетчатки. Если один препарат не помогает, то оправданным считается его замена на другой (например, «Луцентис» на «Эйлеа»). В большинстве случаев интравитреальные инъекции этих препаратов являются самым безопасным и эффективным методом лечения. Для некоторых заболеваний (особенно для диабетической ретинопатии и окклюзий вен сетчатки) лечение может быть дополнено лазерной коагуляцией.
Может ли лечение интравитреальными инъекциями в течение долгого времени причинить какой-либо вред?
Лечение интравитреальными инъекциями активно используется во всем мире с 2006 года. Некоторые пациенты с того времени получили несколько десятков инъекций, которые привели к окончательной стабилизации заболевания и не дали
каких-либо
серьёзных побочных эффектов. Каждый год в мире продолжают делать десятки миллионов интравитреальных инъекций. Иглы, которые используются для инъекции, крайне малы и не приводят к травматизации и рубцеванию. У 10% пациентов, которые получают длительную терапию инъекциями, в долгосрочной перспективе может быть повышено внутриглазное давление и существовать риск перехода заболевания в атрофическую форму. Однако эти риски являются незначительными с учетом той пользы, которую привносит данная терапия в лечение заболеваний сетчатки.
Что нужно делать, если я пропустил одну инъекцию препарата?
Поговорите со своим лечащим врачом о вашем индивидуальном графике инъекций и старайтесь его придерживаться. Пропуск в несколько дней не будет иметь серьёзного значения. Однако если же вы пропустили запланированную инъекцию на неделю и более, позвоните в клинику и поговорите со специалистом о скором возобновлении лечения.
Роговица, или роговая оболочка – прозрачная сферическая часть органа зрения, отвечающая за светопреломление. При ее помутнении или повреждении значительно ухудшается зрение. Причиной подобного состояния часто становятся патологи роговицы, составляющие 25% от всех глазных заболеваний.
Виды патологий
В число основных болезней роговицы входят:
- кератиты (самые распространенные) – воспаления;
- макрокорнеа – увеличение диаметра роговой оболочки;
- микрокорнеа – уменьшение диаметра роговицы;
- кератомаляция – роговица окрашивается в молочный цвет, разрушается оболочка, из-за чего выпадают внутренне структуры;
- кератоконус – дистрофическое истончение роговицы, придающее ей коническую форму;
- кератоглобус – роговая оболочка шарообразно выпячивается вперед;
- эмбриотоксон – кольцеобразное помутнение роговицы;
- раковые опухоли (встречаются редко).
Причины аномалий
Спровоцировать патологические процессы в роговице способны различные факторы:
- наследственная предрасположенность;
- инфекционные болезни;
- травмы (производственные и бытовые);
- ожоги (химические и термические);
- дефицит слезной жидкости;
- экологическая обстановка;
- недостаток витаминов;
- возрастные изменения;
- перенесенные во время беременности заболевания;
- постоянное ношение контактных линз;
- злокачественные образования.
Симптомы заболеваний
Основные признаки патологий роговицы:
- слезоточивость;
- светобоязнь;
- помутнение роговицы;
- покраснение глаз;
- болезненность, зуд и жжение;
- гнойные выделения;
- бесконтрольное сокращение глазных мышц;
- ощущение присутствия постороннего тела в глазу;
- понижение остроты зрения.
В запущенных случаях наблюдается разрушение и отслаивание эпителия, образование эрозий и язв.
Еще один характерный симптом – появление инфильтрата, который со временем исчезает либо причиняет помутнение.
Выделяют несколько типов помутнений:
- облачко – незаметное невооруженным глазом, не имеющее четких границ, серое помутнение;
- пятно – сере или белое помутнение, видимое невооруженным глазом;
- бельмо – явно выраженный рубец с прорастающими внутрь кровеносными сосудами.
Методы лечения
На первом приеме офтальмолог проводит диагностику, на основании результатов которой подбирает лечение.
В легких случаях патологии роговой оболочки лечатся консервативным путем – при помощи лекарственных препаратов и физиотерапевтических процедур. В сложных ситуациях офтальмолог рекомендует хирургическое вмешательство.
При медикаментозной терапии используют:
- местные глюкокортикостероидные средства (искусственные слезы, глазные капли, мази) – при воспалениях;
- антибактериальные препараты – при инфекциях;
- иммунодепрессанты – при истончении роговицы и появлении язв;
- лекарства, улучшающие трофику;
- медикаменты, стимулирующие регенерационные процессы.
Дополнительно врач назначает физиотерапию: электрофорез, лазеротерапию.
Если консервативное лечение (в том числе использование очков и линз) не приводит к устранению проблемы, то проводят операцию – кератэктомию (проводят только при слабо выраженных поверхностных помутнениях, находящихся в центральной части роговицы) или кератопластику.
Кератопластика – операция, во время которой частично или полностью заменяют поврежденные участки роговицы трансплантатом. Она позволяет восстановить форму, свойства и функционирование роговой оболочки. В 90% случаев исчезает помутнение и улучшается зрение.
Одним из наиболее развивающихся хирургических направлений в офтальмологии является лазерная хирургия.
Заболевания, при которых используют лазерные методики лечения:
- периферические дистрофии (дегенерации) сетчатки;
- локальная отслойка сетчатки;
- диабетический макулярный отек;
- диабетическая ретинопатия;
- различные заболевания центральной области сетчатки:
– кистозный макулярный отек;- возрастная макулярная дегенерация: друзы стекловидной пластинки,- некоторые формы хориоидальной неоваскуляризации ;- транссудативная макулопатия после витреоретинальных операций;
- тромбоз центральной вены сетчатки и ее ветвей;
- ангиоматоз сетчатки;
- центральная серозная хориопатия;
- глаукома: закрытоугольная, открытоугольная, оперированная;
- вторичная катаракта;
- некоторые виды новообразований глазного дна.
Преимущества лазерного лечения
- возможность проведения операции в амбулаторных условиях;
- для лазерного воздействия достаточно местной анестезии, что минимизирует риски развития сердечно-сосудистых осложнений у пожилых людей;
- лазерные технологии относятся к неинвазивным, т.е. проводятся без вскрытия глазного яблока, бескровно, что исключает болевой синдром и возможность инфицирования глаза;
- в большинстве случаев не требуются назначение длительной консервативной терапии;
- короткий реабилитационный период.
Наш центр оснащен всеми видами современных лазеров, позволяющих проводить весь спектр лазерных операций при патологии сетчатки, глаукоме и вторичной катаракте.
В настоящее время наиболее распространенной проблемой, которую выявляет врач при осмотре глазного дна, является периферическая дистрофия сетчатки. Периферические дистрофии сетчатки опасны тем, что они практически бессимптомны. Могут возникать жалобы на появление молний, вспышек, внезапного появления большего или меньшего количества плавающих мушек, что может указывать уже на разрыв сетчатки. Полноценная диагностика периферической дистрофии и «немых» разрывов (без отслойки сетчатки) возможна при осмотре глазного дна в условиях максимального медикаментозного расширения зрачка с помощью специальной трехзеркальной линзы Гольдмана, которая позволяет увидеть самые крайние участки сетчатки.
Если периферические дистрофии протекают бессимптомно, то при поражениицентральной области сетчатки, что происходит при сосудистых заболеваниях органа зрения, сахарном диабете и различных заболеваниях макулярной области, зрительные функции нарушаются. Пациенты предъявляют жалобы на снижение остроты и качества зрения, появление тумана, темного пятна перед глазом, уменьшение, увеличение, искажение предметов, изменение их формы, нарушение цветового зрения.
В этом случае для определения тактики лечения необходимо провести полное диагностическое обследование, включающее:
– проверку остроты зрения, внутриглазного давления, поля зрения
– осмотр глазного дна в условиях расширенного зрачка
– оптическую когерентную томографию
Огромную роль в постановке диагноза и выборе тактики лечения особенно при патологии макулярной области играет флюоресцеиновая ангиография глазного дна. В некоторых случаях дополнительно требуется ангиография с индоцианином зеленым.
В последнее время все больше внимания уделяется информации полученной от аутофлюоресценции.
Все эти исследования проводятся в нашей клинике высококласными специалистами на приборе SpectralisHRA» (HeidelbergEngineering,Inc., Германия)
Многие заболевания сетчатой оболочки глаза успешно поддаются лечению с помощью лазерной хирургии. Современные лазерные установки позволяют в зависимости от клинической ситуации применять различную длину волны и выбирать необходимые энергетические параметры лазерного излучения.
Эффект лазеркоагуляции связан с термическим воздействием на ретинальный пигментный эпителий. При этом тепловая волна распространяется на близлежащие ткани, образуется локальный микроожог, в результате которого формируется хориоретинальная спайка, укрепляющая сетчатку и активизирующая дренажную функцию пигментного эпителия сетчатки.
Эти свойства лазеркоагуляции активно используются для укрепления сетчатки при ее разрывах и витреоретинальных дистрофиях, как профилактика грозного осложнения-отслойки сетчатки.
Лазеркоагуляция является «золотым стандартом» в лечении диабетической ретинопатии. Своевременное лазерное лечение является эффективной профилактикой отека и неоваскуляризации сетчатки, а также пролиферативных процессов, которые приводят к отслойке сетчатки и слепоте.
Лазеркоагуляция сетчатки в нашем центре проводится на современной лазерной установке VisulasTrion (CarlZeiss Германия), которая позволяет использовать в работе 3 спектра волнового излучения: зеленый, желтый и красный. Возможность выбора определенной длины волны повышает эффективность и безопасность операции.
Более того в нашем центре, одном из немногих в России, лазерное лечение проводится не только на периферии сетчатки, но и в ее центре при макулярном отеке любой этиологии, центральной серозной хориопатии , друзах стекловидной пластинки и другой патологии. Такое лечение стало возможным после разработки новой лазерной технологии –микроимпульсного воздействия на пигментный эпителий без поражения нейроэпителия сетчатки. Такие операции требуют не только специального лазера, но и высокого уровня лазерного специалиста.
В нашем центре эти операции выполняются на лазерной установке IRIDEXIQ577, США., позволяющей работать как в непрерывном, так и микроимпульсном режимах с желтой длиной волны, наиболее безопасной для нейроэпителия сетчатки.
Микроимпульсное лазерное воздействие 577нм. на друзы стекловидной пластинки.
|
Светочувствительность сетчатки до лазерного лечения |
Через 3 месяца после ЛК – повысилась |
Одной из основных причин слепоты в мире является глаукома – повышение внутриглазного давления (ВГД) сопровождающееся оптической нейропатией, приводящей к атрофии зрительного нерва.
Существуют различные формы глаукомы: первичная и вторичная (после травмы, воспаления и др.) . Первичная открытоугольная глаукома является самой опасной, так как протекает бессимптомно , незаметно для пациента. Для своевременного выявления такой глаукомы необходимы профилактические осмотры врача офтальмолога.
В большинстве случаев причиной повышения ВГД является препятствие для тока внутриглазной жидкости (ВГЖ) в углу передней камеры. В некоторых случаях для улучшения оттока ВГЖ и снижения ее секреции эффективным является консервативная терапия. При ее неэффективности разработан целый комплекс патогенетических хирургических операций. Альтернативой хирургии в настоящее время является неинвазивная лазерная хирургия, которая выполняется под местной анестезией и имеет четкую патогенетическую направленность. Открытие угла передней камеры при закрытоугольной глаукоме проводится с помощью лазерной иридотомия. При открытоугольной глаукоме причиной повышения ВГД является препятствие оттока жидкости через дистрофически измененную трабекулярную ткань. С целью улучшения оттока в данном случае эффективна лазерная аргонтрабекулопластика, которая расширяет межтрабекулярные щели.
В последние годы ее заменила более щадящая, эффективная , с возможностью неоднократного повторения селективная трабукулопластика, которая «очищает» трабекулу, воздействуя в основном на пигментные клетки.
Лазерные операции эффективны и в послеоперационном периоде у пациентов с глаукомой. Для усиления эффекта после операции часто применяется лазерная гониопунктура или селективная трабекулопластика.
Все эти операции доступны в нашем центре. Выполняются на современной лазерной установке YAG/SLT (EllexTango, Автралия) , позволяющей ппроводить YAG лазерные операции с длиной волны 1064нм. И селективную трабекулопластику с длиной волны 532 нм.
Нередко, даже после успешно проведенной операции экстракции катаракты, мы встречаемся с таким осложнением как уплотнение задней капсулы хрусталика или вторичной катарактой.
Для восстановления прозрачности оптических сред глаза на базе нашего центра мы применяем метод лазерной дисции (рассечения) задней капсулы хрусталика, отличающийся высокой эффективностью в сочетании с малоинвазивностью.
Процедура лазерной дисцизии задней капсулы хрусталика проводится амбулаторно, на фоне местной анестезии, она абсолютно безболезненна. В ходе лечения используется лазерные установки YAG/SLT(EllexTango, Автралия). Лазерные лучи избирательно локально воздействуют на ткани задней капсулы хрусталика, удаляя мутную часть капсулы. Благодаря такому воздействию удается восстановить прозрачность оптических сред глаза. Большинство больных отмечают мгновенное улучшение зрения непосредственно после операции.
Курируют направление:
Качалина Галина Федоровна – ведущий научный сотрудник отделения офтальмологии, кандидат медицинских наук, врач офтальмолог высшей категории, хирург – офтальмолог.
Касмынина Татьяна Алексеевна – врач офтальмолог высшей категории, хирург -офтальмолог.