Содержание
- Синдром «сухого глаза»
- Механические причины «красного глаза» у пользователей МКЛ
- Токсико- аллергические реакции
- Гипоксические причины:
- Инфекционные причины.
- Основные причины боли в глазах при ношении очков
- Что делать, если болят глаза?
- Причины дефекта
- Диагностика
- Методы лечения
- Профилактические мероприятия
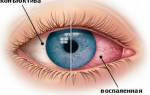
Синдром «красного глаза» – обобщающее понятие, включающее в себя различные нозологические формы, типичным признаком которых является активная гиперемия конъюнктивы глазного яблока, то есть расширение артериол конъюнктивы, а иногда и более глубоких сосудов. Гиперемия (покраснение) глаза у пользователей МКЛ может быть вызвана рядом причин, не связанных с использование линз, а также факторами, возникшими в результате неправильного подбора или ухода за линзами. В этой связи особенно важно, чтобы первичный подбор или замену МКЛ одного типа на другой осуществлял квалифицированный врач-контактолог.
Пользователи линз также нуждаются в регулярном наблюдении офтальмолога с целью предотвращения возможных осложнений.
Основные причины синдрома « красного глаза» у пользователей МКЛ
- синдром «сухого глаза» (ССГ)
- механические причины (эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит)
- токсико- аллергические реакции (гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит)
- гипоксические осложнения(гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу)
- инфекции (конъюнктивиты, кератиты)
Синдром «сухого глаза»
– состояние, связанное с нарушением со стороны слезной пленки в виду недостаточной выработки слезы или избыточным ее испарением с поверхности глаза, что приводит к появлению дискомфорта со стороны глаз. Практически каждый человек в современном мире испытывал на себе симптомы, связанные с нарушением стабильности слезной пленки, в большинстве случаев даже не подозревая об истинных причинах дискомфорта в глазах. В одних случаях это состояние проявляется незначительными и нечастыми жалобами, в других – это тяжелый, изнуряющий и угрожающий здоровью глаза и зрению процесс. ССГ имеет 3 степени тяжести и вызывается разными причинами. Тяжелые стадии синдрома развиваются при аутоиммунных, гормональных или неврологических заболеваниях, а также как результат травм, хирургических вмешательств или воспалительных заболеваний. Такие случаи требуют совместного лечения со специалистами смежных специальностей.
Однако гораздо чаще ССГ протекает в легкой форме, но может приносить значительный дискомфорт. Существует категория пациентов, у которых стабильность слезной пленки и секреция слезы в нормальных условиях не нарушены. Однако влияние факторов внешней среды (сухой климат, дым, пыль, кондиционированный воздух, загрязненная выхлопными газами атмосфера), а также определенные виды деятельности (чтение, длительная работа с компьютером, неправильная организация рабочего пространства и несоблюдение адекватного режима зрительных нагрузок) ведет к редкому морганию и избыточному испарению слезы. В результате возникают симптомы «сухого глаза» : усталость, дискомфорт, жжение, ощущение инородного тела, засоренности, песка, покраснение глаз. Ношение МКЛ приводит к манифестации ССГ у лиц, имеющих предрасположенность к этому состоянию или испытывающих на себе негативное влияние окружающей среды. Как ни парадоксально, первым симптомом «сухого» глаза часто бывает слезотечение, что может вводить пациента в заблуждение.
Для диагностики ССГ используются объективные тесты: проба Норна, тест Ширмера, измерение высоты слезных менисков и другие.
Важно понимать, что излечить полностью ССГ невозможно. При коррекции этого состояния важно не только использование глазных капель, но и исключение негативного воздействия внешних факторов, правильная организация рабочего места, соблюдение режима зрительных нагрузок.
Механические причины «красного глаза» у пользователей МКЛ
К ним относят эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит. Эрозии – поверхностные дефекты эпителия роговицы, и прокрашивания – менее выраженные дефекты эпителия, обнаруживаемые при окраске специальным красителем, возникают в результате ношения поврежденной линзы (заводской брак или неаккуратное использование), неправильной посадки линзы, длительного ношения высокогидрофильных линз, значительного загрязнения поверхности линз. Может протекать бессимптомно или вызывать покраснение глаз и дискомфорт.
Гигантский папиллярный конъюнктивит имеет двойственный механизм развития: это механическое раздражение слизистой загрязненной поверхностью линзы и аллергическая реакция на белковые отложения на ней. Способен вызывать резкий дискомфорт с покраснением глаз вплоть до непереносимости МКЛ.
Эти состояния требуют отмены ношения линз и проведения медикаментозного лечения, а также последующего изменения типа и режима ношения МКЛ. Мерами профилактики являются строгое соблюдение рекомендаций по ношению и уходу за МКЛ, а также обязательный подбор линз врачом- специалистом.
Токсико- аллергические реакции
включают в себя гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит. Причины и профилактика возникновения гигантского папиллярно конъюнктивита описаны выше. Поверхностный точечный кератит чаще возникает как аллергия на компоненты раствора по уходу за МКЛ и сопровождается покраснением глаза и слезотечением. Возникает непереносимость МКЛ из-за сильного жжения и зуда. В возникновении стерильных инфильтратов играют роль токсические и гипоксические факторы. Их возникновению сопутствуют покраснение глаза и ощущение инородного тела. Для лечения этих состояний назначаются глазные капли. Также очень важно прекратить ношение МКЛ на весь период лечения до полного выздоровления. В дальнейшем возможно использование линз более короткого срока замены или однодневных, не требующих использования растворов.
Гипоксические причины:
гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу. Гипоксия – (др.-греч. ?π? — под, внизу + греч. οξογ?νο — кислород; кислородное голодание) — пониженное содержание кислорода в организме или отдельных органах и тканях, в данном случае – в роговице. Роговица – передняя прозрачная оболочка глазного яблока, одна из основных преломляющих сред оптической системы глаза. Поскольку МКЛ полностью покрывают поверхность роговицы, очевидно, они в той или иной мере оказывают влияние на обменные процессы в ней. Важно понимать, что роговица не имеет сосудов и кислород получает, в основном, из атмосферы посредством слезной пленки. Во время сна кислород поступает из влаги передней камеры и лимбальной сосудистой сети.
Острый «гипоксический» стресс у пользователей МКЛ может возникнуть после сна в линзах, перенашивании линз свыше рекомендуемого срока, при неправильной посадке, при непрерывном или пролонгированном ношении. Может сопровождаться субэпителиальными инфильтратами у лимба (в месте, где находится лимбальная сосудистая сеть), в этом случае может проявляться «роговичный синдром» – слезотечение, светобоязнь, ощущение инородного тела.
Врастание сосудов в роговицу происходит в случае хронической гипоксии как защитный механизм с целью повысить доставку кислорода к «голодающим» тканям. Новообразованные сосуды являются неполноценными по структуре и в случаях выраженной неоваскуляризации создают неэстетическую картину постоянных раздраженных красных глаз,заставляя пациента отказываться от контактной коррекции полностью.
Контактные линзы изготавливаются из материалов с различной способностью пропускать кислород, и соответственно, воздействие факторов гипоксии на роговицу будет различным. Важно строго соблюдать режим ношения, рекомендованный для каждого типа линз и для каждого пациента индивидуально, чтобы избежать гипоксических осложнений.
Инфекционные причины.
Заболевания глазной поверхности(конъюнктивиты, кератиты) возникают при простудных заболеваниях, нарушении целостности (травмы, эрозии роговицы), несоблюдении гигиенических условий при обращении с контактными линзами. Сопровождаются покраснением глаза, выделениями из глаз и развитием роговичного синдрома. При длительном течении конъюнктивита в отсутствии надлежащего лечения ,особенно в условиях постоянного ношения контактных линз, возникает высокий риск развития кератита – самого грозного из возможных осложнений от использования МКЛ, которое способно привести к потере зрения. Причем у людей, предпочитающих непрерывный режим ношения линз, риск появления кератита в 4-5 раз выше, чем при дневном ношении.
Пользователи контактных линз находятся в группе риска по развитию особого вида инфекции – акантамебного кератита. Акантамеба – это одноклеточный простейший организм, обитающий в загрязненной воде и влажной почве. Может встречаться в колодезной и водопроводной воде, джакузи. Ношение контактных линз создает благоприятные условия для его жизнедеятельности. Поэтому в 96% случаев акантамебный кератит встречается у пользователей контактных линз. К факторам риска относится:
- использование водопроводной или колодезной воды для очистки контактных линз,
- хранение линз в растворах, приготовленных в домашних условиях,
- использование загрязненного контейнера для хранения контактных линз,
- купание, мытье под душем и посещение джакузи в контактных линзах.
Заболевание начинается с сильной боли в глазу, красноты и светобоязни, затем происходит затуманивание и снижение остроты зрения. Требует незамедлительного лечения.При отсутствии своевременного лечения это заболевание может привести к потере зрения и необходимости пересадки роговицы.
Однако такую серьезную инфекцию можно предотвратить простым соблюдением правил гигиены и режима ношения контактных линз:
- строгое следование рекомендациям врача по уходу и чистке МКЛ
- никогда не применяйте водопроводную воду для ухода за линзами и контейнером. Всегда снимайте линзы ,когда принимаете ванну, душ или при посещении сауны, бани, бассейна. Если есть необходимость плавания в МКЛ, нужно использовать защитные водонепроницаемые очки, а после выхода снять контактные линзы, не донашивая до вечера
- всегда мыть руки и вытирать насухо перед снятием и надеванием линз
- если Вы используете линзы плановой замены, не забывайте ежедневно после снятия проводить механическую очистку или длительно споласкивать их под струей раствора
- регулярно промывайте и меняйте контейнеры для МКЛ
Поэтому мерами профилактики кератитов у пользователей контактных линз является строгое соблюдение гигиены, использование рекомендованного типа линз и режима ношения.
Таким образом, синдром «красного глаза» может быть вызван различными причинами и в зависимости от этого требует различных подходов в лечении
Важно запомнить – при появлении симптомов «красного глаза» нельзя заниматься самолечением, необходимо прекратить ношение контактных линз и немедленно обратиться к офтальмологу.
Иногда люди, которые постоянно пользуются очками, начинают жаловаться на боль в глазах. Если очки снять, через некоторое время болезненные ощущения проходят. С чем это может быть связано и как устранить проблему?
Боль в глазах, связанная с длительным ношением очков, чаще всего не является признаком какого-либо заболевания. Обычно она вызвана усталостью глазных мышц, а та, в свою очередь, спровоцирована неправильным подбором корректирующих средств.
Основные причины боли в глазах при ношении очков
Одна из главных причин боли в глазах — неправильная фокусировка очковых линз. Это случается, если человек самостоятельно подбирает средства коррекции, ориентируясь только на показатель остроты зрения и не консультируясь с офтальмологом. Если расстояние между оптическими центрами линз слишком велико, глазные яблоки постоянно перенапрягаются и устают.
Другая, не менее распространенная причина, — неправильный выбор диоптрий. Это может быть опять же попытка «самолечения» или ошибка врача при исследовании остроты зрения. В результате стекла очков обладают не той оптической силой, которая нужна для полноценной коррекции. Кроме того, бывают ситуации, когда один глаз видит лучше, чем другой. В этом случае недопустимо использовать очки с одинаковыми стеклами, иначе тот глаз, для которого линза подобрана неверно, будет сильнее уставать.
На боль в глазах также часто жалуются те, кто начал носить очки недавно и еще не успел к ним привыкнуть, либо те, чье зрение сильно изменилось в последнее время настолько, что пришлось выписывать новое корректирующее средство. В обоих случаях достаточно будет привыкнуть к новому изделию, и боли довольно быстро прекратятся.
Иногда причина неприятных ощущений кроется в неудачно подобранном дизайне оправы или самих линз. Если неудобные дужки слишком сильно сдавливают виски, начинают болеть не только глаза, но и голова. Так же некомфортны и чересчур узкие стекла: Вам периодически придется смотреть поверх них, а это вызывает перенапряжение глаз.
Что делать, если болят глаза?
Если Вас беспокоит боль в глазах во время ношения очков, желательно обратиться к офтальмологу. Он поможет выявить причину таких ощущений и посоветует, что делать. Чаще всего предлагаются следующие варианты:
- повторная проверка зрения и подбор более подходящего средства коррекции;
- использование контактных линз вместо очков;
- выбор более удобного дизайна оправы и стекол.
В большинстве случаев одного из этих действий оказывается достаточно, чтобы забыть о дискомфорте и болезненных ощущениях.
Фото: iStock
Исследователи из Университета Раскина (Anglia Ruskin University, ARU) пришли к выводу, что боль в глазах и повышенная светочувствительность (светобоязнь) являются значимыми признаками заражения новым коронавирусом.
читайте также–> –> Ученые назвали симптомы длительного COVID-19
Результаты их исследования опубликованы в издании BMJ Open Ophthalmology.
Ученые провели анкетирование 83 пациентов с подтвержденным COVID-19, их попросили указать симптомы, сопровождавшие заболевание, и оценить свое состояние до положительного теста.
Результаты показали, что боль в глазах оказалась достаточно распространенным признаком. О ней заявили 16 процентов респондентов, 5 процентов сообщили об имевшихся у них офтальмологических проблемах до заболевания. О появлении светобоязни рассказали 18 процентов опрошенных, зуд в глазах ощущали 17 процентов пациентов.
Большинство из участников исследования отметили, что проблемы с глазами у них возникли в течение 14 дней после проявления остальных симптомов и продолжались менее двух недель.
читайте также–> Выписанный из больницы петербуржец с COVID-19 умер по дороге домой
Как пояснила ведущий автор исследования, директор исследовательского института зрения в ARU Шахина Пардхан, указанные проблемы с глазами отличаются от конъюнктивита.
– Врачам в современной ситуации следует быть аккуратнее при постановке диагноза “конъюнктивит”. Этот термин широк, заболевание вызывается бактериальной инфекцией, и при нем очевидны слизистые выделения и ощущение песка в глазах. У пациентов с COVID-19 эти признаки отсутствовали, – заявила профессор.
Ученые добавили, что полученные данные станут основой для изучения того, как вирус SARS-CoV-2 заражает конъюнктиву, а затем распространяется по всему организму.
Общество Здоровье Пандемия коронавируса COVID-19
Глаза называют зеркалом души, поэтому неудивительно, что многие люди, прежде всего обращают внимание именно на них. Круги, образующиеся под глазами, доставляют женщинам множество проблем и переживаний. Они стараются замаскировать изъян при помощи корректоров и тональных кремов. Но подобным способом решить проблему не удается. Можно только скрыть ее, к тому же только временно. Чтобы кардинально устранить дефект, необходимо сначала определить причину, провести диагностику и только на основании полученных результатов подбирать методы лечения.
Причины дефекта
Все известные факторы, способные спровоцировать образование темных кругов вокруг глаз, условно подразделяют на 3 группы:
Образ жизни
Довольно часто круги под глазами появляются вследствие неправильного образа жизни:
- нерациональное питание, приводящее к дефициту витаминов;
- недостаточное потребление воды;
- сильная инсоляция;
- постоянное недосыпание;
- частые стрессовые ситуации;
- многочасовое сидение перед монитором компьютера.
Следовательно, большинство людей входят в группу риска. Но именно факторы этой группы устранить легче всего, так как они имеют обратимый характер и легко корректируются.
Болезни внутренних органов
Темные круги под глазами могут возникнуть у людей с нарушенным венозным или лимфатическим оттоком. Причиной подобных состояний служат недостаточное кровоснабжение (ишемия) и кислородная недостаточность (гипоксия). В результате нарушается обмен веществ, из-за чего к клеткам поступает недостаточное количество питательных веществ. Поэтому темные круги часто заметны у людей с диагностированными заболеваниями сердечно-сосудистой (ишемическая болезнь сердца, сосудистая недостаточность) и бронхолегочной (хронический бронхит, туберкулез, саркоидоз, фиброзирующий альвеолит) систем.
У больных, страдающих анемией, уменьшается количество эритроцитов и понижается концентрация гемоглобина, из-за чего ткани не получают кислород в достаточном объеме. При этом восстановленный гемоглобин накапливается и придает крови темный окрас, чем объясняется изменение цвета кожного покрова вокруг глаз.
Патологии гепатобилиарной системы (холецистит, желчнокаменная болезнь) повышают уровень желчного пигмента (билирубина) в крови. В результате кожа в периорбитальной области пигментируется – окрашивается в желто-коричневый цвет.
Поражения щитовидной железы (в том числе гипотиреоз) вызывают дефицит кислорода в организме, из-за чего под глазами появляются синяки. В таком случае наблюдаются и другие признаки: выпадение волос, невыносимость жары и холода, ослабление внимания и памяти, сонливость, вялость, быстрая усталость.
Болезни носоглотки (синусит, гайморит, хронический тонзиллит, аденоидит) расширяют кровеносные сосуды, что приводит к чрезмерному наполнению их кровью и посинению кожного покрова под глазами.
При острых инфекционных болезнях, сопровождающихся повышением температуры тела, происходит интоксикация продуктами метаболизма микробов. В результате повышается кислотность крови и развивается ацидоз, при котором сосуды расширяются и увеличивается их проницаемость. Интоксикационный синдром вызывает дегидратацию. На сухой и тонкой обезвоженной коже расширившиеся капилляры становятся особенно заметными, из-за чего создается эффект темных кругов.
Заболевания надпочечников и почек усиливают пигментацию кожи, окружающей глаза. При хронической недостаточности надпочечников (болезни Аддисона) также темнеет кожа в естественных складках (в паху, на ладонях) и в участках, подвергающихся трению одеждой (на пояснице, на шее). При почечных патологиях (пиелонефрите, гломерулонефрите) синие круги под глазами становятся заметными при рецидиве болезни из-за сбоя в функционировании органа.
От гиперпигментации нередко страдают женщины во время гормональных перестроек (при беременности, в климактерический период) вследствие нарушения баланса женских половых гормонов (эстрогена, прогестерона).
При болезнях глаз воспалительного характера (конъюнктивите, иридоциклите) появляются отеки под глазами, повышается проницаемость капилляров, из-за чего они становятся более заметными, начинают «просвечиваться» через кожу.
При вегетососудистой дистонии (так называют полиэтиологический синдром, который не является заболеванием) также нередко образуются синяки под глазами. При этом проявляются и другие признаки: мигрень, головокружения, астения, кардиалгия, изменения частоты сердцебиения и дыхания, отечность тканей, тремор рук, похолодание конечностей, чувство жара в области лица, нарушение сна, обмороки, невротические расстройства.
Максимальное количество тучных клеток скапливается в периорбитальной области, что обуславливает реактивность кожного покрова, окружающего глаза, и частые аллергии. При заболеваниях аллергического характера (аллергическом рините, поллинозе) расширяются кровеносные сосуды и увеличивается их проницаемость, вследствие чего кожа под глазами темнеет.
Наследственная предрасположенность
К этой группе принадлежат люди, ведущие правильный образ жизни и не имеющие проблем со здоровьем. Для них темные круги под глазами – это норма. Подобная проблема чаще встречается у женщин с очень сухой и смуглой кожей.
Следует учесть, что риск гиперпигментации кожного покрова в периорбитальной зоне повышается при употреблении тетрациклинов, сульфаниламидов и оральных контрацептивов.
Все вышеуказанные факторы усиливаются при чрезмерном влиянии ультрафиолетового облучения. В таком случае дефект приобретает устойчивость и с трудом поддается лечению.
Диагностика
Для исключения заболеваний внутренних органов следует пройти комплексную инструментально-лабораторную диагностику, включающую:
- общий и биохимический анализ крови;
- анализы на гормоны:
- щитовидной железы (тиреотропный гормон, Т4 свободный);
- вырабатываемые надпочечниками (адренокортикотропный гормон, кортизол);
- половые (прогестерон, эстроген);
- ультразвуковое исследование:
- органов, расположенных в брюшном отделе;
- органов, находящихся в области малого таза;
- надпочечников, почек и забрюшинного пространства;
- электрокардиографию;
- эхокардиографию;
- эзофагогастродуоденоскопию;
- рентген грудной клетки;
- бронхоскопию.
Также необходимо проконсультироваться с разными специалистами:
- эндокринологом;
- гинекологом;
- урологом;
- офтальмологом;
- отоларингологом;
- гастроэнтерологом;
- кардиологом;
- аллергологом.
Методы лечения
Если диагностика не обнаружит внутренних заболеваний, то круги под глазами – косметический дефект, появившийся в результате неправильного образа жизни либо наследственной предрасположенности.
В таких случаях самыми популярными и результативными методами лечения являются:
- Мезотерапия. Обычно используют мезококтейли, в состав которых входят арбутин, аскорбиновая, койевая и фитиновая кислоты. Терапевтический курс включает 6-10 процедур, между которыми делают недельную паузу.
- Биорепарация с аскорбиновой кислотой (витамином С). Благодаря комбинации аскорбиновой и гиалуроновой кислоты кожа вокруг глаз хорошо увлажняется и заметно осветляется. Курс лечения состоит из 2-4 сеансов, между ними делают 2-недельный перерыв.
- Плазмолифтинг. Процедура восстанавливает метаболизм, нормализует тканевое дыхание, активирует микроциркуляцию крови, благодаря чему повышается местный иммунитет. Подобный эффект проявится после 4-6 сеансов с недельным интервалом.
- Биоревитализация. Кожа вокруг глаз проявляет ярко выраженную реакцию на обезвоживание и из-за сухости часто приобретает неэстетичный вид, создает эффект «усталых глаз». Решить проблему поможет курс биревитализации, состоящий из 2-4 процедур с 2-недельным интервалом.
- Контурная пластика. Если кровеносные сосуды располагаются близко к коже и «просвечивают» сквозь нее, то филер образует дополнительный слой, благодаря чему сосуды становятся почти незаметными. К тому же препараты выравнивают носослезную борозду.
- Лазерный пилинг. При помощи лазера удаляют верхний слой кожи, что стимулирует процесс регенерации и способствует омоложению. Лечебный курс предполагает проведение 2-5 процедур с месячным перерывом.
Профилактические мероприятия
Чтобы предотвратить образование темных кругов под глазами, рекомендуется:
- придерживаться режима бодрствования и отдыха;
- сбалансированно питаться;
- соблюдать водный режим;
- принимать витаминно-минеральные добавки;
- отказаться от вредных привычек;
- делать гимнастику для глаз;
- избегать прямых солнечных лучей, чтобы уменьшить инсоляцию;
- использовать качественную парфюмерию и косметику;
- почаще гулять на свежем воздухе;
- избегать стрессовых ситуаций.
Консультация окулиста / Людмила 709 просмотров 24 января 2022
Здравствуйте, ковидом переболела в октябре, потом гриппом в декабре. При ковиде были неприятные ощущения в глазах, думала просто такое проявление заболевания, потом на какое то время глаза перестали беспокоить, а потом опять, по ощущениям как будто постоянно дует вентилятор в глаза, рези и лицевые боли в области глазниц (покалывания, как будто нерв, только в разных местах) . В начале января при просмотре телевизора появилась резкая боль в правом глазу ближе к носу, полопались сосуды, подумала, что перенапрегла зрение, два дня болел не переставая, потом начал болеть и второй глаз, боль разного характера, то как будто в них дуют, то как будто горят и чешутся, боли при сильном движении глаз, сейчас больше беспокоит левый глаз, тоже ближе к носу, давящая боль, как будто на них сильно нажимают…. Была у окулиста , ничего не выявили… Прописала диклофенак и гиалуроновые капли, капала пока что только пару раз…
200.00 р.
На сервисе СпросиВрача доступна консультация окулиста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Ответы врачей Пожаловаться 






Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою медицинскую консультацию онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!