Содержание
- Зрение новорожденных и младенцев
- Зрение у дошкольников
- Особенности зрения у подростков
- Зрение у молодых людей
- Особенности зрения людей среднего возраста
- Зрение у пожилых людей
- График посещения врача-офтальмолога
- Бурдыга Елена Николаевна
- Синдром «сухого глаза»
- Механические причины «красного глаза» у пользователей МКЛ
- Токсико- аллергические реакции
- Гипоксические причины:
- Инфекционные причины.
С самого рождения организм человека непрерывно меняется, и орган зрения не исключение. Наиболее значимые изменения происходят у дошкольников, подростков и людей старшего возраста (от 40 лет и старше).
Зрение новорожденных и младенцев
Дети рождаются со «слабой» рефракцией (с гиперметропией), что обусловлено маленькими размерами глаз новорожденного.
По мере роста глазного яблока степень гиперметропии постепенно уменьшается, и к 7 годам острота зрения становится максимальной.
Чтобы убедиться, что зрительный аппарат ребёнка развивается нормально, необходимо проходить осмотры у врача-офтальмолога, для раннего выявления отклонений.
Зрение у дошкольников
Обследование ребенка с 2х лет позволяет более информативно оценить состояние глаз, особенно если ребенок уже умеет говорить. При необходимости, врач-офтальмолог назначает ребенку ношение очков, для полноценного и правильного дальнейшего развития органа зрения и профилактики амблиопии («ленивого глаза»).
Следующий очень важный этап – это школа. Активное использование гаджетов, интенсивная зрительная нагрузка приводят к избыточному напряжению аккомодации.
На этом фоне часто развивается ложная близорукость, при которой человек хуже видит вдали. Такое нарушение зрения обратимо, и при своевременной диагностике и профилактике можно предотвратить возникновение истинной близорукости.
Особенности зрения у подростков
По статистике в возрасте 12-14 лет, в период полового созревания у подростков наблюдается прогрессирование имеющейся ранее близорукости, либо ее появление. На это влияет общее состояние организма, нарушение осанки, чрезмерные зрительные нагрузки, увлеченность гаджетами и компьютером, низкая физическая активность, несоблюдения зрительного режима и недостаточная освещённость рабочей зоны.
Зрение у молодых людей
Возраст от 20 до 40 лет считается расцветом жизненной энергии и сил человека. В этом возрасте у человека уже сформирован орган зрения и выявлены какие-либо его нарушения (близорукость, дальнозоркость, астигматизм). Большинство людей, для компенсации этих нарушений, пользуются очками или контактными линзами. Этот возраст оптимальный для выполнения лазерной коррекции зрения, ввиду достижения максимального результата.
Особенности зрения людей среднего возраста
Пресбиопия – естественный процесс, происходящий у всех людей 40+, обусловленный постепенной утратой способности хрусталика к аккомодации.
В этот период возникают трудности при рассматривании близко расположенных предметов, нарастает дискомфорт, появляются жалобы на двоение, покраснение и сухость глаз.
Для коррекции пресбиопии используются очки для чтения. При уже имеющихся нарушениях зрения могут использоваться бифокальные или мультифокальные очки, или же контактные линзы.
При выполнении лазерной коррекции в этом возрасте подход более взвешенный. Близорукий человек, привыкший прекрасно видеть вблизи без очков, должен понимать, что после операции ему потребуются очки для чтения. Окончательное решение принимается индивидуально, учитывая потребность пациента, его мотивацию и профессию.
Зрение у пожилых людей
В пожилом возрасте обменные процессы замедляются, ухудшается кровообращение, появляются сопутствующие заболевания (повышение артериального давления, сахарный диабет и др.). Все это отрицательно сказывается на глазах. Помимо пресбиопии, у людей в этом возрасте могут появиться следующие заболевания глаз:
- макулярная дегенерация (поражение центральной зоны сетчатки)
- глаукома (повышенное внутриглазное давление, приводящее к постепенной атрофии зрительного нерва)
- катаракта (помутнение хрусталика)
Важно, что все эти болезни успешно поддаются лечению при своевременной диагностике.
График посещения врача-офтальмолога
- 3 года
- 6 лет
- 12-14 лет
- 18 лет
- 40 лет
- cтарше 40 лет – каждый год
На странице:
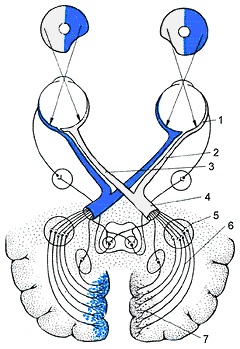
Косоглазие – проявляется отклонением от точки фиксации одного из глаз. Оно может быть сходящимся (при отклонении глазного яблока к носу) и расходящимся (при отклонении глазного яблока к виску). Может быть односторонним (монолатеральным), если отклоняется только один глаз, и попеременным (альтернирующим), если отклоняются попеременно оба глаза.
Помимо косметического недостатка, весьма тягостного в психологическом отношении, косоглазие сопровождается серьёзным расстройством бинокулярных функций глаз. Косоглазие значительно ухудшает зрительную способность людей и, в дальнейшем, ограничивает их в выборе профессии.
У ребёнка с косоглазием, в результате нарушения правильной совместной работы обоих глаз, с чаще косящего глаза зрительные образы в головной мозг не передаются. Происходит это во избежание хаоса в зрительной системе.
Длительное выключение из работы одного из глаз приводит к функциональному снижению остроты зрения и развитию амблиопии.
Косоглазие часто возникает при нарушении рефракции (оптической силы) глаза, особенно при высокой дальнозоркости и астигматизме. Толчком к развитию косоглазия может стать какое-то неблагоприятное обстоятельство: травма головы или глаза, сильный испуг или стресс, заболевание с высокой температурой.
Как правило, такое косоглазие появляется в 2-4 года.
Иногда косоглазие может быть с рождения или появляться в ранний период жизни ребёнка. Такое косоглазие может быть связано с внутриглазной патологией, которая резко снижает зрение либо неврологическими причинами.
Разные виды косоглазия требует разного подхода в лечении. Специалист во время обследования установит причины появившегося косоглазия, определит его вид и тактику дальнейшего лечения. Очень часто косоглазие у детей лечится назначением очков и аппаратным лечением по развитию зрения и координации работы мышц глаз.
Если родители обнаружили, что глаза ребенка при взгляде на какой-то объект расположены не симметрично – малыша обязательно нужно обследовать у офтальмолога.
Раннее выявление и своевременно начатое лечение косоглазия повышает эффективность лечения.
В случаях, когда терапевтического лечения бывает недостаточно, проводится операция по устранению косоглазия.
В медицинском центре АЙЛАЗ косоглазие оперирует главный детский офтальмолог Украины – Баринов Юрий Викторович – один из ведущих специалистов Украины в хирургии косоглазия.
Бинокулярное зрение – это высшая зрительная функция, которая формируется при правильном положении глаз и устойчивой (центральной) фиксации. Бинокулярное зрение предполагает объединённую деятельность обоих глаз, обеспечивающую более сложное, полноценное зрительное восприятие формы и яркости объекта, дает более точную оценку пространственного измерения, объемность предметов, степень их абсолютной и относительной удаленности. Наличие косоглазия (неправильного положения глаз) затрудняет процесс формирования бинокулярного зрения.
Амблиопия и косоглазие требуют не только правильной ранней диагностики зрительных и глазодвигательных нарушений, но и своевременного комплексного лечения в специально оборудованных глазных кабинетах. В основе лечения лежит стимулирующее воздействие световых и цветовых раздражителей, слабых электрических токов и контрастных подвижных динамических структур, которые мотивируют как работу мышц, так и зрительного анализатора в целом.
Для лечения косоглазия и восстановления бинокулярного зрения применяются:
- аблиокор;
- синоптофор;
- программно-компьютерное лечение;
- линзы Франеля.
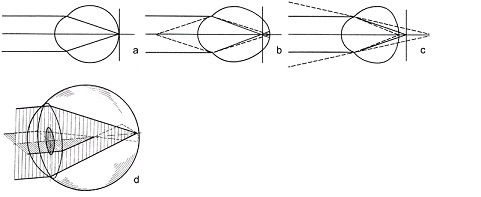
Зрительная работа требует напряжения внутренних мышц глаз, которые ответственны за изменение фокусировки глаза на рассматриваемые предметы (аккомодацию).
Длительная зрительная работа на близком расстоянии, особенно с мелкими предметами иногда приводит к устойчивому спазму аккомодационных мышц, что проявляется в ухудшении зрения вдаль и утомляемости по время зрительных нагрузок.
Длительно существующий спазм способствует развитию близорукости у детей. У детей до 8-летнего возраста аккомодационная система развита ещё не в полном объёме и зрительные нагрузки провоцируют развитие спазма. Привычка низко наклонять голову во время чтения и письма также способствует развитию спазма. Поэтому так важно следить за правильной посадкой ребёнка во время занятий и не перегружать маленьких детей зрительными занятиями.
При появлении спазма аккомодации его обязательно необходимо лечить.
Для лечения спазма аккомодации применяются:
- «Ручеёк»;
- программно-компьютерное лечение;
- гелий-неоновый лазер;
- линзы Франеля.

Бурдыга Елена Николаевна
Записаться
- Врач-офтальмолог первой категории, детский офтальмолог;
- стаж работы – 20 лет
Специализация: диагностика и лечение косоглазия, аппаратное лечение, ортокератология, общая и инструментальная диагностика, терапия глазных болезней, подбор склеральных линз.
Лечение Цена 10900 грн. Аппаратное лечение амблиопии и развитие бинокулярного зрения Один сеанс. В стоимость лечения входит: амблиокор, компьютерная программа, лазерная стимуляция,промежуточное обследование 360 грн. Лечение астенопии и начальной пресбиопии Один сеанс. В стоимость лечения входит: компьютерная программа, лазерная стимуляция, промежуточное обследование 270 грн. Лечение спазма аккомодации и развитие аккомодации Один сеанс. В стоимость лечения входит: компьютерная программа, физиотерапия, лазерная стимуляция, промежуточное обследование 335 грн. Реабилитация после ЛАСИК коррекции Один сеанс. В стоимость лечения входит: компьютерная программа, амблиокор 230 грн. Физиотерапия: лазерное лечение блефарита, эпителиопатии, трофических кератитов, синдрома сухого глаза Один сеанс 150 грн. Лечение амблиопии, косоглазия и развитие бинокулярного зрения Один сеанс. В стоимость лечения входит: амблиокор, компьютерная программа, лазерная стимуляция, промежуточное обследование 415 грн. Лазерная стимуляция сетчатки и зрительного нерва Один глаз 230 грн.
В стоимость лечения входят консультация специалиста с подбором программы лечения до и осмотр после лечения. Курс лечения состоит из 10 сеансов процедур. Программа лечения назначается специалистом индивидуально.
Действуют скидки по дисконтным картам. Важная юридическая информация: ознакомиться.
Консультация окулиста / Татьяна 409 просмотров 5 ноября 2021
На сервисе СпросиВрача доступна консультация окулиста онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Ответы врачей Пожаловаться Жанна Автушко, 5 ноября 2021 Офтальмолог, Окулист Пожаловаться Татьяна, 5 ноября 2021 Клиент Жанна, а если выросло ПЗО, то однозначно зрение не могло остаться в тех же показателях, стало хуже? Пожаловаться Жанна Автушко, 5 ноября 2021 Офтальмолог, Окулист По законам физики-да. Пожаловаться Татьяна, 5 ноября 2021 Клиент Пожаловаться Жанна Автушко, 5 ноября 2021 Офтальмолог, Окулист Пожаловаться Жанна Автушко, 5 ноября 2021 Офтальмолог, Окулист Пожаловаться Татьяна, 5 ноября 2021 Клиент Жанна, как я понимаю, у нас в СПб не применяется атропинизация (информация от других мам детей с форума со схожими проблемами). До этого врачи ничего кроме ирифрина, мидримакса, теперь вот цикломеда, не рекомендовали Пожаловаться Жанна Автушко, 5 ноября 2021 Офтальмолог, Окулист Пожаловаться Татьяна, 5 ноября 2021 Клиент Жанна, спасибо, просто муж ходил с ребенком на прием последний раз из за требований предоставить qr код для сопровождающих(( я бы всё расспросила, а он не особенно в курсе всех нюансов.. Я и не предполагала, что будет настолько недопонимание ситуации и заключения врача. Поэтому обратилась сюда за советом как нам лучше быть в данной ситуации Пожаловаться Жанна Автушко, 5 ноября 2021 Офтальмолог, Окулист Пожаловаться Татьяна, 5 ноября 2021 Клиент Жанна, подскажите еще пожалуйста, а бывает такое, что ребенок какой-то период (например, какие-то полгода) растет, а глаз – нет? Или глаз всегда теперь будет расти и не ожидать остановки показателей на какой то период? допустим если снизить нагрузки зрительные до минимума, и прогулки по максимуму Пожаловаться Татьяна, 5 ноября 2021 Клиент Жанна, и по поводу мидримакса подскажите, он не с 12 лет допустим? Нам прописывали его, но в районной поликлинике врач говорила, что она прописывает его с 12, как по инструкции, а до этого ирифрин. Но нам ирифрин щипал очень (и я так понимаю он наименее эффективен), как раз его на мидримакс потом сменили Пожаловаться Жанна Автушко, 6 ноября 2021 Офтальмолог, Окулист Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Здравствуйте! Миопия прогрессировала. Само по себе ношение очков не стабилизирует близорукость. Обратите внимание на зрительный режим. Глаза отдыхают только если смотрят вдаль. Чем, кроме школы, ваш ребёнок занимается? Пожаловаться Татьяна, 5 ноября 2021 Клиент Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Из моей практики какие бы очки не носили, как бы не лечились, были дети, которым трижды делали склеропластику, нет эффекта, если не ограничить зрительный режим. С такими проблемами ходят отличники, шалопайчиков с такими проблемами нет. В прогрессивные очки я не верю. Хороши курсы аппаратного лечения. Но тоже только при ограничении зрительной нагрузки. В офтальмологии уже лет 15 говорят только о полной коррекции ( комфортной) ребёнку. Каждый день гулять, питание богатое кальцием( творог, сыр). Отлично игры в мяч, бадминтон ( глаз ловит близко-далеко). Конечно играет роль наследственность. Но вы должны понять, что не сама близорукость наследуется, а слабость соединительной ткани. При близорукости растягивается глазное яблоко, слабые оболочки. Чем больше растягивается , тем больше близорукость. Я бы ограничила чтение. В целом ваш ребёнок длительно проводит время за книгами. Можно компенсировать аудиокнигами. Обязательные физические нагрузки. Вы не написали девочка или мальчик. Для мальчиков отлично турники. Для девочек много других занятий. А вообще, близорукость – это побочный эффект нашей информатизации. Посчитайте, сколько всего времени ребёнок использует зрение на близком расстоянии: книги, телефон, компьютер. Это точно будут часы. Не очень люблю наблюдение детей в оптиках. Чаще всего все сводится к дорогостоящим очкам, бесконечной их смене. Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Мидримакс мне тоже больше нравится. Цикломед 1 раз в неделю точно не эффективен. Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Я бы пока не меняла очки, прокапать мидримакс месяц, ограничить зрительное напряжение. Повторный осмотр через месяц и уже после этого будет видно, нужно менять очки или нет. Если есть центр офтальмологический , наблюдаться в нем, пройти курс аппаратного лечения. Проконсультироваться у невролога, иногда его лечение помогает. Бассейн или гимнастика. Помогать в учебе, постараться читать ребёнку вслух. Пожаловаться Татьяна, 5 ноября 2021 Клиент Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Да, прогрессировала где-то на 0,5 Пожаловаться Татьяна, 5 ноября 2021 Клиент Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Вы очень хорошая мама. Люблю таких мам. Всегда соблюдают рекомендации и помогают своим детям. Правильно , что обращаетесь в разные клиники. Я считаю, что здоровье нужно беречь, особенно детям. У вас ещё все впереди. Действительно, самый большой скачок у вас будет в подростковом возрасте. У меня есть случаи, когда оба родителя инвалиды по зрению ( осложнённая высокая близорукость с отслойкой сетчатки), а ребёнок всего с -1,5 в 18 лет. Родители имеют большую роль. Только жестко не запрещайте, надо компенсировать нагрузку зрительную тем, что вашему ребёнку интересно. Успехов! Пожаловаться Татьяна, 5 ноября 2021 Клиент Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Попробуйте дартс, баскетбольную корзину маленькую. Можете семейные соревнования устроить. Шахматы и шашки тоже не требуют вглядываться в мелочи. На худой конец карты и домино))) шведскую стенку поставить. Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист По поводу длительной атропинизации. Буквально 3 месяца назад профессор детский офтальмолог из Москвы ( забыла фамилию) проводила семинар. Я специально задала вопрос об этом. Она была против: это яд, хоть и мелкими дозами, после длительной атропинизации возникает синдром отмены, когда убирают препарат, и близорукость стремительно растёт, и самое главное , что дети редко, но поступают в стационары после таких атоопинизаций. Знакомый педиатр тоже сказала, что не решилась бы капать атропин своему ребёнку длительно. В общий кровоток глазные капли попадают. Поэтому и имеются противопоказания в инструкциях для капель, а в этом случае длительно атропин. Цель не оправдывает средства + 1 Пожаловаться Вера Кулиш, 5 ноября 2021 Офтальмолог, Окулист Пожаловаться Татьяна, 5 ноября 2021 Клиент Пожаловаться Татьяна Сивирина, 5 ноября 2021 Офтальмолог, Окулист Самое интересное, что зарубежом склеропластику не делают. Похожие вопросы по теме Болит глаза у ребенка 1 ответ 9 ноября 2016 Давид, Челябинск Вопрос закрыт Инвалидность 11 ответов 18 декабря 2016 Anna Вопрос закрыт Детский вопрос о зрении, задает ребенок. 2 ответа 12 января 2017 Ульяна, Глазов Вопрос закрыт Чазн од правого глаза 1 ответ 13 января 2017 Алексей Вопрос закрыт Астегматизм 1 ответ 14 января 2017 Наташа, Санкт-Петербург Вопрос закрыт Острота зрения у ребенка 1 ответ 16 января 2017 Наталья, Омск Вопрос закрыт Вопрос окулисту 1 ответ 22 января 2017 Анонимный пользователь Вопрос закрыт Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Синдром «красного глаза» – обобщающее понятие, включающее в себя различные нозологические формы, типичным признаком которых является активная гиперемия конъюнктивы глазного яблока, то есть расширение артериол конъюнктивы, а иногда и более глубоких сосудов. Гиперемия (покраснение) глаза у пользователей МКЛ может быть вызвана рядом причин, не связанных с использование линз, а также факторами, возникшими в результате неправильного подбора или ухода за линзами. В этой связи особенно важно, чтобы первичный подбор или замену МКЛ одного типа на другой осуществлял квалифицированный врач-контактолог.
Пользователи линз также нуждаются в регулярном наблюдении офтальмолога с целью предотвращения возможных осложнений.
Основные причины синдрома « красного глаза» у пользователей МКЛ
- синдром «сухого глаза» (ССГ)
- механические причины (эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит)
- токсико- аллергические реакции (гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит)
- гипоксические осложнения(гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу)
- инфекции (конъюнктивиты, кератиты)
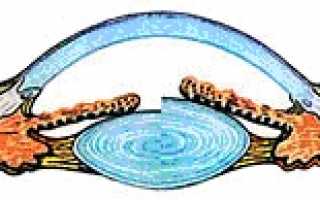
Синдром «сухого глаза»
– состояние, связанное с нарушением со стороны слезной пленки в виду недостаточной выработки слезы или избыточным ее испарением с поверхности глаза, что приводит к появлению дискомфорта со стороны глаз. Практически каждый человек в современном мире испытывал на себе симптомы, связанные с нарушением стабильности слезной пленки, в большинстве случаев даже не подозревая об истинных причинах дискомфорта в глазах. В одних случаях это состояние проявляется незначительными и нечастыми жалобами, в других – это тяжелый, изнуряющий и угрожающий здоровью глаза и зрению процесс. ССГ имеет 3 степени тяжести и вызывается разными причинами. Тяжелые стадии синдрома развиваются при аутоиммунных, гормональных или неврологических заболеваниях, а также как результат травм, хирургических вмешательств или воспалительных заболеваний. Такие случаи требуют совместного лечения со специалистами смежных специальностей.
Однако гораздо чаще ССГ протекает в легкой форме, но может приносить значительный дискомфорт. Существует категория пациентов, у которых стабильность слезной пленки и секреция слезы в нормальных условиях не нарушены. Однако влияние факторов внешней среды (сухой климат, дым, пыль, кондиционированный воздух, загрязненная выхлопными газами атмосфера), а также определенные виды деятельности (чтение, длительная работа с компьютером, неправильная организация рабочего пространства и несоблюдение адекватного режима зрительных нагрузок) ведет к редкому морганию и избыточному испарению слезы. В результате возникают симптомы «сухого глаза» : усталость, дискомфорт, жжение, ощущение инородного тела, засоренности, песка, покраснение глаз. Ношение МКЛ приводит к манифестации ССГ у лиц, имеющих предрасположенность к этому состоянию или испытывающих на себе негативное влияние окружающей среды. Как ни парадоксально, первым симптомом «сухого» глаза часто бывает слезотечение, что может вводить пациента в заблуждение.
Для диагностики ССГ используются объективные тесты: проба Норна, тест Ширмера, измерение высоты слезных менисков и другие.
Важно понимать, что излечить полностью ССГ невозможно. При коррекции этого состояния важно не только использование глазных капель, но и исключение негативного воздействия внешних факторов, правильная организация рабочего места, соблюдение режима зрительных нагрузок.
Механические причины «красного глаза» у пользователей МКЛ
К ним относят эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит. Эрозии – поверхностные дефекты эпителия роговицы, и прокрашивания – менее выраженные дефекты эпителия, обнаруживаемые при окраске специальным красителем, возникают в результате ношения поврежденной линзы (заводской брак или неаккуратное использование), неправильной посадки линзы, длительного ношения высокогидрофильных линз, значительного загрязнения поверхности линз. Может протекать бессимптомно или вызывать покраснение глаз и дискомфорт.
Гигантский папиллярный конъюнктивит имеет двойственный механизм развития: это механическое раздражение слизистой загрязненной поверхностью линзы и аллергическая реакция на белковые отложения на ней. Способен вызывать резкий дискомфорт с покраснением глаз вплоть до непереносимости МКЛ.
Эти состояния требуют отмены ношения линз и проведения медикаментозного лечения, а также последующего изменения типа и режима ношения МКЛ. Мерами профилактики являются строгое соблюдение рекомендаций по ношению и уходу за МКЛ, а также обязательный подбор линз врачом- специалистом.
Токсико- аллергические реакции
включают в себя гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит. Причины и профилактика возникновения гигантского папиллярно конъюнктивита описаны выше. Поверхностный точечный кератит чаще возникает как аллергия на компоненты раствора по уходу за МКЛ и сопровождается покраснением глаза и слезотечением. Возникает непереносимость МКЛ из-за сильного жжения и зуда. В возникновении стерильных инфильтратов играют роль токсические и гипоксические факторы. Их возникновению сопутствуют покраснение глаза и ощущение инородного тела. Для лечения этих состояний назначаются глазные капли. Также очень важно прекратить ношение МКЛ на весь период лечения до полного выздоровления. В дальнейшем возможно использование линз более короткого срока замены или однодневных, не требующих использования растворов.
Гипоксические причины:
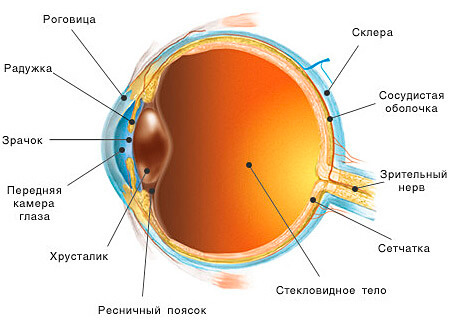
гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу. Гипоксия – (др.-греч. ?π? — под, внизу + греч. οξογ?νο — кислород; кислородное голодание) — пониженное содержание кислорода в организме или отдельных органах и тканях, в данном случае – в роговице. Роговица – передняя прозрачная оболочка глазного яблока, одна из основных преломляющих сред оптической системы глаза. Поскольку МКЛ полностью покрывают поверхность роговицы, очевидно, они в той или иной мере оказывают влияние на обменные процессы в ней. Важно понимать, что роговица не имеет сосудов и кислород получает, в основном, из атмосферы посредством слезной пленки. Во время сна кислород поступает из влаги передней камеры и лимбальной сосудистой сети.
Острый «гипоксический» стресс у пользователей МКЛ может возникнуть после сна в линзах, перенашивании линз свыше рекомендуемого срока, при неправильной посадке, при непрерывном или пролонгированном ношении. Может сопровождаться субэпителиальными инфильтратами у лимба (в месте, где находится лимбальная сосудистая сеть), в этом случае может проявляться «роговичный синдром» – слезотечение, светобоязнь, ощущение инородного тела.
Врастание сосудов в роговицу происходит в случае хронической гипоксии как защитный механизм с целью повысить доставку кислорода к «голодающим» тканям. Новообразованные сосуды являются неполноценными по структуре и в случаях выраженной неоваскуляризации создают неэстетическую картину постоянных раздраженных красных глаз,заставляя пациента отказываться от контактной коррекции полностью.
Контактные линзы изготавливаются из материалов с различной способностью пропускать кислород, и соответственно, воздействие факторов гипоксии на роговицу будет различным. Важно строго соблюдать режим ношения, рекомендованный для каждого типа линз и для каждого пациента индивидуально, чтобы избежать гипоксических осложнений.
Инфекционные причины.
Заболевания глазной поверхности(конъюнктивиты, кератиты) возникают при простудных заболеваниях, нарушении целостности (травмы, эрозии роговицы), несоблюдении гигиенических условий при обращении с контактными линзами. Сопровождаются покраснением глаза, выделениями из глаз и развитием роговичного синдрома. При длительном течении конъюнктивита в отсутствии надлежащего лечения ,особенно в условиях постоянного ношения контактных линз, возникает высокий риск развития кератита – самого грозного из возможных осложнений от использования МКЛ, которое способно привести к потере зрения. Причем у людей, предпочитающих непрерывный режим ношения линз, риск появления кератита в 4-5 раз выше, чем при дневном ношении.
Пользователи контактных линз находятся в группе риска по развитию особого вида инфекции – акантамебного кератита. Акантамеба – это одноклеточный простейший организм, обитающий в загрязненной воде и влажной почве. Может встречаться в колодезной и водопроводной воде, джакузи. Ношение контактных линз создает благоприятные условия для его жизнедеятельности. Поэтому в 96% случаев акантамебный кератит встречается у пользователей контактных линз. К факторам риска относится:
- использование водопроводной или колодезной воды для очистки контактных линз,
- хранение линз в растворах, приготовленных в домашних условиях,
- использование загрязненного контейнера для хранения контактных линз,
- купание, мытье под душем и посещение джакузи в контактных линзах.
Заболевание начинается с сильной боли в глазу, красноты и светобоязни, затем происходит затуманивание и снижение остроты зрения. Требует незамедлительного лечения.При отсутствии своевременного лечения это заболевание может привести к потере зрения и необходимости пересадки роговицы.
Однако такую серьезную инфекцию можно предотвратить простым соблюдением правил гигиены и режима ношения контактных линз:
- строгое следование рекомендациям врача по уходу и чистке МКЛ
- никогда не применяйте водопроводную воду для ухода за линзами и контейнером. Всегда снимайте линзы ,когда принимаете ванну, душ или при посещении сауны, бани, бассейна. Если есть необходимость плавания в МКЛ, нужно использовать защитные водонепроницаемые очки, а после выхода снять контактные линзы, не донашивая до вечера
- всегда мыть руки и вытирать насухо перед снятием и надеванием линз
- если Вы используете линзы плановой замены, не забывайте ежедневно после снятия проводить механическую очистку или длительно споласкивать их под струей раствора
- регулярно промывайте и меняйте контейнеры для МКЛ
Поэтому мерами профилактики кератитов у пользователей контактных линз является строгое соблюдение гигиены, использование рекомендованного типа линз и режима ношения.
Таким образом, синдром «красного глаза» может быть вызван различными причинами и в зависимости от этого требует различных подходов в лечении
Важно запомнить – при появлении симптомов «красного глаза» нельзя заниматься самолечением, необходимо прекратить ношение контактных линз и немедленно обратиться к офтальмологу.