21.07.2020

Чтобы понимать функциональное состояние органа зрения новорожденного ребенка, рассмотрим немного внутриутробное развитие малыша.
Зачаток органа зрения закладывается на 22 дне эмбриогенеза в виде глазных бороздок в переднем мозге, далее из них формируется глазной пузырек (в этот момент идет закладка будущего хрусталика) и затем на 5 неделе беременности – образуется глазной бокал (в этот момент формируется закладка роговицы, сосудистой сети будущего глазного яблока и сетчатки). В конце 2 месяца беременности формируется слезная железа и идет закладка глазодвигательных мышц и век, а также конъюнктивы, в дальнейшем идет дифференциация заложенных клеток.
Полное анатомическое формирование органа зрения, в том числе зрительных трактов и коры головного мозга, отвечающего за зрение, формируется к 8 месяцу беременности, но ребенок рождается с функционально недоразвитой зрительной системой. Окончательное развитие сетчатки, как 1 нейрон (начало зрительного пути) происходит только под воздействием света после рождения (внутриутробно света нет!).
Учитывая все выше сказанное, видно, как важен период первого триместра беременности для закладки здорового глаза ребенка, и если в этот период мама, например, болеет, курит, принимает алкоголь или сильные медикаменты и тп, то может произойти сбой в системе эмбриогенеза, который в свою очередь приведет к возможным внутриутробным порокам развития.
Но вот малыш родился…
Его глаза при рождении различают только свет, к концу 1 месяца жизни идет формирование фиксации взора. Ребенок начинает фиксировать игрушку, следить за предметами.
В норме при рождении ребенок имеет дальнозоркость в 3.0-3.5 диоптрии (это заложено природой на вырост, при росте ребенка плюсовая рефракция уменьшается и к 7 годам ребенок выходит на остроту зрения 100%).
При изначальном уменьшении дальнозоркости при рождении мы говорим о так называемом «малом запасе» рефракции (ранние завершение рефрактогенеза) и это состояние является группой риска по возможному возникновению близорукости в дальнейшем
Глазик ребенка при рождении круглый, а не вытянутый, как у взрослого человека. Хрусталик также приближен к круглой форме. На заметку: хрусталик растет всю жизнь!
Как раньше говорилось, сетчатка и зрительный нерв начинают формироваться активно именно под воздействием света, и окончательный вид приобретают к 7-8 месяцам жизни ребенка, до этого зрительный нерв при осмотре глазного дна выглядит серым, иногда темного, почти черного цвета, и это норма для детей первых месяцев жизни.
К 7-8 месяцам диск зрительного нерва становится бледно-розовым, все световые рефлексы с сетчатки также к этому времени должны сформироваться.
В первые месяцы жизни ребенок скашивает глаза к носу, это обычно пугает родителей. Не надо бояться! Это физиологическое косоглазие за счет низкой остроты зрения новорожденного ребенка.
Также малыш не видит двумя глазами, как взрослые, он видит каждым глазом по отдельности и не умеет еще сливать образы с каждого глаза в единую картинку, это косоглазие должно полностью исчезнуть к первому году жизни. Иногда может кратковременно с периодичностью возникать до 1,2 – 1,3 месяцев жизни.
К году ребенок видит 10-20% от того, что видит взрослый (по таблице проверки остроты зрения – это первый, второй ряд оптотипов)
Родителям надо обращать внимание на косоглазие, если оно постоянное, угол косоглазия очень большой и не меняется, если косит один глаз, если косоглазие расходящиеся (косит к виску, а не к носу), если нет синхронности движения глаз, если косоглазие не уменьшается после 7-8 месяцев жизни ребенка.
На что еще нужно обращать внимание родителям и почему следует обратиться к офтальмологу?
1 – Сразу же при рождении зрачки должны реагировать на свет, если зрачки не расширяются в темноте и не сужаются на свету – обязательно обратитесь к офтальмологу!
2 – Если при фотографировании вы видите разный цвет зрачков – это прямой повод прийти к офтальмологу, не откладывая посещение.
Разность цвета зрачков может быть вызвана помутнением хрусталика, внутриглазной опухолью (лейкория или кошачий зрачок, когда виден желтоватый оттенок зрачка при ретинобластоме – злокачественной опухоли сетчатки!)
3 – Если родителей смущает размер и вид зрачков. В норме зрачок черный, круглый, активно сужается или расширяется при разной освещенности. На фотографиях рефлекс должен быть розовый или красный, не сильно отличающийся между глазами по интенсивности.
4 – Если к 1-1,5 месяцам жизни ребенок не следит за игрушкой, наблюдается разный размер глазной щели.
5 – Ребенок недоношенный, маловесный, длительно находился под кислородом или ему оказывались реанимационные мероприятия. Такие детки осматриваются первоначально в роддоме и если вопрос стоит о ретинопатии недоношенных, то осмотр идет каждую неделю до завершения васкулогенеза сетчатки. При раннем родоразрешении в сетчатке, которая еще не готова к воздействию света, могут патологически разрастаться сосуды, которые приводят к кровоизлияниям, отслойке сетчатки и как следствие – к возможной потере зрения.
6 – Первый плановый осмотр офтальмолога необходимо пройти на 1-3 месяце жизни, далее после 7 месяцев и в 1 год. В дальнейшем осмотры назначаются по ситуации, но не реже 1 раза в 6-12 месяцев.
7 – Отягощенный наследственный анамнез, если родители или ближайшие родственники имею заболевания глаз. Дети таких родителей осматриваются каждые 6 месяцев после 1 года.
И в заключении, сетчатка у детей “улыбается”! (так говорил мой учитель…) Так пусть эта “улыбка” будет всегда!
Здоровья малышам и их родителям!

Об авторе
10:31 09.08.2015 © Fotolia / coulanges Читать ria.ru в Зоологи выяснили, что форма зрачка животного безошибочно выдает его экологическую специализацию – вертикальными зрачками обладают хищники, в том числе и домашние кошки, ведущие охоту из засады, горизонтальными – травоядные животные, а круглыми – собиратели и охотники-“спринтеры”.
МОСКВА, 9 июл – РИА Новости. Зоологи выяснили, что форма зрачка животного безошибочно выдает его экологическую специализацию – вертикальными зрачками обладают хищники, в том числе и домашние кошки, ведущие охоту из засады, горизонтальными – травоядные животные, а круглыми – собиратели и охотники-“спринтеры”, говорится в статье, опубликованной в журнале Science Advances.
“Некоторым видам животных, которые активны днем и ночью, такие как домашние кошки, щелевидные вертикальные зрачки позволяют одновременно видеть окружающую среду ночью и не слепнуть на полуденном солнце. Эта гипотеза, однако, не объясняет того, почему эти щели вертикальные или горизонтальные. Почему они не диагональные? Мы впервые попытались объяснить это”, — заявил Мартин Бэнкс (Martin Banks) из университета Калифорнии в Беркли (США).
Бэнкс и его коллеги раскрыли связь между формой зрачков и экологической нишей, которую занимает то или иное животное, проследив за тем, как меняется поле зрения и прочие черты зрения у виртуальных версий десятков сухопутных млекопитающих. Как показал этот анализ, все этих животные приобрели характерную для них форму зрачка в ходе приспособления их зрения к жизни в той экологической нише и среде, которую они занимают.
К примеру, все парнокопытные и непарнокопытные травоядные обладают горизонтальными зрачками по той причине, что подобное устройство глаз помогает им поддерживать почти полный панорамный обзор местности перед и за ними. Это необходимо для того, чтобы не только замечать хищников за спиной, но и видеть возможные пути спасения от него.
Что интересно, все травоядные животные стараются поддерживать зрачок в параллельном положении к поверхности земли даже тогда, когда они склоняют голову для щипания травы или веток растений. В таких случаях, как показали наблюдения Бэнкса за антилопами и козлами в местном зоопарке, животное просто поворачивает глаза на тот угол, на который наклонена его голова. Такие животные могут вращать глаза в любую сторону на целых 50 градусов, что в 10 раз больше, чем это может делать человек.
Кошки и другие засадные хищники, по расчетам Бэнкса и его коллег, обзавелись вертикальными зрачками не ради “круглосуточного” зрения, а для того, чтобы максимально точно оценивать расстояние до жертвы и рассчитывать силу прыжка.
“Удивительным было то, что не все засадные хищники обладают такими зрачками. Их обладатели обычно обладают малым ростом – не выше 42 сантиметров от земли до плеча – и ведут охоту с поверхности земли. Это справедливо для диких предков кошек, но не львов, тигров и других крупных кошачьих. Их зрачки круглые, как у людей или собак”, — объясняет ученый.
Эта биологическая загадка объясняется тем, что точность определения расстояния до жертвы падает с повышением роста хищника из-за того, что падает разница в резкости между тем, на что смотрит кошка, и остальным миром. Данный феномен может, в частности, объяснять то, почему глаза у манулов, чей рост чуть выше нормальных кошек, обладают круглым, а не щелевидным зрачком.
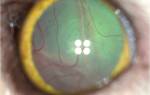
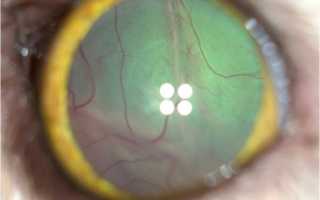
Глаз — сенсорный орган, основной задачей которого является обеспечение функции зрения. Зрачок — круглое отверстие в центре радужки, пропускающее световые лучи внутрь глазного яблока на сетчатку. В норме у здорового человека зрачки обоих глаз одинаковы по размеру. Всем известно, что при ярком освещении зрачки становятся меньше (сужаются), а в темноте — увеличиваются (расширяются). Как правило, сужение и расширение зрачков происходит синхронно, и даже при воздействии яркого света на один глаз, зрачок второго глаза также сужается. Но существует множество причин, по которым симметрия зрачков утрачивается, и они становятся разными по размеру. MedAboutMe разбирался, почему возникает асимметрия зрачков и всегда ли данный процесс является следствием каких-либо патологий.
Анизокория – это состояние, при котором зрачки правого и левого глаза отличаются по размерам или диаметру. Зрачок – это круглая черная область в центре радужной оболочки. В зависимости от освещения может имеет размеры от 1 мм до 6 мм в диаметре.
При наличии общей или глазной патологии, анизокория всегда сочетается со следующими проявлениями:
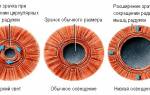
Причины анизокории
Различают два вида анизокории :
Когда следует срочно обратиться к врачу?
Анизокория может быть признаком очень серьезных заболеваний, которые требуют неотложной медицинской помощи.
Поэтому обратитесь к врачу в случае наличия следующих симптомов:
В случае если Вы получили травму головы и зрачки глаз стали разного размера обязательно обратитесь к врачу.
Как лечить анизокорию
Физиологическая анизокория не влияет на зрение и на здоровье глаз .Поэтому не нуждается в лечении.
При патологической анизокории сначала выявляют причину появления разных зрачков. Потом проводят лечение.
Например, при инфекции головного мозга лечение проводят в специализированной больнице. Прописывают курс антибиотиков и противовирусных препаратов.
Опухоли головы и аневризмы сосудов головы требуют хирургического лечения.
При глаукоме проводят лечение направленное на нормализацию глазного давления и профилактику развития приступов глаукомы.
При воспалительных заболеваниях глаза проводят курс лечения антибиотиками.
При опухолях глаза показано хирургическое лечение.
Что категорически не следует делать при анизокории
При появлении симптома разных зрачков не следует:
– самостоятельно закапывать капли, которые могут повлиять на размер зрачков
Что случиться если не лечить симптом анизокории
В случае физиологической анизокории, лечение симптома не требуется.
Наличие патологической анизокории указывает на серьезные заболевания глаз или головы. Поэтому если не выявить причину и начать лечение вовремя, возможно появление серьезных осложнений и развитие состояний угрожающих жизни пациента.
Профилактика анизокории
Специфических мер профилактики анизокории не существует. Однако Вы можете снизить риск развития этого состояния используя средства защиты при занятиях контактными видами спорта.
Приходите на диагностику по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон: +7 (775) 007 01 00; +7 (727) 279 54 36
Автор: Васильева Екатерина Валерьевна, ветеринарный врач-офтальмолог Ветеринарной клиники неврологии, травматологии и интенсивной терапии, г. Санкт-Петербург, 2017 год. Анизокория – разный размер зрачков, нередко встречается у кошек и собак. Первоочередная задача врача – определить, какой значок ненормальный: суженный или расширенный. Для этого наблюдают за зрачками при выключенном свете (патологически суженный зрачок не будет расширяться, а так и останется узким). Далее проверяют зрачковый рефлекс (патологически расширенный зрачок не будет реагировать на свет). Таким образом определяют, с чем пришлось иметь дело: односторонним миозом или мидриазом. Миоз – сужение зрачка, может наблюдаться при таких состояниях, как увеит, поверхностный дефект роговицы, синдром Хорнера. Увеит – воспаление сосудистой оболочки глаза, дополнительно сопровождающееся такими симптомами, как помутнение внутриглазной жидкости, преципитаты на эндотелии роговицы, снижение внутриглазного давления и гиперемия конъюнктивы (рис. 1). Эти симптомы помогают дифференцировать увеит от других заболеваний. Для лечения увеита используют местную и системную противовоспалительную терапию. Миоз при поверхностном повреждении роговицы возникает рефлекторно за счет раздражения тройничного нерва. Поверхностное повреждение также легко дифференцировать с помощью флюоресцеинового теста и щелевой лампы (рис. 2), некоторые инородные тела можно заметить даже при использовании ручки-фонарика. Для лечения таких пациентов потребуется найти и устранить провоцирующий фактор (инородное тело, патология роста ресниц) и далее использовать местный антибиотик. Миоз при синдроме Хорнера обусловлен нарушением симпатической иннервации радужки и сочетается с птозом век, протрузией третьего века и энофтальмом (рис. 3). Зрительная функция при этом синдроме не страдает. Рис. 1. Миоз при увеите.
Рис. 2. Миоз при эрозии роговицы.
Рис. 3. Миоз, птоз и протрузия третьего века при синдроме Хорнера.
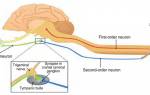
Анатомия (симпатическая иннервация)
Симпатическая иннервация глаза берет начало в гипоталамусе, где находятся нейроны первого порядка, их аксоны идут в составе спинного мозга к преганглионарным нейронам, расположенным в первых трех сегментах грудного отдела спинного мозга. Аксоны этих преганглионарных клеток выходят из спинного мозга и оканчиваются в краниальном шейном ганглии. Здесь происходит синапс, из ганглия выходят постганглионарные волокна, проходят между барабанным пузырем и каменистой костью в полость среднего уха, идут к глазу, где иннервируют мышцу-дилататор зрачка (рис. 4). Повреждение любого участка данного пути может вызывать синдром Хорнера, в зависимости от места повреждения различают синдром первого порядка (гипоталамус – спинной мозг), второго порядка или преганглионарный (спинной мозг – шейный ганглий) и третьего порядка или постганглионарный (шейный ганглий – глаз).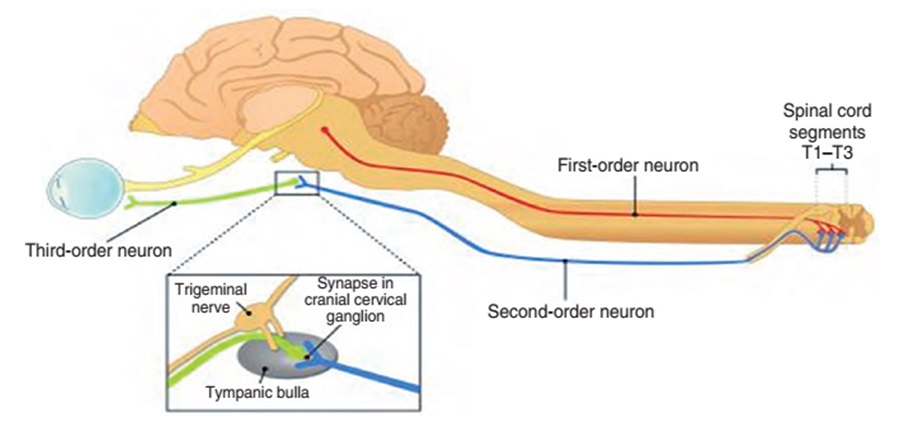
Синдром Хорнера
Причинами являются воспаление, новообразование или травма на любом участке симпатического пути. Часто встречающаяся причина – отит среднего уха, реже – воспаления или травмы головного и спинного мозга. Наиболее частый вариант – идиопатический синдром Хорнера, который встречается в основном у золотистых ретриверов, является в большинстве случаев постганглионарным и самопроизвольно проходит через 6–8 недель.
Лечение при синдроме Хорнера
Если у пациента диагностирован синдром Хорнера, то после локализации повреждения можно провести МРТ-диагностику выбранной области для определения причины и прогнозов, а также выбора специального лечения (лечение отита, удаление новообразования). Специфического лечения синдрома Хорнера нет, можно лишь маскировать его признаки при помощи фенилэфрина в случае необходимости. Данное состояние не болезненно и не вредит глазному яблоку или зрению, поэтому пациенту обеспечивают гигиену глаз и наблюдение. Мидриаз – расширенный зрачок, может наблюдаться при таких патологиях, как глаукома, отслойка сетчатки, неврит зрительного нерва, атрофия радужной оболочки, а также при нарушении парасимпатической иннервации радужной оболочки. Мидриаз при глаукоме возникает из-за нарушения иннервации, васкуляризации, а в последующем и истончения радужки и сопровождается типичными признаками глаукомы: повышенное внутриглазное давление, отек роговицы, полосы Гааба, снижение зрения вплоть до полной потери (рис. 5). Эти признаки и тонометрия используются для диагностики глаукомы. Лечение глаукомы может складываться из местных и системных гипотензивных препаратов, хирургических методов. В случае отслойки сетчатки может наблюдаться мидриаз, а зрачковый рефлекс может быть снижен или отсутствовать (рис. 6). В этом случае при офтальмоскопии можно увидеть характерную для отслойки картину. Если офтальмоскопия по каким-то причинам невозможна (помутнение роговицы или хрусталика), то в этом случае с помощью УЗИ можно установить диагноз «отслойка сетчатки» по характерной картине. Если причиной отслойки является артериальная гипертензия, то системная гипотензивная терапия может в некоторых случаях приводить к возвращению сетчатки в нормальное положение и помочь восстановить зрение. Рис. 5. Мидриаз при глаукоме, полосы Гааба.
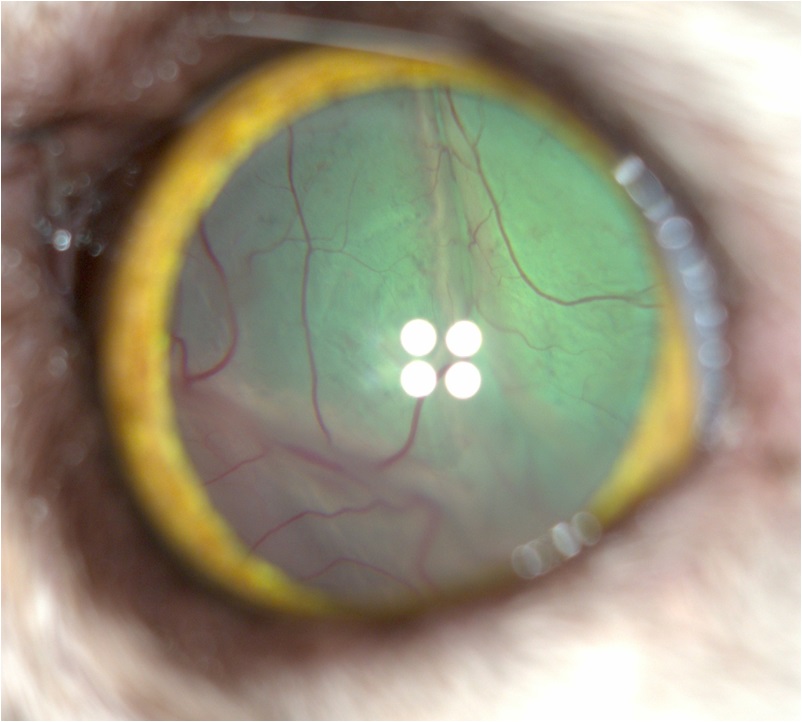
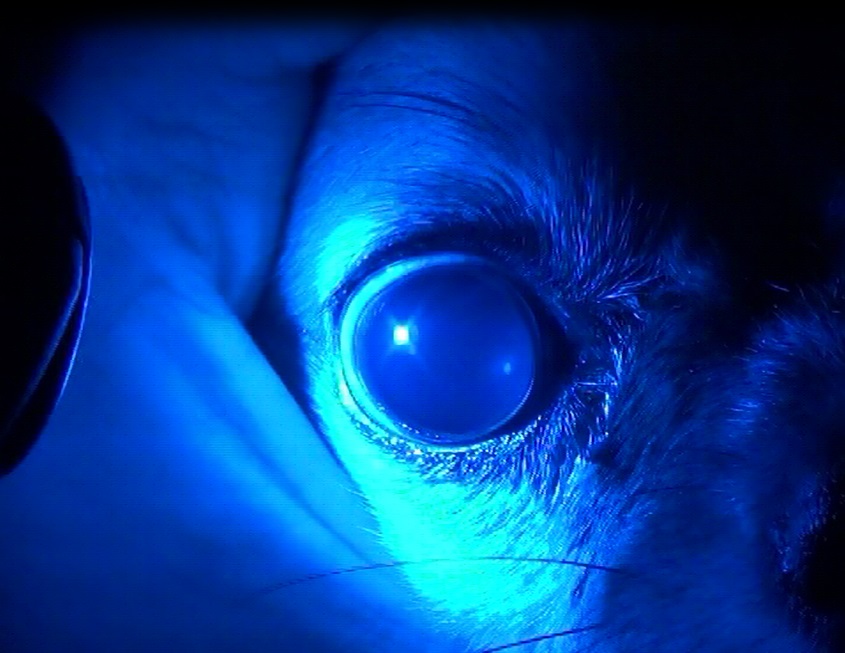
Рис. 8. Мидриаз при атрофии радужной оболочки.
Мидриаз при поражении парасимпатической иннервации радужки
Анатомия (парасимпатическая иннервация) В среднем мозге есть ядра Эдингера-Вестфаля, из них выходят парасимпатические аксоны и в составе глазодвигательного нерва (CN III) идут в орбиту. В орбите есть цилиарный ганглий, где происходит синапс, постганглионарные волокна в составе коротких цилиарных нервов входят в глазное яблоко и иннервируют мышцу-сфинктер радужки. У собак короткие цилиарные нервы распределены равномерно по радужной оболочке (5–8 штук), поэтому при нарушении парасимпатической иннервации у собак зрачок расширен, у кошек 2 цилиарных нерва – малярный (malar) и назальный, при изолированном их поражении наблюдается D-образный или обратно-D-образный зрачок. При нарушении парасимпатической иннервации зрение не изменяется (рис. 9).Рис. 9. Мидриаз при нарушении парасимпатической иннервации радужки.Локализация нарушения парасимпатической иннервации: фармакологические тесты Одна капля 0,5%-го раствора физостигмина вызывает быстрое сужение зрачка при преганглионарном повреждении (вызвать миоз физостигмином можно в том случае, если постганглионарный нейрон будет нормальным). В здоровом глазу миоз возникнет через 40–60 минут. Две капли 2%-го раствора пилокарпина вызывают быстрое и полное сужение зрачка при постганглионарном повреждении. Если сужение не наступает при использовании препаратов, то рассматривают другие причины мидриаза.
Причины нарушения парасимпатической иннервации
Причинами нарушения парасимпатической иннервации являются воспаление, новообразование или травма в любой части парасимпатического пути, например повреждение группы нервов при синдроме кавернозного синуса (мидриаз, птоз, невозможность ретракции глаза, снижение чувствительности роговицы), изолированном поражении парасимпатических волокон глазодвигательного нерва (внутренняя офтальмоплегия), полном поражении глазодвигательного нерва, включая моторные части (наружная офтальмоплегия). У кошек причиной D-образного зрачка считают поражение цилиарного ганглия при лейкозе (FeLV).
Лечение при нарушении парасимпатической иннервации
После локализации повреждения можно провести МРТ-диагностику выбранной области для определения причины и прогнозов, а также выбора специального лечения (например, удаление новообразования). Анизокория может встречаться при многих заболеваниях, часть из которых офтальмологические, часть – неврологические. Требуется тщательное обследование, чтобы точно определить причину анизокории и назначить лечение.
- Maggs D. J., Miller P. E., Ofri R. Slatter’s fundamentals of veterinary ophthalmology 5ed. Elsevier. St. Louis. 2013, 506 p.
- Gelatt K. N. Veterinary Ophthalmology 5ed. Wiley-Blackwell. Ames. 2013, 2170 p.
- Jaggy A., Couteur R. Small animal neurology. Schluetersche. 2010, 528 p.
- Lorenz M. D., Coates J., Kent M. Handbook of veterinary neurology 5 ed. Elsevier. St. Louis. 2010, 560 p.
- Grozdanic S. D., Kecova H., Lazic T. Rapid diagnosis of retina and optic nerve abnormalities in canine patients with and without cataracts using chromatic pupil light reflex testing. Veterinary Ophthalmology. 2012: 1–12.