Содержание
- Что такое лицевой нерв?
- Причины воспаления тройничного нерва на лице
- Симптомы воспаления тройничного нерва
- Диагностика воспаления тройничного нерва
- Лечение при воспалении лицевого нерва
- Профилактика заболевания
- Симптомы омикрона
- Не в легких, а в бронхах
- Как долго длится инкубационный период омикрона?
- Когда нужно пройти тестирование на Covid?
- Насколько следует беспокоиться об омикроне?
- Содержание статьи:
- Причины заболевания
- Симптомы неврита зрительного нерва
- Классификация и стадии развития болезни
- Осложнения неврита зрительного нерва
- Диагностика заболевания
- Лечение неврита зрительного нерва
- Профилактика заболевания
- Проявления эстезионейробластомы
- Диагностика эстезионейробластомы
- Лечение эстезионейробластомы
- Другие хирургические разделы
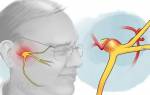
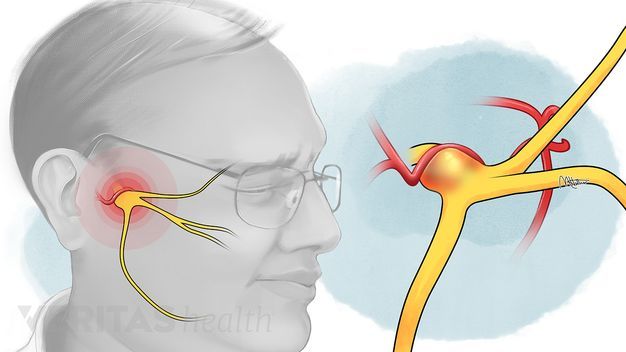
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
- Травмы височно-нижнечелюстного сустава
- Опухоли (доброкачественные и злокачественные) головного мозга и области лица
- Аномалии развития черепа
- Травмы черепа – родовая, перелом, основания, повреждение лица или челюсти
- Полиомиелит
- Туберкулез легких
- Отит
- Синусит
- Хронический кариес
- Воспаление после удаления или лечения зубов
- Гипертония
- ВИЧ и СПИД
- Отравление
- Воспаление среднего уха
- Сильное переохлаждение головы
- Изменение гормонального фона у женщин
- Воспаление десны
- Синдром Рамзи Ханта
- Инсульт
- Паралич Белла
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
К главным симптомам невралгии лицевого нерва специалисты относят кратковременную, но острую и интенсивную боль в разных отделах головы. Стреляющие приступы распространяются по всей поверхности лица – губам, глазам, носу, верхней и нижней челюсти, деснам и языку.
Также пациенты сообщают о следующих симптомах:
- Привкус металла в ротовой полости
- Мышечная слабость
- За 2-3 дня до поражения мимики возникает боль за внешним ухом, распространяющиеся на лицо, затылочную часть и глаза
- Асимметрия лица
- Невозможность закрыть глаз с больной стороны
- Опущенный уголок рта
- Сухость во рту
- Неразборчивая речь
- Сходящее косоглазие
- Неконтролируемое слезоотделение
- Нарушение работы вкусовых рецепторов
- Усиленное слюнотечение
- Спазмы лицевых мышц
- Повышенная или пониженная чувствительность лица
- Повышение температуры
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.

Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
- Ультразвук
- Лазерное облучение крови
- Электрофорез лекарств
- Микроволновая терапия
- Воздействие электричеством ультравысокой частоты
- Озокеритолечение
- Миоэлектростимуляция
- Дарсонвализация
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
- Маски из глины или парафина
- Иглоукалывание
- Рефлексотерапия
- Уколы для устранения мышечных нарушений
- Лечебные ванные
- Тейпирование – натяжение лица при помощи лейкопластырей
- Иммуносорбация – очистка крови от антигенов и антител
- Биоуправление – тренировка мышц лица
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
- Закрыть глаза
- Поднять брови вверх
- Нахмуриться
- Прищуриться
- Улыбнуться с закрытым ртом
- Улыбнуться с открытым ртом
- Надуть щеки
- Втянуть их обратно
- Посвистеть
- Расширить ноздри
- Свернуть губы трубочкой
- Поднять верхнюю губу и вернуться в исходное положение
- Опустить нижнюю губу и вернуться в исходное положение
- Набрать в рот воды
- Прополоскать ротовую полость
- Закрыть рот
- Водить кончиком языка по деснам
- Двигать языком вправо и влево
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
- Избегать сквозняка и переохлаждения
- Держать голову в тепле в холодное время года
- Следить за давлением
- Своевременное лечение инфекционных и бактериальных заболеваний
- Проходить плановый осмотр у онколога
- Избегать травм черепа и головы
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.
В мире распространяется новый штамм коронавируса, который скоро вытеснит дельту. Он получил название – штамм омикрон. Симптомы инфекции, вызванной заражением штаммом омикрон могут отличаться от симптомов предыдущих штаммов. Рассмотрим подробности в этой статье.
Эксперты отмечают, что, люди, подвергшиеся воздействию омикрона, заболевают быстрее и могут иметь симптомы, отличные от симптомов других вариантов.
Симптомы омикрона
Ранние данные свидетельствуют о том, что у большинства людей, по крайней мере, у тех, кто получил последние вакцины против Covid, омикрон вызывает легкое течение заболевания.
По-видимому, омикрон проявляет явные симптомы простуды:
- Кашель
- Усталость или вялость
- Заложенность носа и насморк
По словам экспертов, в отличие от предыдущих вариантов, потеря вкуса и запаха встречается редко. Но специалисты говорят, что эти симптомы основаны на ранних сообщениях о случаях омикрона, а не на научных исследованиях.
Более того, данные могут отражать только определенные слои населения: молодые и в остальном здоровые, а также полностью вакцинированные.
Понятно, что если вы вакцинированы, особенно если прошли ревакцинацию, омикрон, как правило, вызывает более легкие инфекции. Но врачи еще не получили достаточной информации о том, какое течение болезни омикрон вызывает у непривитых людей.
Не в легких, а в бронхах
Появляются доказательства того, что омикрон не проникает глубоко в легкие, как предыдущие варианты.
Исследование, опубликованное в интернете университетом Гонконга и еще не прошедшее экспертную оценку, показало, что, хотя омикрон менее опасен для легких, он может быстрее воспроизводиться выше в дыхательных путях. Этим способом омикрон может проявляться скорее как бронхит, чем пневмония.
Обычно пациенты с острым бронхитом не страдают одышкой. Они имеют тенденцию кашлять и выделять мокроту. Пациенты с пневмонией, как правило, испытывают одышку и чувствуют большую усталость, чем при бронхите.
Тем не менее, люди не могут полагаться на симптомы для самодиагностики болезни. Помимо омикрона, продолжают циркулировать дельта штамм и грипп.
По этим причинам врачи призывают людей, у которых есть какие-либо симптомы простуды или гриппа, пройти тестирование.
Как долго длится инкубационный период омикрона?
Согласно предварительным данным, время инфицирования человека может быть меньше, чем для предыдущих вариантов – от полной недели до трех дней или меньше.
Хотя необходимо гораздо больше исследований, можно предположить, что очень заразный вирус, такой как омикрон, будет иметь более короткий инкубационный период. В конце концов, его цель – как можно быстрее заразить как можно больше людей.
Вот почему распространение происходит намного быстрее. Эксперты добавили, что инкубационный период может быть короче или длиннее в зависимости от ряда переменных, включая возраст, основные проблемы со здоровьем и статус вакцинации.
Когда нужно пройти тестирование на Covid?
Вам лучше подождать как минимум три дня, чтобы увидеть, стали ли вы положительны.
Для миллионов людей, которые собираются вместе с друзьями и семьей на новогодние праздники, было бы разумно пройти экспресс-тест в день собрания.
Но если у вас нет возможности пройти тест, и вы полностью вакцинированы, вы можете чувствовать себя комфортно, собираясь вместе с членами семьи, которые также прошли вакцинацию.
Может ли омикрон привести к длительному постковидному состоянию?
Хотя об омикроне многое остается неизвестным, эксперты говорят, что этот вариант может привести к длительному Covid даже в легкой форме.
Пациенты с долгосрочными симптомами могут испытывать сильную усталость, нерегулярный сердечный ритм и другие проблемы через несколько месяцев после заражения.
Это произошло во время первой волны пандемии и продолжает приводить к длительным проблемам Covid из-за дельта-штамма.
Однако предыдущие исследования показывают, что вакцинация может значительно снизить риск длительного Covid.
Насколько следует беспокоиться об омикроне?
Случаи омикрона удваиваются примерно каждые два дня. Эксперты продолжают призывать людей пройти вакцинацию и сделать ревакцинацию, чтобы снизить риск тяжелого заболевания.
Но сама скорость распространения омикрона может означать, что этот вариант быстро исчезнет. Заболевшие в Южной Африке сейчас, судя по всему, чувствуют себя намного лучше. Поэтому волна должна продлиться не долго.
Берегите себя и близких! Носите маски в общественных местах!
Литература:
- On 26 November 2021, WHO designated the variant B.1.1.529 a variant of concern, named Omicron, on the advice of WHO’s Technical Advisory Group on Virus Evolution (TAG-VE).
- November 24, 2021: A new variant of SARS-CoV-2, B.1.1.529, was reported to the World Health Organization (WHO). This new variant was first detected in specimens collected on November 11, 2021 in Botswana and on November 14, 2021 in South Africa.
- November 26, 2021: WHO named the B.1.1.529 Omicron and classified it as a Variant of Concern (VOC).
- November 30, 2021: The United States designated Omicron as a Variant of Concern.
- December 1, 2021: The first confirmed U.S. case of Omicron was identified.
Содержание статьи:
Неврит зрительного (глазного) нерва, оптический неврит, – первичный воспалительный процесс, причинами которого являются различные факторы. Частота возникновения в расчете на 100 тыс. населения – от 1 до 5 случаев. Среди всех заболеваний глаз поражение зрительного нерва фиксируется в 3,2 % случаев. Патология отличается высокой частотой возникновения необратимых последствий (снижение зрения, слепота) и инвалидизации – по данным разных исследований они наступают в 20-28 % случаев.
Причины заболевания
Чаще всего неврит зрительного нерва развивается при рассеянном склерозе и является его первым проявлением. Основа воспалительного процесса в этом случае – демиелинизация, или разрушение миелиновой оболочки нерва. Поражение зрительного нерва провоцируют и другие аутоиммунные патологии: системная красная волчанка, синдром Шегрена.
К демиелинизации и, как следствие, невриту зрительного нерва также приводят заболевания, связанные с сывороточными иммуноглобулинами G к миелин-олигодендроцитарному гликопротеину (MOG-IgG), в частности, острый рассеянный энцефаломиелит.
Аксоны и нейроны глазного нерва разрушаются не только в результате демиелинизирующих процессов, но и на фоне других болезней. К ним относятся:
- воспаления глазного яблока и/или орбиты;
- воспалительные заболевания головного мозга;
- инфекционные процессы в носоглотке;
- саркоидоз, гранулематоз;
- острое нарушение мозгового кровообращения;
- эндокринные патологии – тиреотоксикоз, сахарный диабет;
- специфические инфекции – туберкулез, сифилис, грипп.
Неврит зрительного нерва может быть следствием травмы глаза, черепно-мозговой травмы, токсического поражения – в большинстве случаев это отравление метиловым спиртом, свинцом, иногда – глистные инвазии. Может провоцироваться осложненной беременностью.
Симптомы неврита зрительного нерва
Симптоматика различается в зависимости от вида заболевания: интрабульбарный (папиллит) или ретробульбарный неврит.
Папиллит (внутриглазной, ретробульбарный неврит)
Характеризуется острым началом с быстрым ухудшением остроты зрения – от 1-2 часов до 1-2 суток. В некоторых случаях возникают умеренная головная боль и боль при движении глаз. При частичном поражении острота зрения может сохраняться, но появляются скотомы – участки частичного или полного выпадения поля зрения, которые могут быть центральными и парацентральными, округлыми или аркоподобными. Возможно сужение границ поля зрения, снижение темновой адаптации и цветового восприятия. Чаще всего симптомы ухудшения зрения исчезают через 7-10 дней, через 2-3 недели (иногда – до 5 недель) зрение восстанавливается. Без лечения либо при тяжелом течении неврита возможна атрофия зрительного нерва с полной потерей зрения.
Ретробульбарный неврит
Протекает в острой или хронической форме. Острая форма чаще характерна для одностороннего поражения, хроническая – для двустороннего.
Общие симптомы:
- болезненность при движении глазными яблоками и надавливании на глаз;
- нарушения цветового зрения – снижение чувствительности глаза к цветам, оттенки быстро тускнеют;
- падение остроты зрения до полной невозможности различать предметы;
- появление скотом.
В зависимости от формы ретробульбарного неврита симптомы могут различаться. Для аксиального неврита характерно сочетание центральной скотомы с частичными выпадениями полей зрения и возникновением в поле зрения периферических дефектов. При периферической форме поле зрения имеет сужается по всему периметру – имеет концентрический характер. Трансверсальная форма отличается значительным снижением зрения, вплоть до слепоты, скотомами, сливающимися с периферическими выпадениями полей зрения.
Классификация и стадии развития болезни
В зависимости от зоны поражения:
- Интрабульбарный (внутриглазной) неврит, оптический папиллит. Это воспаление внутриглазной части (диска) зрительного нерва. Чаще развивается у детей.
- Ретробульбарный неврит. Повреждение отдела нерва, лежащего между глазным яблоком и перекрестом зрительных нервов. Формы ретробульбарного неврита :
- аксиальная – в патологический процесс вовлечен пучок аксонов, проходящих в зрительном нерве;
- периферическая – воспаление охватывает оболочки нерва и распространяется вглубь нервного ствола с образованием большого количества экссудата под оболочками;
- трансверсальная – процесс затрагивает все слои зрительного нерва.
По этиологии поражения:
- инфекционный:
- параинфекционный (поствакцинальный, после перенесенных ОРВИ);
- демиелинизирующий;
- ишемический;
- токсический;
- аутоиммунный.
По остроте течения:
- острый;
- хронический.
По распространенности поражения:
- мононеврит – воспаление одного нерва (подавляющее большинство случаев);
- полиневрит – вовлечение в процесс обоих зрительных нервов (менее 1 % случаев).
Осложнения неврита зрительного нерва
Переход процесса в хроническую форму, сопровождающуюся частыми рецидивами и нарушением зрения. Основное и наиболее опасное осложнение неврита глазного нерва – его атрофия с деструкцией миелиновой оболочки и полной потерей зрения.
Диагностика заболевания
Как правило, пациенты, у которых появились первые симптомы неврита зрительного нерва, обращаются к офтальмологу. Заболевание считается междисциплинарной патологией, в его лечении обязательно принимают участие окулист либо невропатолог. Если неврит развивается на фоне других патологий, необходимо уточнять диагноз и проводить специфическую терапию первичных болезней . Тогда к лечению подключаются соответствующие специалисты – иммунолог, оториноларинголог, инфекционист, фтизиатр.
Первым этапом в диагностике неврита зрительного нерва являются сбор анамнеза, внешний осмотр пациента, пальпация. Во время сбора анамнеза врач уточнит наличие сопутствующих патологий, время начала заболевания, какие жалобы предъявляет больной (боль, снижение остроты зрения, изменение цветоощущения, появление «слепых» пятен), как быстро развивались симптомы и насколько они выражены, поражен один глаз или оба.
Внешний осмотр и пальпация зачастую могут не принести дополнительных данных. Боль, смещение вперед глазного яблока, ограничение его движений могут возникать при ретробульбарном неврите, но не являются обязательными.
Далее врач переходит к офтальмологическому осмотру. Он включает в себя:
- определение остроты зрения;
- исследование цветоощущения проводится по полихроматическим таблицам Рабкина;
- исследование реакции зрачка на свет;
- измерение внутриглазного давления, которое может быть симптомом глаукомы и других заболеваний, провоцирующих развитие неврита;
- биомикроскопия – осмотр переднего отрезка глаза для исключения его патологии;
- офтальмоскопия (осмотр глазного дна) после закапывания капель, расширяющих зрачок;
- компьютерное исследование полей зрения по 120 точкам;
- исследование полей зрения методом кинетической периметрии.
Для уточнения диагноза используются следующие методы:
- электрофизиологическая диагностика – исследование порога электрической чувствительности сетчатки и зрительных вызванных потенциалов;
- ультразвуковое исследование глаз, МРТ орбиты глаза и головного мозга;
- когерентная томография зрительного нерва;
- флюоресцентная ангиография сетчатки.
Лабораторная диагностика:
- общий анализ крови;
- кровь на ВИЧ, сифилис, ревматоидный фактор;
- посев крови на стерильность;
- ПЦР-исследования;
- гистологический, иммунохимический анализ.
При наличии у больного сопутствующих заболеваний, ему назначают консультации узких специалистов.
Лечение неврита зрительного нерва
Лечение обязательно проводится в стационарных условиях, начинать его следует как можно раньше, во избежание перехода болезни в хроническую форму и развития осложнений . Больным с невритом зрительного нерва показана диета № 15 – общий стол, при отсутствии показаний к другим видам лечебных диет.
Основой лечения является этиотропная терапия, направленная на устранение первичного заболевания, послужившего причиной зрительного неврита. До выяснения этиологии болезни применяются средства, призванные уменьшить симптомы воспаления, убрать отечность, аллергические проявления, улучшить обмен веществ. Для этого применяются:
- глюкокортикостероидные препараты, при их непереносимости – нестероидные противовоспалительные средства (назначаются в редких случаях);
- антибактериальная или противовирусная терапия;
- противогрибковые средства с целью предотвращения грибковой инфекции вследствие длительного курса антибиотиков;
- дезинтоксикационная терапия – внутривенное капельное введение солевых растворов;
- антигистаминные препараты;
- диуретики;
- средства, улучшающие микроциркуляцию;
- нейропротекторы;
- витамины.
В дополнение к медикаментозным препаратам в лечении неврита зрительного нерва может использоваться физиотерапия.
При папиллите, а также инфекционно-токсической этиологии заболевания прогноз более благоприятный, чем при других видах невритов зрительного нерва, – в 75-90 % случаев при правильном лечении зрение восстанавливается полностью. При поражении глазного нерва вследствие аутоиммунных, демиелинизирующих заболеваний, коллагенозов, саркоидозов, специфических инфекций нередко возникают рецидивы, неполное восстановление зрения, возможна атрофия нерва .
Профилактика заболевания
Для профилактики неврита зрительного нерва рекомендуется отказаться от вредных привычек, своевременно лечить инфекционные заболевания, избегать травм глаза и головы, посещать профильных врачей при наличии хронических патологий.
Источники статьи:
- Ретробульбарный неврит зрительного нерва. Кухтик С.Ю., Попова М.Ю., Танцурова К.С. Вестник Совета молодых учёных и специалистов Челябинской области, 2016
- Визуализация зрительного нерва в диагностике и мониторинге ретробульбарного неврита. Юрьева Т.Н., Бурлакова Е.В., Худоногов А.А., Аюева Е.К., Сухарчук О.В. Acta Biomedica Scientifica, 2011. с. 133-136
- Современный взгляд на проблему оптического неврита (систематический обзор). Кривошеева М.С., Иойлева Е.Э. Саратовский научно-медицинский журнал, 2020. с. 602-605
- Результаты лечения оптического неврита. Латыпова Э.А. Саратовский научно-медицинский журнал, 2018. с. 875-879
Статья опубликована: 15.02.2018 г. Последнее обновление: 28.09.2021 г. Читайте также Воспаление лимфоузлов
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микр…
Ожирение, или как правильно худеть
Ожирение – один из главных факторов, увеличивающих риск преждевременной смерти, так как при этом высока вероятность развития целой группы заболеван…
Остеопороз – «коварное» заболевание
Остеопороз – это прогрессирующее заболевание скелета, характеризующееся снижением массы костей и нарушением структуры (микроархитектоники) костной …
Хирургия головного мозга // Эстезионейробластома
Эстезионейробластома (ольфакторная нейробластома) – опухоль неэпителиального характера, которая развивается из т.н. обонятельного эпителия. Клетки ольфакторного эпителия составляют основу эпителия стенок носовой полости, носоглотки и решетчатого лабиринта. Эстезионейробластома относится к разряду очень редких и весьма злокачественных опухолей. Эта опухоль составляет до 3% всех опухолей полости носа. С тех пор, как она была описана исследователями впервые в 1924 году, в мире было выявлено всего около тысячи случаев этой опухоли.
По гистологическому типу эстезионейробластома классифицируется на три типа опухолей: собственно эстезионейробластома, эстезионейроцитома и эстезионейроэпителиому. Эта опухоль часто прорастает в основание черепа, дает регионарные и отдаленные метастазы.
Мужчины и женщины заболевают практически одинаково часто. Чаще всего опухоль выявляется у детей старше 10 лет. На начальных стадиях эта опухоль появляется в верхних отделах носовой полости, после чего может дать рост и заполнять всю половину полости носа. Кроме того, она может инфильтрировать паразанальные синусы, основание черепа и даже проникнуть в полость черепа, а также в орбиту глаза.
Для эстезионейробластомы, как для любой злокачественной опухоли, характерно метастазирование, при этом метастазы могут быть как регионарные, так и отдаленные, в различные органы. Чаще всего регионарные метастазы выявляются в заглоточных, верхних глубоких шейных, околоушных и поднижнечелюстных лимфоузлах. Из отдаленных метастазов отмечаются метастазы в печень, легкие, плевру и костную ткань.
Проявления эстезионейробластомы
Основным признаком этой опухоли является прогрессирующая закупорка полости носа, что вызывает нарушение носового дыхания, а также нарушение обоняния вплоть до аносмии. На начальных стадиях опухоли отмечаются выделения, обычно слизистые, а в последствии и слизисто-гнойные и кровянистые (эпистаксис), слезотечение через нос. Отмечается боль в области лица и даже онемение некоторых областей лица, а также припухлость мягких тканей лица.
Кроме того, симптоматика также зависит от того в какую область прорастает опухоль, также локализации метастазов. При шейных метастазах на шее определяются припухлости (увеличенные лимфоузлы), а при метастазах в заглоточных лимфоузлах пациенты жалуются на затруднение при глотании. Если эстезионейробластома прорастает через решетчатый лабиринт в сторону орбиты глаза, может появиться его смещение наружу (экзофтальм), а движения глазного яблока ограничены. Отмечается двоение в глазах (вследствие смещения глазного яблока). Характерна шаткость зубов и даже их выпадение (обычно верхний зубной ряд), при прорастании в полость рта.
Так как для эстезионейробластомы характерен выраженный инфильтрирующий рост, эта опухоль может распространяться в даже полость черепа, при этом возникает симптоматика внутричерепной гипертензии, что проявляется упорными головными болями. Со временем в опухолевый процесс вовлекаются черепно-мозговые нервы.
Диагностика эстезионейробластомы
Диагностика эстезионейробластомы вначале достаточно затруднена, так как эта опухоль порой напоминает по своим проявлениям воспалительный процесс в полости носа, аденоиды, инородное тело или полипы носа. Все это ведет к тому, что пациент лечится от других заболеваний, тем самым адекватная терапия запаздывает. Кроме того, осмотр полости носа – основной метод диагностики этой опухоли, но выраженное носовое отделяемое затрудняет осмотр. Основной метод диагностики эстезионейробластомы считается риноскопия – метод исследования полости носа с помощью носовых зеркал и носоглоточного зеркала. Передняя риноскопия позволяет провести обследование передних и средних отделов полости носа. Этот метод позволяет выявить опухоль в верхних и задних отделах полости носа. Также проводится цитологическое исследование носового отделяемого, которое бывают информативными в 50-70% случаев, но достоверным и окончательным методом диагностики является биопсия, которую позволяет выставить достоверный диагноз эстезионейробластомы при инструментальном осмотре.
Из других методов диагностики эстезионейробластомы применяется рентгенография придаточных пазух носа и носоглотки, а также более информативные методы, такие как компьютерная томография и магнитно-резонансная томография. Стандартной рентгенографии пазух носа бывает обычно достаточ¬но информативным для установления факта опухоли. Эти методы позволяют врачу получить послойное изображение тканей головы, выявить распространение опухоли, наличие регионарных метастазов, локализацию опухоли, ее форму, размеры, структуру.
УЗИ внутренних органов и мягких тканей шеи позволяет выявить как регионарные, так и отдаленные метастазы при эстезионейробластоме.
Из дополнительных методов диагностики проводятся фиброскопия, риноантроскопия, сцинтиграфия скелета и пункция верхнечелюстной пазухи с цитологическим исследованием пунктата или промывной жидкости.
Лечение эстезионейробластомы
В лечении эстезионейробластомы применяется весь арсенал лечения злокачественных опухолей – оперативное вмешательство, лучевая терапия и химиотерапия, причем чаще всего все три метода сочетаются друг с другом для большей эффективности, хотя иногда в некоторых клиниках рассматривают возможность проведения либо только оперативного лечения, либо лучевой терапии как самостоятельного метода лечения эстезионейробластомы.
Хирургическое лечение
Хирургическое лечение эстезионейробластомы зависит от разных факторов – локализации опухоли, размеров, прорастания в другие отделы, наличие регионарных и отдаленных метастазов и т.д. Преимущество сегодня отдается органосохраняющим операциям, но не в ущерб радикальности.
В случае, когда опухоль имеет малые размеры и не прорастает в соседние ткани, без метастазов, проводится малоинвазивное оперативное вмешательство через трансназальный эндоскопический доступ. При этом вся операция выполняется тонким гибким эндоскопом. Из преимуществ эндоскопического метода можно отметить гораздо меньшую травматизацию мягких тканей и меньший риск осложнений.
Химиотерапия
Все чаще химиотерапия при эстезионейробластоме применяется на дооперационном этапе, особенно в случае прорастания опухоли в соседние ткани и наличии регионарных или отдаленных метастазов. Чаще всего химиотерапия сочетается с лучевой терапией. Среди преимуществ такой тактики лечения – возможность в некоторых случаях при провести консервативное лечение либо органосохраняющую операцию после химиотерапии с лучевой терапией.
Химиотерапия сама по себе является системной терапией, то есть, химиопрепараты оказывают влияние не только на саму опухоль, но и на все органы и ткани, в особенности на органы ЖКТ, костный мозг, участвующий в кроветворении и волосяные луковицы, что является причиной характерных побочных эффектов химиотерапии. Влияние химиопрепаратов на органы ЖКТ проявляется в виде тошноты, рвоты, диареи, снижения аппетита, а воздействие на кроветворную системы приводит к изменения состава форменных элементов крови – анемии, лейкопении и тромбоцитопении.
Лучевая терапия
Лучевая терапия является одним из основных методов в лечении злокачественных опухолей, в т.ч. и эстезионейробластомы. Сегодня лучевая терапия в лечении этой опухоли дает хорошие результаты. Данный метод лечения может проводиться в виде интенсивно-модулированной лучевой терапии, протоновой терапии, брахитерапия и радиохирургии. Кроме того, лучевая терапия эффективна при облучении регионарных метастазов, например, в костной ткани.
Радиохирургия – метод лучевой терапии, при котором облучение опухоли проводится с разных сторон, при этом каждый раз пучок радиации обязательно проходит через саму опухоль. Это позволяет максимально сократить воздействие радиации на здоровые ткани и всю дозу облучения направить именно на опухоль. Сегодня к методам радиохирургии, которые могут применяться в лечении эстезионейробластомы, относятся кибер-нож и новалис. Преимущества радиохирургии перед другими методами лечения – это ее неинвазивность, то есть, пациент может обойтись и без операции, отсутствие характерных для оперативного вмешательства рисков, отсутствие необходимости в анестезии, так как этот метод безболезнен. Радиохирургия обладает высокой точностью благодаря тому, что положение опухоли в ходе облучения контролируется с помощью КТ или МРТ. Она успешно применяется в случае, когда оперативное лечение пациенту противопоказано, при труднодоступной локализации опухоли, сопутствующих заболеваниях у пациента и общем тяжелом состоянии.
(495) 506-61-01 – где лучше оперировать головной мозг
ЗАПРОС в КЛИНИКУ