Содержание
Этиология
Заболевания зрительного нерва и сетчатки, заболевания головного мозга, его оболочек и сосудов, интоксикации, наследственные причины.
Патогенез
Деструкция нервных волокон, замещение их глиальной и соединительной тканью.
Симптомы, течение
Различают первичную и вторичную, частичную и полную, стационарную и прогрессирующую.
При первичной атрофии диск зрительного нерва бледный с четкими границами, отмечаются образование плоской экскавации, сужение артериальных сосудов сетчатки. Зрение снижено. Поле зрения концентрически сужено, выявляются скотомы. В ранней стадии вторичной атрофии, которая возникает после воспаления или застойных явлений, бледный диск зрительного нерва имеет нечеткие границы, несколько проминирует (выступает), вены сетчатки расширены; в поздней стадии картина напоминает первичную атрофию. При частичной атрофии функциональные и офтальмоскопические изменения менее выражены, чем при полной атрофии. Прогрессирующая атрофия характеризуется неуклонным снижением зрения, стационарная — стабилизацией зрительных функций.
Диагноз основывается на характерной офтальмоскопической картине и нарушении зрительных функций.
Лечение
Общая терапия в зависимости от основного заболевания.
Прогноз серьезный. На сохранение зрения можно рассчитывать при стабилизации частичной атрофии.
Содержание статьи:
Неврит зрительного (глазного) нерва, оптический неврит, – первичный воспалительный процесс, причинами которого являются различные факторы. Частота возникновения в расчете на 100 тыс. населения – от 1 до 5 случаев. Среди всех заболеваний глаз поражение зрительного нерва фиксируется в 3,2 % случаев. Патология отличается высокой частотой возникновения необратимых последствий (снижение зрения, слепота) и инвалидизации – по данным разных исследований они наступают в 20-28 % случаев.
Причины заболевания
Чаще всего неврит зрительного нерва развивается при рассеянном склерозе и является его первым проявлением. Основа воспалительного процесса в этом случае – демиелинизация, или разрушение миелиновой оболочки нерва. Поражение зрительного нерва провоцируют и другие аутоиммунные патологии: системная красная волчанка, синдром Шегрена.
К демиелинизации и, как следствие, невриту зрительного нерва также приводят заболевания, связанные с сывороточными иммуноглобулинами G к миелин-олигодендроцитарному гликопротеину (MOG-IgG), в частности, острый рассеянный энцефаломиелит.
Аксоны и нейроны глазного нерва разрушаются не только в результате демиелинизирующих процессов, но и на фоне других болезней. К ним относятся:
- воспаления глазного яблока и/или орбиты;
- воспалительные заболевания головного мозга;
- инфекционные процессы в носоглотке;
- саркоидоз, гранулематоз;
- острое нарушение мозгового кровообращения;
- эндокринные патологии – тиреотоксикоз, сахарный диабет;
- специфические инфекции – туберкулез, сифилис, грипп.
Неврит зрительного нерва может быть следствием травмы глаза, черепно-мозговой травмы, токсического поражения – в большинстве случаев это отравление метиловым спиртом, свинцом, иногда – глистные инвазии. Может провоцироваться осложненной беременностью.
Симптомы неврита зрительного нерва
Симптоматика различается в зависимости от вида заболевания: интрабульбарный (папиллит) или ретробульбарный неврит.
Папиллит (внутриглазной, ретробульбарный неврит)
Характеризуется острым началом с быстрым ухудшением остроты зрения – от 1-2 часов до 1-2 суток. В некоторых случаях возникают умеренная головная боль и боль при движении глаз. При частичном поражении острота зрения может сохраняться, но появляются скотомы – участки частичного или полного выпадения поля зрения, которые могут быть центральными и парацентральными, округлыми или аркоподобными. Возможно сужение границ поля зрения, снижение темновой адаптации и цветового восприятия. Чаще всего симптомы ухудшения зрения исчезают через 7-10 дней, через 2-3 недели (иногда – до 5 недель) зрение восстанавливается. Без лечения либо при тяжелом течении неврита возможна атрофия зрительного нерва с полной потерей зрения.
Ретробульбарный неврит
Протекает в острой или хронической форме. Острая форма чаще характерна для одностороннего поражения, хроническая – для двустороннего.
Общие симптомы:
- болезненность при движении глазными яблоками и надавливании на глаз;
- нарушения цветового зрения – снижение чувствительности глаза к цветам, оттенки быстро тускнеют;
- падение остроты зрения до полной невозможности различать предметы;
- появление скотом.
В зависимости от формы ретробульбарного неврита симптомы могут различаться. Для аксиального неврита характерно сочетание центральной скотомы с частичными выпадениями полей зрения и возникновением в поле зрения периферических дефектов. При периферической форме поле зрения имеет сужается по всему периметру – имеет концентрический характер. Трансверсальная форма отличается значительным снижением зрения, вплоть до слепоты, скотомами, сливающимися с периферическими выпадениями полей зрения.
Классификация и стадии развития болезни
В зависимости от зоны поражения:
- Интрабульбарный (внутриглазной) неврит, оптический папиллит. Это воспаление внутриглазной части (диска) зрительного нерва. Чаще развивается у детей.
- Ретробульбарный неврит. Повреждение отдела нерва, лежащего между глазным яблоком и перекрестом зрительных нервов. Формы ретробульбарного неврита :
- аксиальная – в патологический процесс вовлечен пучок аксонов, проходящих в зрительном нерве;
- периферическая – воспаление охватывает оболочки нерва и распространяется вглубь нервного ствола с образованием большого количества экссудата под оболочками;
- трансверсальная – процесс затрагивает все слои зрительного нерва.
По этиологии поражения:
- инфекционный:
- параинфекционный (поствакцинальный, после перенесенных ОРВИ);
- демиелинизирующий;
- ишемический;
- токсический;
- аутоиммунный.
По остроте течения:
- острый;
- хронический.
По распространенности поражения:
- мононеврит – воспаление одного нерва (подавляющее большинство случаев);
- полиневрит – вовлечение в процесс обоих зрительных нервов (менее 1 % случаев).
Осложнения неврита зрительного нерва
Переход процесса в хроническую форму, сопровождающуюся частыми рецидивами и нарушением зрения. Основное и наиболее опасное осложнение неврита глазного нерва – его атрофия с деструкцией миелиновой оболочки и полной потерей зрения.
Диагностика заболевания
Как правило, пациенты, у которых появились первые симптомы неврита зрительного нерва, обращаются к офтальмологу. Заболевание считается междисциплинарной патологией, в его лечении обязательно принимают участие окулист либо невропатолог. Если неврит развивается на фоне других патологий, необходимо уточнять диагноз и проводить специфическую терапию первичных болезней . Тогда к лечению подключаются соответствующие специалисты – иммунолог, оториноларинголог, инфекционист, фтизиатр.
Первым этапом в диагностике неврита зрительного нерва являются сбор анамнеза, внешний осмотр пациента, пальпация. Во время сбора анамнеза врач уточнит наличие сопутствующих патологий, время начала заболевания, какие жалобы предъявляет больной (боль, снижение остроты зрения, изменение цветоощущения, появление «слепых» пятен), как быстро развивались симптомы и насколько они выражены, поражен один глаз или оба.
Внешний осмотр и пальпация зачастую могут не принести дополнительных данных. Боль, смещение вперед глазного яблока, ограничение его движений могут возникать при ретробульбарном неврите, но не являются обязательными.
Далее врач переходит к офтальмологическому осмотру. Он включает в себя:
- определение остроты зрения;
- исследование цветоощущения проводится по полихроматическим таблицам Рабкина;
- исследование реакции зрачка на свет;
- измерение внутриглазного давления, которое может быть симптомом глаукомы и других заболеваний, провоцирующих развитие неврита;
- биомикроскопия – осмотр переднего отрезка глаза для исключения его патологии;
- офтальмоскопия (осмотр глазного дна) после закапывания капель, расширяющих зрачок;
- компьютерное исследование полей зрения по 120 точкам;
- исследование полей зрения методом кинетической периметрии.
Для уточнения диагноза используются следующие методы:
- электрофизиологическая диагностика – исследование порога электрической чувствительности сетчатки и зрительных вызванных потенциалов;
- ультразвуковое исследование глаз, МРТ орбиты глаза и головного мозга;
- когерентная томография зрительного нерва;
- флюоресцентная ангиография сетчатки.
Лабораторная диагностика:
- общий анализ крови;
- кровь на ВИЧ, сифилис, ревматоидный фактор;
- посев крови на стерильность;
- ПЦР-исследования;
- гистологический, иммунохимический анализ.
При наличии у больного сопутствующих заболеваний, ему назначают консультации узких специалистов.
Лечение неврита зрительного нерва
Лечение обязательно проводится в стационарных условиях, начинать его следует как можно раньше, во избежание перехода болезни в хроническую форму и развития осложнений . Больным с невритом зрительного нерва показана диета № 15 – общий стол, при отсутствии показаний к другим видам лечебных диет.
Основой лечения является этиотропная терапия, направленная на устранение первичного заболевания, послужившего причиной зрительного неврита. До выяснения этиологии болезни применяются средства, призванные уменьшить симптомы воспаления, убрать отечность, аллергические проявления, улучшить обмен веществ. Для этого применяются:
- глюкокортикостероидные препараты, при их непереносимости – нестероидные противовоспалительные средства (назначаются в редких случаях);
- антибактериальная или противовирусная терапия;
- противогрибковые средства с целью предотвращения грибковой инфекции вследствие длительного курса антибиотиков;
- дезинтоксикационная терапия – внутривенное капельное введение солевых растворов;
- антигистаминные препараты;
- диуретики;
- средства, улучшающие микроциркуляцию;
- нейропротекторы;
- витамины.
В дополнение к медикаментозным препаратам в лечении неврита зрительного нерва может использоваться физиотерапия.
При папиллите, а также инфекционно-токсической этиологии заболевания прогноз более благоприятный, чем при других видах невритов зрительного нерва, – в 75-90 % случаев при правильном лечении зрение восстанавливается полностью. При поражении глазного нерва вследствие аутоиммунных, демиелинизирующих заболеваний, коллагенозов, саркоидозов, специфических инфекций нередко возникают рецидивы, неполное восстановление зрения, возможна атрофия нерва .
Профилактика заболевания
Для профилактики неврита зрительного нерва рекомендуется отказаться от вредных привычек, своевременно лечить инфекционные заболевания, избегать травм глаза и головы, посещать профильных врачей при наличии хронических патологий.
Источники статьи:
- Ретробульбарный неврит зрительного нерва. Кухтик С.Ю., Попова М.Ю., Танцурова К.С. Вестник Совета молодых учёных и специалистов Челябинской области, 2016
- Визуализация зрительного нерва в диагностике и мониторинге ретробульбарного неврита. Юрьева Т.Н., Бурлакова Е.В., Худоногов А.А., Аюева Е.К., Сухарчук О.В. Acta Biomedica Scientifica, 2011. с. 133-136
- Современный взгляд на проблему оптического неврита (систематический обзор). Кривошеева М.С., Иойлева Е.Э. Саратовский научно-медицинский журнал, 2020. с. 602-605
- Результаты лечения оптического неврита. Латыпова Э.А. Саратовский научно-медицинский журнал, 2018. с. 875-879
Статья опубликована: 15.02.2018 г. Последнее обновление: 28.09.2021 г. Читайте также Воспаление лимфоузлов
Воспаление лимфоузлов (лимфаденит) – их специфическое или неспецифическое воспалительное поражение. Развивается при попадании в лимфатическую систему различных микр…

Ожирение – один из главных факторов, увеличивающих риск преждевременной смерти, так как при этом высока вероятность развития целой группы заболеван…
Остеопороз – «коварное» заболевание
Остеопороз – это прогрессирующее заболевание скелета, характеризующееся снижением массы костей и нарушением структуры (микроархитектоники) костной …
Атрофия зрительного нерва – это постепенное отмирание волокон зрительного нерва, в результате которого информация с сетчатки глаза поступает в мозг в искаженном виде. Этот процесс может быть итогом многих офтальмологических заболеваний.
Основные пункты:
Признаки
Атрофия зрительного нерва может быть первичной и вторичной. При первичной атрофии зрительного нерва снижается центральное зрение, появляются скотомы (слепые пятна в поле зрения), которые человек часто воспринимает как темные пятна перед глазами.
Симптомы вторичной атрофии зрительного нерва зависят от того, каким патологическим процессом они вызваны. Если атрофия возникла как следствие табеса (позднего проявления сифилиса, при котором поражена нервная система) или прогрессирующего паралича, у страдающего постепенно ухудшается зрение, сужается поле зрения, становится трудно различать цвета. Скотомы возникают в основном на периферии поля зрения.
Если атрофия вызвана склерозом сонной артерии, возможна гемианопсия (слепота в половине поля зрения).
При гипертонической болезни обычно происходит сужение полей зрения, но скотомы, особенно центральные, наблюдаются редко.
Атрофия зрительного нерва может возникнуть и через некоторое время после профузного (очень сильного, с большой потерей крови) кровотечения. При этом у пациента сужаются поля зрения. В некоторых случаях может случиться выпадение нижних половин поля зрения.
Изменения при сдавлении зрительного нерва проявляются по-разному в зависимости от места сдавления. Это может быть и снижение зрения, и сужение полей зрения.
Описание
Зрительный нерв – это канал, по которому изображение, попадающее на сетчатку глаза в виде электронных импульсов, транслируется в мозг. Там эти сигналы превращаются в картинку. Зрительный нерв питают множество сосудов. И если из-за каких-либо заболеваний его питание нарушается, волокна зрительного нерва постепенно разрушаются. Нервная ткань при этом замещается соединительной тканью или глией (вспомогательными клетками нервной ткани, которые в норме защищают нейроны). Сам нерв постепенно отмирает и уже не может нормально передавать сигналы с сетчатки глаза в мозг.
Атрофия зрительного нерва может быть первичной или вторичной. Первичная атрофия развивается как самостоятельное заболевание. Она передается по наследству, по рецессивному типу. Заболевание сцеплено с Х-хромосомой, поэтому страдают этой патологией мужчины. Проявляется это заболевание в 15-25 лет.
Вторичная атрофия зрительного нерва развивается на фоне какого-либо заболевания, при которых развивается застой зрительного нерва или нарушается его кровоснабжение. Это заболевание может развиваться в любом возрасте и у любого человека.
Причины атрофии зрительного нерва:
- инфекционные заболевания (менингит, энцефалит, сифилис, герпес, грипп);
- черепно-мозговые и глазные травмы;
- дегенеративные заболевания, поражающие нервную систему (рассеянный склероз);
- отравления (алкоголь);
- нарушения кровообращения (тромбоз или эмболия сосудов глаза, васкулит);
- сдавление зрительного нерва (онкологические заболевания, кисты, абсцессы, неправильное срастание костей черепа после перелома);
- повышение внутриглазного и внутричерепного давления.
Атрофия зрительного нерва также может быть односторонней (развивается только на одном глазу) или двухсторонней (развивается сразу на обоих глазах), стационарной и прогрессирующей, частичной и полной.
Диагностика
Описанные симптомы могут возникать не только при атрофии зрительного нерва, но и при повреждениях участков головного мозга, ответственных за зрение. Поэтому при проблемах со зрением нужно как можно скорее обратиться к офтальмологу, чтобы вовремя успеть и верно диагностировать заболевание. Кроме того, важно выяснить, что именно вызвало атрофию. Для этого нужно сделать:
- ангиографию сосудов головного мозга, выяснить, где именно нарушено кровообращение;
- рентгенографию черепа, чтобы выяснить, не сдавливают ли зрительный нерв кости черепа;
- магнитно-резонансную томографию (МРТ), чтобы увидеть волокна зрительного нерва и оценить их состояние;
- офтальмологическое обследование, чтобы выяснить состояние диска зрительного нерва;
- анализ крови, чтобы подтвердить или опровергнуть наличие воспаления и инфекции.
Лечение
Полностью вылечить атрофию зрительного нерва невозможно. Однако можно замедлить и даже остановить течение патологического процесса.
Важно быстро начать лечение не только атрофии, но и заболевания, которое ее вызвало. Если заболевание вызвано бактериями или вирусами, назначают антибактериальную или противовирусную терапию. Если причина заболевания – сдавление нерва опухолью, пациента отправляют на осмотр и лечение к онкологу. Если нерв сдавила киста, страдающему нужен нейрохирург.
Лечение основного заболевания, конечно, положительно скажется на состоянии зрения, однако нужно принять меры и по улучшению состояния зрительного нерва и сетчатки глаза. Это можно сделать с помощью:
- физиотерапии (применяют электрофорез, магнитостимуляцию зрительного нерва и сетчатки, ультразвук, кислородотерапию);
- ангиопротекторов;
- сосудорасширяющих препаратов;
- рефлексотерапии.
Если лечение начато в самом начале, потерянное зрение можно вернуть. Однако чем позже начато лечение, тем сложнее избежать негативных последствий.
Профилактика
Для профилактики атрофии зрительного нерва нужно:
- своевременно лечить инфекционные заболевания;
- предупреждать черепно-мозговые и глазные травмы;
- регулярно проходить обследование у онколога для своевременной диагностики онкологических заболеваний головного мозга;
- не злоупотреблять алкоголем;
- следить за артериальным давлением.
©
Доктор Питер Опубликовано 06.12.2018 – 8:12 –
Атрофия зрительное нерва-это сложное нарушение зрительного анализатора. Характеризуется в непрохождении зрительных волокон к головному мозгу. Частичная атрофия поддается коррекции, а полная приводит к слепоте.
Скачать:
| Вложение | Размер |
|---|---|
| Презентация “Невралгия тройничного нерва” Невралгия тройничного нерва описывается как одна из самых мучительных болей, известных человечеству…. |
Подорванные нервы.
Причины некоторых нервных расстройств у дошкольников….
Презентация “Невропатия лицевого нерва”
В презентации дается краткое описание заботевания, основные причины возникновения, симптомы и лечение….
Игра-упражнение для предотвращения зрительного (зрительно-психогенного и зрительно-вегетативного) утомления у детей «Пальчик-мальчик»
Профилактика зрительного утомления и близорукостиИгру-упражнение могут использовать воспитатели и логопеды детских садов на своих занятиях для предотвращения зрительного (зрительно-психогенного и зрит…
Памятка для родителей (в рамках родительского собрания) «Зарядка для нервов»
Так сложилось что за день мы устаем, раздражаемся, чувствуем апатию и гнев, чтоб не приносить это в семью вот несколько упражнений на снятие всего этого….
План-конспект НОД по теме “Нервы”
Направлен на знакомство детей со строением нервной системы человека…
- Мне нравится
2513 20 Октября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Глаукома: причины появления, симптомы, диагностика и способы лечения. Определение Глаукома – это не одно заболевание, а целая группа серьезных заболеваний органа зрения со схожими признаками:
- повышением внутриглазного давления (может быть постоянным или эпизодическим);
- поражением и последующей атрофией зрительного нерва;
- снижением остроты зрения, нарушением зрительных функций.
Пространство глаза, заполненное прозрачной жидкостью и ограниченное с одной стороны роговицей, а с другой – радужкой, называют передней камерой. В ней есть область, именуемая углом передней камеры, в наружной стенке которого находится дренажная система глаза, обеспечивающая контролируемый отток внутриглазной жидкости.Циркуляция жидкости поддерживает внутриглазное давление на постоянном уровне, а нарушение ее функции влечет за собой его рост.Внутриглазное давление считается основным фактором оценки здоровья пациентов, которые находятся в группе риска развития глаукомы. В норме давление в глазу составляет 18-24 мм рт. ст. При глаукоме баланс формирования внутриглазной жидкости и ее оттока нарушается, внутриглазное давление повышается, что приводит к атрофии глазного зрительного нерва. 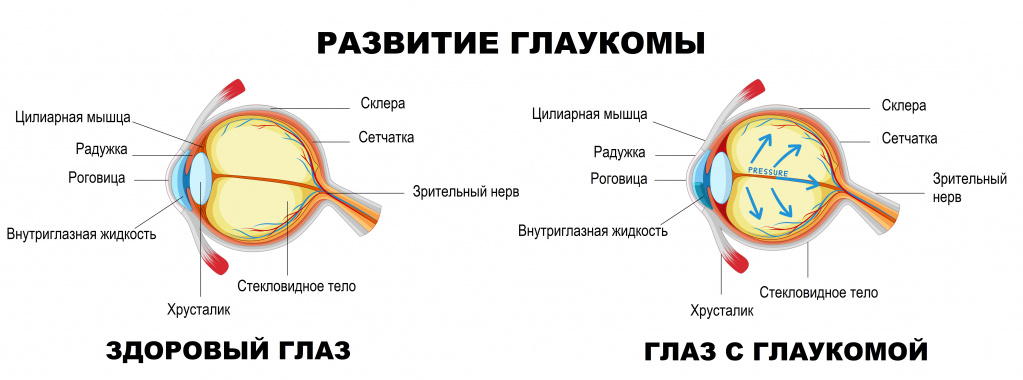
- возраст старше пятидесяти лет;
- периодически повышающееся внутриглазное давление;
- высокая степень близорукости после 40-50 лет;
- высокая степень дальнозоркости (особенно женщины после 50 лет);
- низкое артериальное давление;
- травмы глаз, воспалительные заболевания глаз (увеиты, иридоциклиты и др.), операции на глазах;
- хронические болезни глаз;
- сахарный диабет, ожирение;
- дисфункции гормональной и нервной систем;
- заболевания сердечно-сосудистой системы;
- хронический стресс;
- наследственная предрасположенность;
- длительный прием определенных лекарственных препаратов (гормональных препаратов, антигистаминных средств, антидепрессантов и т.д.).
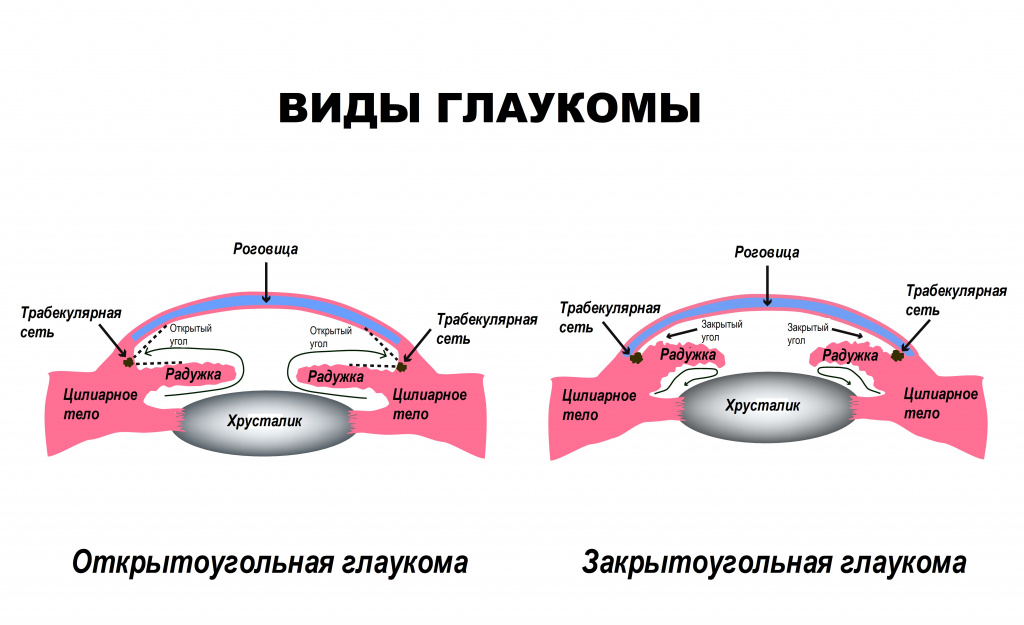
Согласно данным ВОЗ, глаукома является ведущей патологией зрительного аппарата, приводящая к потере зрения.В России количество заболевших оценивается примерно в миллион человек. При этом глаукома – вторая по распространенности причина слепоты, она уступает лишь катаракте. Классификация заболевания По происхождению:
- первичная глаукома, при которой изменения циркуляции внутриглазной жидкости возникают первично, а симптомы формируются вторично;
- вторичная глаукома развивается на фоне иной глазной патологии или соматических заболеваний. Всегда имеются органические причины, которые нарушают внутриглазное давление.
По уровню внутриглазного давления:
- гипертензивная глаукома – при повышенном уровне внутриглазного давления;
- нормотензивная глаукома – плохо изученный тип глазной патологии, при которой повреждение зрительного нерва возникает, когда внутриглазное давление находится в норме.
По течению заболевания:
- стабилизированная глаукома — при продолжительном наблюдении за больным (не менее 6 месяцев) не обнаруживаются ухудшения в состоянии поля зрения и диска зрительного нерва;
- нестабилизированная глаукома — ухудшения в состоянии поля зрения и диска зрительного нерва регистрируют при повторных исследованиях. Оценивая динамику глаукоматозного процесса, принимают во внимание также уровень внутриглазного давления и его соответствие «целевому» значению.
По степени поражения зрительного нерва: Стадия I (начальная) — нет видимых изменений. Пациент, как правило, не предъявляет жалоб. Выявляют заболевание на этой стадии обычно на профилактическом визите у офтальмолога. Стадия II (развитая) — именно на этой стадии чаще всего выявляется глаукома, когда поражены уже более 60% волокон зрительного нерва. Уровень внутриглазного давления более высокий. Наблюдается существенное (более 10%) сужение поля зрения с носовой стороны. Стадия III (далеко зашедшая) — характеризуется выраженными изменениями зрительного нерва, сужением полей зрения, которое составляет менее 15% от точки фиксации, экскавацией (углублениями различной формы и размера) диска зрительного нерва. Стадия IV (терминальная) — полная потеря остроты и поля зрения или сохранение светоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе. Экскавация тотальная. Врач констатирует полную атрофию зрительного нерва. Отмечаются очень высокие цифры внутриглазного давления. По возрасту пациента:
- врожденная глаукома (до 3 лет);
- инфантильная глаукома (от 3 до 10 лет);
- ювенильная глаукома (от 11 до 35 лет);
- глаукома взрослых (старше 35 лет).
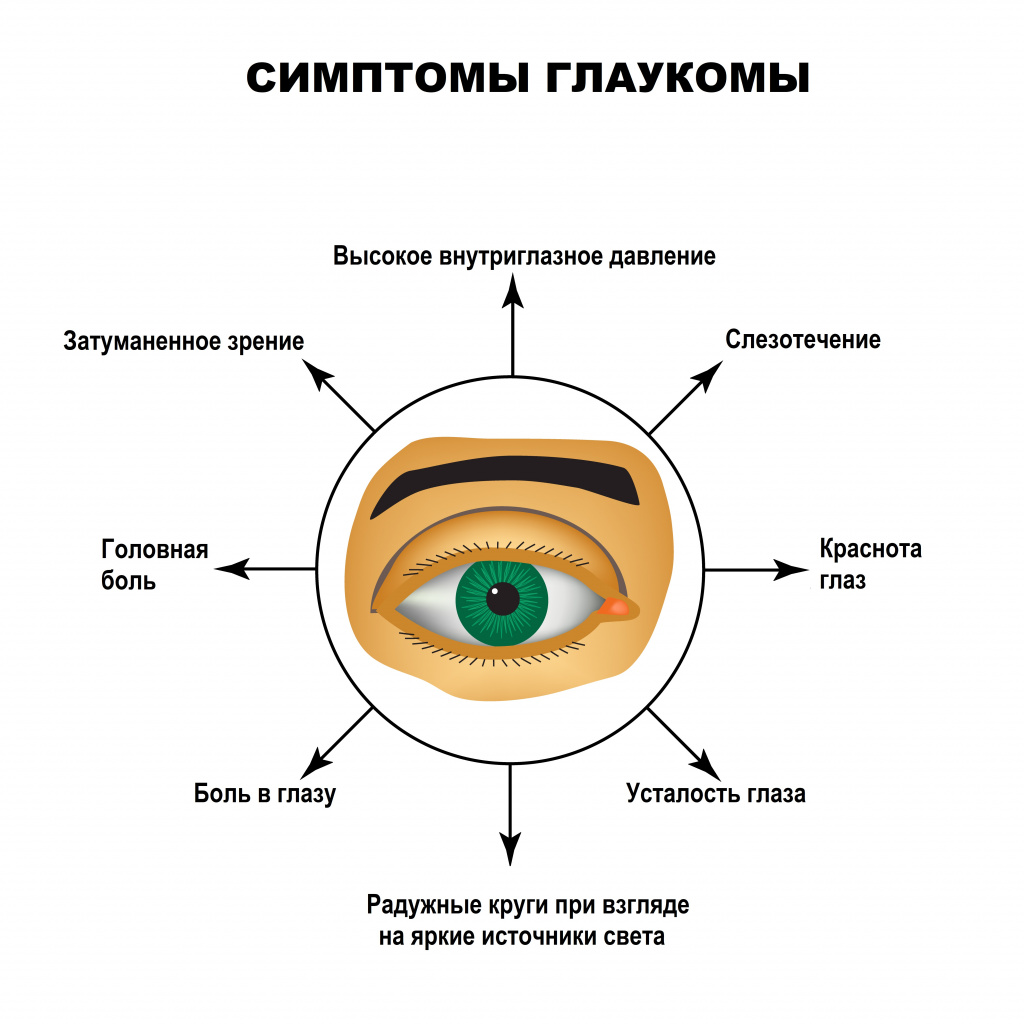
Симптомы глаукомы Основные симптомы заболевания:
- появление так называемых радужных кругов вокруг источников света;
- затуманивание и концентрическое (от периферии к центру) сужение бокового зрения;
- спорадически возникающие головные боли;
- боль в глазу;
- резкое снижение остроты зрения за очень короткий период времени;
- периодически возникающее чувство рези, болезненности и тяжести в области пораженного глаза;
- уменьшение поля зрения;
- снижение зрения в сумерках и ночью;
- влажность глаз;
- гиперемия глазного яблока.
- неспровоцированная острая боль в глазу;
- радужные круги и катастрофическое снижение остроты зрения у пораженного глаза;
- головная боль в лобной и височной областях со стороны больного глаза;
- внезапные позывы тошноты и рвота;
- брадикардия.
Диагностика глаукомы Для раннего выявления патологических процессов измеряют внутриглазное давление, исследуют глазное дно и диск зрительного нерва, проводят исследование поля зрения для выявления дефектов центрального и периферического зрения. Тонометрия проводится во время первичной диагностики неоднократно, при дальнейшем наблюдении – при каждом контрольном осмотре офтальмолога. С целью диагностики глаукомы может быть назначено комплексное обследование:
- исследование поля зрения (при помощи компьютерного периметра);
- измерение рефракции (способности оптической системы глаза преломлять световые лучи);
- измерение внутриглазного давления;
- ультразвуковые исследования;
- определение глубины передней камеры глаза и толщины хрусталика (так как зачастую причиной высокого давления является смещение или увеличение хрусталика);
- определение толщины роговицы;
- биомикроскопические исследования
- с помощью гониоскопии оценивается строение угла передней камеры, через который осуществляется отток жидкости из глаза.
Определение генетической предрасположенности к развитию заболевания: