Содержание
При ряде патологий роговой оболочки врач может назначить кератопластику — хирургическую операцию по ее пересадке. Если невозможно заменить естественную роговицу донорским органом, альтернативным вариантом является кератопротезирование — установка искусственной роговой оболочки. Как проводится эта операция, расскажем в статье.
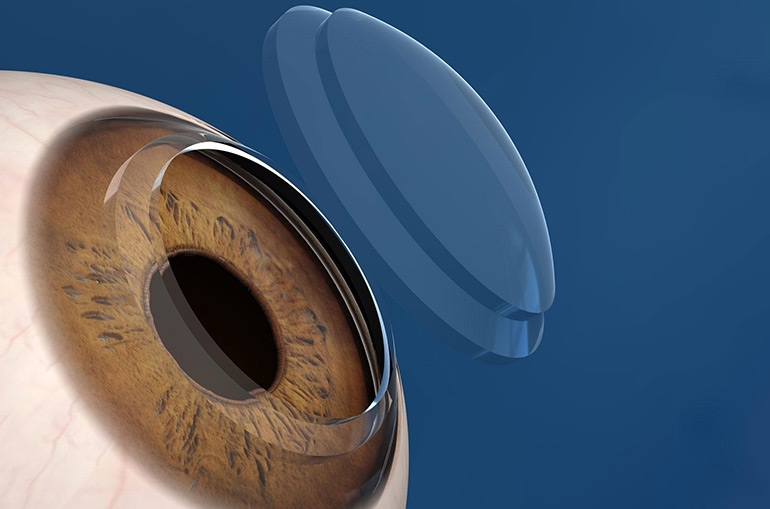
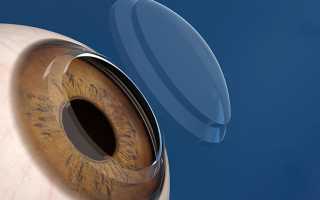
Кератопротезированием называют хирургическую операцию по замене помутневшей роговой оболочки прозрачным протезом из пластичного инертного материала. Имплантация кератопротеза выполняется в тех случаях, когда другие варианты хирургического лечения не подходят. Например, если донорская ткань в случае приживления не обеспечивает прозрачные свойства роговицы. Одним из основных показаний к установке искусственного протеза роговицы является бельмо, образовавшееся после ожоговых травм глаза. Главная цель кератопротезирования — повышение остроты зрения пациента.
Как проводится имплантация искусственной роговицы?
В зависимости от заболевания или травмы, вызвавшей поражение роговицы, врач может назначить установку сквозного или несквозного кератопротеза, которые отличаются конструктивно. Несквозной протез обычно имплантируют пациентам с буллезной кератопатией. При этом заболевании роговичный эндотелий перестает справляться со своими функциями, происходит отек роговицы, который ведет к образованию булл (пузырьков) на ее поверхности. Сквозной имплантат чаще устанавливают людям с ожоговыми травмами.
Метод несквозного кератопротезирования.
При проведении подобной операции офтальмохирург устанавливает в слои роговой оболочки особую пластину с перфорацией по краям. Она не дает передним роговичным слоям пропитываться влагой, что при буллезной дистрофии позволяет снять болевой синдром, уменьшить отек и поражение роговицы. Особенность операции в том, что с ее помощью не получится существенно повысить остроту зрения. Как правило, можно добиться лишь частичных улучшений зрительной функции на сравнительно короткое время — порядка двух лет. Установка кератопротеза не способна уменьшить отек задних слоев роговицы, поэтому при буллезном поражении чаще назначают пересадку донорского органа.
Метод сквозного кератопротезирования.
Сквозные импланты применяются для лечения ожогов, в результате которых образовалось бельмо и начался процесс васкуляризации (образования новых патологических сосудов). Зачастую при таких травмах сохраняется функция сетчатой оболочки, но при этом значительно снижена вероятность того, что донорская роговица приживется правильно, с сохранением прозрачности.
Сквозное кератопротезирование выполняется в два этапа. Сначала офтальмохирург разделяет бельмо на две пластины и устанавливает между ними опорный элемент кератопротеза, который повторяет кривизну естественной роговицы пациента. Через два или три месяца, когда опорный элемент окончательно закрепится в глазных тканях, приступают ко второму этапу операции — установке непосредственно оптического элемента кератопротеза. Для этого формируют отверстие в мутных тканях, удаляют внутренние слои роговицы, после чего имплантируют оптический цилиндр.
на этой странице Кератопластика или пересадка роговицы – операция, выполняемая при необратимых изменениях в тканях роговицы, которые препятствуют попаданию и правильному ходу световых лучей внутрь глаза. Эта ситуация вызывает полную либо сильно выраженную потерю зрения. Единственным выходом становиться удаление поврежденной роговицы с заменой на донорский трансплантат. Пересадка роговицы – одна из самых популярных и эффективных методик в трансплантологии, ввиду бессосудистого строения роговицы. Данная анатомическая особенность оказывает неоценимую услугу для пациента, пересаженная роговица становиться невидимой для его иммунной системы, что снижает риск отторжения. Ежегодно в мире проводятся десятки тысяч таких операций, и казалось бы, безнадежные пациенты обретают возможность видеть. Существуют различные виды кератопластики: сквозная, послойная, пересадка эндотелия роговицы, которые применяются в зависимости от конкретной ситуации.
Показания для пересадки роговицы
Существует ряд заболеваний, необратимых повреждений и состояний роговицы, когда единственным методом лечения является кератопластика:
- ЭЭД – эпителиально-эндотелиальная дистрофия роговицы, проявляющаяся диффузным отеком, помутнением и выраженным болевым синдромом
- Необратимые травматические изменения в роговице
- Кератоконус
- Язвы роговицы, вызванные грибковой, бактериальной, паразитарной или вирусной инфекцией, например герпес.
- Наследственные дистрофии роговицы
- Химические и термические ожоги
- Рубцы роговицы
- Осложнения после рефракционной хирургии
До операции кератопластики
Если Ваше глазное заболевание предполагает проведение пересадки роговицы, то вы должны пройти тщательное обследование не только у глазного специалиста. Это очень важно, так как наличие некоторых общих заболеваний или прием лекарственных препаратов может влиять на процессы приживления трансплантата. Определенное время занимает поиск подходящего донорского материала. В некоторых учреждениях существует банк донорских роговиц. В любом случае, перед трансплантацией проводиться проверка биоматериала на опасные вирусные инфекции, такие как СПИД и гепатиты. Кератопластика в России проводиться в крупных офтальмологических больницах и институтах и требует стационарного наблюдения, хотя на Западе это амбулаторная операция. Некоторые частные клиники, имеющие специальную лицензию, работают по амбулаторной схеме. Операция проводится как правило под местной анестезией, но в определенных случаях возможен и общий наркоз. При местной анестезии пациент не испытывает никаких болевых ощущений. Хирург определяет объем операции, основываясь на структуре поражения. С помощь специальных микрохирургических инструментов хирург удаляет пораженную роговицу в виде круга. Точно такой же круг донорской роговицы замещает пораженный участок. Накладываются швы, которые будут фиксировать трансплантат в течение 6-12 месяцев, пока он не приживется. Длительность операции составляет 1-2 часа, после глаз будет закрыт защитным щитком или повязкой. Основными требованиями к операции являются надежность крепления пересаженной роговицы, герметичность швов, равномерность их натяжения и форма образованной поверхности. Безусловно, все эти критерии зависят только от мастерства и квалификации хирурга.
Отторжение трансплантата
Несмотря на то, что большинство пересадок роговицы проходят успешно, существует риск развития реакции отторжения на разных послеоперационных этапах, он составляет порядка 20%. Активное применение различных капель, мазей, гелей, системных лекарств в строгом соответствии с рекомендациями хирурга позволяют добиться столь значительных успехов в выздоровлении. Тем не менее,такие симптомы как:
- Покраснение
- Боль
- Снижение зрения
- Светобоязнь
могут свидетельствовать о возникновении реакции отторжения трансплантата даже в позднем послеоперационном периоде. К счастью, возможны попытки повторных пересадок, хотя риск отторжения возрастает. Иногда случаются и другие осложнения такие как инфекционные, развитие катаракты, отслойки сетчатки, несостоятельность швов и т.п.
После пересадки роговицы
Общее время восстановления после пересадки роговицы около одного года, иногда и более. Первоначально, ваше зрение будет нечетким, что связано с легким отеком трансплантата. Постепенно оно должно улучшаться и вы сможете вернуться к повседневной жизни и своей работе. В течение первых нескольких недель, запрещаются тяжелые упражнения и подъем тяжестей. Стероидные глазные капли будут назначены на несколько месяцев, чтобы помочь вашему организму принять роговичный трансплантат. Ваши глаза должны быть все время защищены очками, чтобы оградить их от попадания пыли и случайных травм. Швы снимаются обычно от 3 до 16 месяцев после операции, в зависимости от приживления трансплантата. Это может происходить постепенно, чтобы снизить проявления послеоперационного астигматизма.
Зрение после операции
Процесс восстановления зрения идет в течение года после пересадки. Вам потребуется ношение очков или контактных линз для коррекции возникшей близорукости или астигматизма. Это неизбежно, потому что радиус кривизны донорского трансплантата не совпадает с размерами вашего глаза. Острота зрения будет постоянно колебаться, пока не будет снят последний шов. После этого можно будет подбирать газопроницаемые жесткие контактные линзы, которые обеспечивают максимально возможную остроту зрения после трансплантации. После полного заживления можно ставить вопрос о проведении лазерной коррекции зрения и устранения всех оптических несовершенств с помощью методики ЛАСИК.
Глазные клиники
Глазные лекарства
Была ли статья полезной? НетДа 8 голосов 4 / 5Ева Тушенкина 1941 5 Израильский медицинский стартап CorNeat разработал имплант роговицы KPro из синтетической наноткани, и недавно была успешно проведена первая операция. 78-летнему слепому мужчине, который потерял способность видеть 10 лет назад, пересадили искусственную роговицу и вернули зрение!
Источник:
× –> –>
Источник:
Источник:
–> Доктор Гилад Литвин, главный врач CorNeat Vision и изобретатель устройства KPro, утверждает, что процедура имплантации относительно проста и занимает менее часа. На фотографиях изображены искусственная роговица (вверху) и инструменты, используемые во время операции (внизу). –>
Источник:
–> Трансплантация роговицы – это обычная процедура для восстановления зрения, но спрос на донорскую роговицу чрезвычайно велик. Вот почему результаты израильских медиков так впечатляют! Имплант KPro может помочь миллионам слепых пациентов во всем мире. –>
Источник: — переведено специально для fishki.net
Ссылки по теме:
- “Зае***и вы ковидом прикрываться”: заведующая подстанцией скорой помощи отчитала сотрудника
- В США родился первый ребенок, матери которого была пересажена матка умершего донора
- Немецкие ученые вернули паралитикам возможность ходить
- Израильские ученые сумели победить рак у мышей
- Смертельный укус «комара». История эсминца «Эйлат»
Понравился пост? Поддержи Фишки, нажми: 42
Понравилось
42 Новости партнёров Новости СМИ2–> 8 Перейти к: навигация, поиск
Кератопластика (греч. keras, keratos рог, роговое вещество и + plastike ваяние, пластика) — пересадка роговицы вместо удаленного мутного участка (бельма) роговицы. Кератопластика является основным методом восстановления зрения при бельме (см.).
Первые попытки оптической Кератопластики были безуспешны из-за несовершенства оперативной техники и применения в качестве трансплантационного материала роговицы глаз животных.
Впервые зрение у человека при Кератопластике было восстановлено Цирмом (E. Zirm) в 1906 г. Это вызвало интерес офтальмологов к проблеме Кератопластики. Огромное значение для научного и практического разрешения проблемы Кератопластики имели работы В. П. Филатова. Еще в 30-х годах В. П. Филатов начал широко использовать трупную роговицу как материал для Кератопластики. Он предложил метод консервации роговицы при пониженной температуре, усовершенствовал технику операции частичной сквозной Кератопластики, сделав ее менее сложной и более безопасной, сконструировал инструментарий (трепан ФМ-3, ФМ-4). Благодаря этому операция Кератопластики стала доступна для широких кругов окулистов.
В качестве трансплантационного материала при К. применяют трупную роговицу человека, консервированную различными способами. Различают следующие 5 различных видов консервации роговицы: консервация в жидких р-рах, маслянистых веществах и в антисептических р-рах; охлаждение во влажной камере при t° 2—4°; замораживание при низких температурах в средах криофилактиков; лиофилизации (замораживание и высушивание); обезвоживание (сохранение в р-рах глицерина и обезвоживание силикогелем). Наиболее благоприятные результаты достигаются при консервации во влажной камере при t° 2—4°.
Поиски различных способов консервации роговичного трансплантата связаны с необходимостью длительного сохранения роговицы донора и снижения его антигенных свойств. С этой же целью при К. применяют роговицу плода новорожденных (см. Брефопластика).
К. показана при бельме различной этиологии, заболеваниях роговицы (кератиты, дистрофии, язвы, ожоги и т. д.).
К. с оптической целью противопоказана при неправильной светопроекции в глазу или отсутствии светоощущения. При глаукоме, воспалительных процессах в коже век, конъюнктивы, слезного мешка, склеры, в сосудистой оболочке, заболеваниях сетчатки необходимо предварительное консервативное или оперативное лечение этих заболеваний.
Согласно классификации В.П. Филатова, Д. Г. Бушмич (1947), бельма различной этиологии распределяются на 5 категорий. К 1-й категории относят бессосудистые, сквозные, неинтенсивные, центрально расположенные бельма с диам. от 4 до 6 мм; ко 2-й — бессосудистые бельма различной интенсивности с диаметром, превышающим 6 мм; к 3-й — сосудистые бельма различной интенсивности; к 4-й — сосудистые и бессосудистые бельма с незначительной эктазией роговицы; к 5-й — бельма при глаукоме, буфтальме, стафиломе, фистулах роговицы, а также бельма после ожогов к-тами, щелочами, после ксероза.
К. может быть оптической — с целью восстановления зрения; рефракционной — для исправления рефракции глаза путем изменения кривизны роговицы (см. Кератомилез, Кератофакия); тектонической — для закрытия дефектов роговицы; реконструктивной — с целью улучшения формы бельма и подготовки для последующей частичной сквозной К.; мелиоративной; лечебной; косметической.
Техника
По технике операции различают: сквозную К.— бельмо или часть его иссекается во всю толщу роговицы; несквозную, или послойную,— со всей поверхности роговицы или ее части удаляются передние мутные слои, а глубокие задние слои остаются нетронутыми; послойно-сквозную К.— бельмо иссекается во всю толщу в центральной части роговицы, а в остальных отделах удаляются только ее передние слои; интерламеллярную, или межслойную, К.— роговичный трансплантат пересаживается между слоями расслоенной роговицы.
Существует несколько вариантов сквозной кератопластики. Частичная сквозная К., по методике Филатова, является основной, наиболее эффективной операцией. Она производится при бельме 1, 2 и 3-й категории. Основным инструментом для этой операции служит предложенный В. П. Филатовым цилиндроконический с герметической перегородкой трепан ФМ-3. С помощью трепана в противозрачковой зоне удаляется диск бельма диам. 4—6 мм и в образовавшееся отверстие пересаживается соответствующей величины трансплантат — диск прозрачной роговицы (рис. 1). Трансплантат укрепляется конъюнктивальной лентой, швами или фибринной пленкой с перекидными швами.
Почти полная сквозная (субтотальная) К. показана при неполных стафиломах и эктатических бельмах, при которых частичная сквозная К. неэффективна. При этой операции бельмо удаляется не полностью, а оставляется его ободок шириной 1—1,5 мм, к к-рому прикрепляется трансплантат. Отверстие в бельме и трансплантат иссекаются трепанами типа ФМ-3 и ФМ-4 соответствующего диаметра.
При полной сквозной К. мутная роговица иссекается по лимбу и вся роговица пересаживается целиком. В большинстве случаев в дальнейшем развивается глаукома и помутнение трансплантата, в связи с чем ее применение является нецелесообразным.
Полная сквозная К. с каймой склеры применяется при стафиломах и эктатических бельмах большого диаметра (более 14 мм), при которых другие виды К. неприменимы. Стафилома или бельмо отсекается по лимбу и пересаживается трансплантат, состоящий из роговицы с каймой склеры, ширина к-рой зависит от диаметра стафиломы. После операции пересаженная роговица, как правило, мутнеет.
При пересадке переднего отдела глаза роговица трансплантата, как правило, мутнеет.
Послойная кератопластика является основной оптической операцией при сосудистых бельмах после ожогов. Нередко у таких больных, помимо бельм, имеются симблефароны и анкилоблефароны (см.), которые устраняют до К. (рис. 2).
Предложена оригинальная операция периферической послойной К. при васкуляризованных бельмах с наращением рубцовой ткани на роговую оболочку и сохранением участка неповрежденной роговицы.. При этом зрение восстанавливается не в результате замены мутной роговицы трансплантатом, а вследствие регенерации роговицы в оптической зоне оперированного глаза.
При последствиях тяжелых ожогов глаз К. не всегда дает оптические результаты; в этих случаях производится кератопротезирование (см.).
Послеоперационное лечение
Постельный режим с наложением бинокулярной повязки обычно проводится в течение 1—3 дней после послойной и 8—10 дней после сквозной К. Местно назначаются мидриатики (1% р-р атропина или 0,25% р-р скополамина 2 раза в день), а при необходимости миотики, сульфаниламиды или антибиотики (30% р-р сульфацила натрия, 0,25% р-р левомицетина 3—4 раза в день), с 3—4-го дня — кортикостероиды в каплях (1% р-р гидрокортизона, дексаметазон 2—3 раза в день).
Профилактически или при появлении первых клин, признаков тканевой несовместимости применяют кортикостероиды в виде инъекций под конъюнктиву, внутрь преднизолон или дексаметазон в средних терапевтических дозах по убывающей схеме, иммунодепрессанты.
Осложнения
Во время операции при сквозной Кератопластике возможно выпадение Стекловидного тела, выхождение хрусталиковых масс, перфорация роговицы.
В послеоперационном периоде как при сквозной, так и при послойной К. может наблюдаться раннее отхождение швов, а при сквозной К. длительное невосстановление передней камеры, отторжение трансплантата, повышение внутриглазного давления.
По данным Н. А. Пучковской (1960), при частичной сквозной кератопластике прозрачное приживление трансплантата достигается в 65—70% , при почти полной сквозной К.— в 10—15%, при периферической послойной К. — в 80—85% случаев.
Причины помутнения трансплантата многообразны Различают 3 вида помутнений, развивающихся в различные сроки после К.: 1. Помутнения, возникающие в ранний период (с 1-го дня после операции и до 3-й нед.); их развитие связано в основном с различными операционными осложнениями; 2. Помутнения, развивающиеся на 3-й нед. и позднее, что часто связано с иммунол, реакцией на трансплантат; 3. Поздние помутнения, обусловленные или прогрессированием болезни роговицы реципиента, или трофическими изменениями эндотелия трансплантата.
Ткань роговицы, подобно другим тканям организма, содержит трансплантационные антигены системы AB0 и HLA, которые обусловливают возможность развития при К. иммунол. конфликта (см. Несовместимость иммунологическая). Анатомо-физиологические особенности роговицы, отсутствие в ней кровеносных сосудов ставит К. в особое положение среди пересадок других тканей и органов, однако, как показали исследования, специфическая иммунная реакция при К. может развиться и при бессосудистой бельме, и при этом осуществляется транскамерный путь поступления антигенов донора через поврежденные клетки эндотелия реципиента. Чаще всего иммунобиологическая реакция наблюдается при К. по поводу устранения бельма, развивающегося вследствие ожога. Благодаря образованию денатурированных тканевых антигенных веществ создаются дополнительные условия аутосенсибилизации, усиливающие развитие специфической иммунной реакции на роговичный трансплантат.
Точный механизм развития иммунобиологического конфликта при К. еще полностью не ясен. Большинство авторов основное значение придают клеточным факторам иммунитета, осуществляемым сенсибилизированными Т-лимфоцитами и макрофагами.
В решении проблемы устранения тканевой несовместимости наметились два основных направления. Первое состоит в подборе наиболее близких в антигенном отношении донора и реципиента, с учетом антигенов системы AB0 и HLA, второе — в подавлении реакции трансплантационного иммунитета с помощью различных иммунодепрессивных препаратов.
Библиография: Абрамов В. Г. «Болезнь трансплантата» роговицы, Ярославль, 1972, библиогр.; Блаватская Е. Д. Рефракционная кератопластика, Ереван, 1973, библиогр.; Войно-Ясенецкий В. В. Тканевая несовместимость и пути ее преодоления, М., 1965, библиогр.; Гольдфельд Н. Г. Послойная пересадка обезвоженной роговицы с укреплением трансплантата клеем, М., 1976, библиогр.; Ерошевский Т. И. Пересадка роговицы, Куйбышев, 1961, библиогр.; Пучковская Н. А. и др. Основы пересадки роговой оболочки, Киев, 1971, библиогр.; Филатов В. П. Оптическая пересадка роговицы и тканевая терапия, М., 1945, библиогр.; Buxton J. N., Apisson J. G. a. Hoefle F. B. Corticosteroids in 100 keratoplasties, Amer. J. Ophthal., v. 67, p. 46, 1969; Ehlers N. a. Ahrons S. Comeal transplantation and histocompatibility, Acta Ophthal. (Kbh.), v. 49, p. 513, 1971; Leigh A. G. Comeal transplantation, Oxford, 1966; Mc Culloch C. Immunosuppression and keratoplasty, Canad. J. Ophthal., v. 6, p. 161, 1971; Symposium on comeal graft failure, Amsterdam—N. Y., 1973; Szabo G. a. o. Immunological investigations of patients with transplanted cornea, Albrecht v. Graefes Arch. Ophthal., Bd 196, S. 169, 1975.
H. А. Пучковская.
Категория: Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Технологии 19 января 2021 в 21:18
Израильская компания CorNeat разработала первую в своем роде искусственную роговицу под названием KPro. После имплантации 78-летний пациент вновь обрёл зрение и увидел членов своей семьи.
О технологическом прорыве рассказало местное издание Israel Hayom. Мужчина был слеп на оба глаза в течение 10 лет и прозрел после установки первого импланта искусственной роговицы KPro. Его пересадили в глазное яблоко, заменив повреждённую роговицу без использования донорских тканей.
Процедуру выполнили в отделении офтальмологии в Медицинском центре им. Рабина в Петах-Тикве. После того, как пациенту сняли повязки, он смог увидеть своих родственников и прочитать текст.
«Хирургическая процедура была простой, и результат превзошёл все наши ожидания. Момент, когда мы сняли повязки, был эмоциональным и значительным. Моменты, подобные этому, являются исполнением нашего врачебного призвания. Мы гордимся тем, что находимся в авангарде этого захватывающего и значимого проекта, который, несомненно, повлияет на жизни миллионов», — отметила глава отделения, профессор Ирит Бахар, которая провела операцию.
В CorNeat утверждают, что их разработка выгодно отличается от аналогов на рынке. В частности, имплантировать KPro проще из-за минимального количества необходимых манипуляций, в связи с чем процедура не займёт больше 45 минут и не потребует длительного восстановления. Сам имплант со временем становится полноценной частью глаза — этому способствует специальная наноткань в его составе.
В ближайшее время компания планирует провести клинические исследования продукта с привлечением 60-70 добровольцев в Китае. Помимо этого, стартап намерен получить разрешение на установку имплантов в США, Канаде, Франции и Нидерландах. На рынке искусственные роговицы израильского производства должны появиться в первой половине 2022 года.
Фото: кадр из видео / YouTube-канал CorNeat Vision
Роботы, беспилотники и полёты в космос — в разделе «Технологии».
Теги:
- Здоровье
- Зрение
- Технологии