Содержание
- Что такое матка и тонус
- Причины развития тонуса
- Симптомы повышенного тонуса матки
- Диагностика
- Лечение
- Первая неделя
- Вторая неделя
- Третья неделя
- Что происходит с женщиной на третьей неделе беременности
- Четвертая неделя
- Что происходит с женщиной на четвертой неделе беременности
- Трансвагинальное сканирование (TVS)
- Гель-инфузионная сонография (ГИС)
- Гистероскопия
- Расчет риска развития рака эндометрия по балльной системе
- (Risk of endometrial cancer score (REC score))
- УЗИ параметры исследования эндометрия определены Международной Группой Опухолевого Анализа Эндометрия (IETA)
- Оценка допплерометрии
- ОБСУЖДЕНИЕ
- Что может спровоцировать гиперплазию эндометрия?
- Какие симптомы характерны для гиперплазии эндометрия?
- Способы диагностики гиперплазии эндометрия
- Лечение гиперплазии.
Беременность — это незабываемый и в то же время ответственный этап в жизни каждой женщины. К сожалению, у редкой женщины этот период протекает без проблем. Особенно стоит поговорить подробнее о тонусе матке.
Что такое матка и тонус
Матка – это женский половой орган. Подразделяется на три слоя:
- Периметрий — слой слизистой оболочки. Покрывает наружный слой матки тоненькой пленкой.
- Миометрий — это второй слой, состоящий из волокон и мышечной ткани.
- Эндометрий — слой оболочки, который находится внутри матки.
Миометрий – это оболочка, способная сокращаться, как при родах. Тонусом матки принято назвать состояние, когда эта мышца находится в расслабленном положении.
Если же тонус повышен, то матка начинает сокращаться, вследствие чего могут возникнуть преждевременные роды, еще хуже это может быть выкидыш. Поэтому рассмотрим, каковы бывают признаки и симптомы этого состояния и как лечить патологию.
Причины развития тонуса
- Прогестерон, точнее его недостаток. Этот гормон формируется до 4-го месяца желтым телом. В период беременности его функция – устранение развития тонуса матки.
В основном недостаток прогестерона возникает на первых этапах вынашивания, однако патология может быть диагностирована на всем сроке. На втором этапе беременности это может быть связано с тем, что будущая мама до сих пор работает, устает и нервничает. На третьем этапе причины могут быть различны.
Таким образом, если прогестерона не хватает, то возможен гипертонус, поэтому состояние гормонального фона должно наблюдаться врачом.
- Токсикоз. Обильный токсикоз сказывается на состоянии матки. Во время токсикоза происходят частые позывы рвоты, поэтому мышцы тела сокращаются.
Очень важно, чтобы женщина могла понять сильный у нее токсикоз или нет, чтоб вовремя обратиться к гинекологу, ведущему беременность.
- Резус-конфликт. Возникает, когда кровь родителей не совпадает, например, у матери резус-фактор отрицательный, а у отца положительный. Организм женщины может отказаться воспринимать плод.
- Заболевание, вызванное инфекцией или воспаление в матке. Признаки заболевания: боль внизу живота, зуд, выделения.
Чтобы проблемы со здоровьем и вынашиванием не стали опасной неожиданностью, надо наблюдаться на протяжении всей беременности в клинике и обговаривать все ваши проблемы с акушером-гинекологом.
Симптомы повышенного тонуса матки
На ранних этапах беременности симптомы могут быть такими: тяжесть внизу живота, боль в пояснице, как при месячных, живот становится твердым, «каменеет» матка.
Могут возникнуть кровянистые выделения. Это очень тревожный симптом.
Следует успокоиться, занять горизонтальное положение и срочно вызвать скорую помощь. Если женщина успела вовремя обратиться за гинекологической помощью, то беременность удается спасти.
В принципе, наряду со всеми симптомами, тонус матки может протекать без всяких намеков, точнее, женщина даже не всегда чувствует его.
Диагностика
Методы диагностики тонуса матки:
- Осмотр гинеколога.
- УЗИ матки. Ультразвуковое исследование самый достоверный из всех способов диагностики. С его помощью гинеколог может наблюдать все что делается внутри матки и за ее пределами.
Лечение
Гинеколог, осматривая женщину, оценивает риски прерывания беременности. Если они высоки, врач назначает препараты, снимающие напряжение мышц. Если тонус матки небольшой, можно будет обойтись без лекарств.
В лечении тонуса матки немаловажную роль играет психо-эмоциональное состояние беременной.
Первым делом нужно:
- Не нервничать, расслабиться и быть спокойной;
- Не заниматься ничем, связанным с физическими нагрузками;
- Соблюдать режим дня;
- Правильно питаться;
- Избавиться от вредных привычек.
Самое распространенное упражнение по укреплению маточного тонуса в домашних условиях – это «Кошка». Оно поможет вам снять напряжение и нормализует тонус матки.
Следует встать на четвереньки, приподнять голову и прогнуться в спине. Закрепится в этом положении, а затем не спеша вернуться в исходное состояние. Это упражнение можно делать несколько раз на дню. Даже, если все у вас хорошо и нет никаких признаков, можно использовать методику для профилактики.
Беременность – это, наверное, самая прекрасная ступень в жизни каждой женщины. Но если возникают какие-либо настораживающие симптомы, лучше не медля обратиться к врачу. Самолечение в данном случае может усугубить ситуацию и вызвать необратимые последствия.
Поделиться ссылкой:
От крошечного зародыша до маленького человека организм ребенка развивается всего за 9 месяцев. Какие перемены происходят с будущей мамой и какие изменения наблюдаются у нее внутри в течение этого непростого и радостного периода жизни?
Следует отметить, что эмбриональный и акушерский сроки отличаются. Все дело в том, что среди специалистов принято считать срок с первого дня последней менструации, т. е. акушерский срок включает в себя и период подготовки к беременности. Вот и получается, что зародыш только появился, а срок беременности уже составляет две недели. Именно акушерский срок указывается во всех документах женщины и является для специалистов единственным отчетным периодом.
До момента встречи сперматозоид и яйцеклетки прожили определенное время, находясь в стадии развития и созревания. От качества данных процессов существенно зависит развитие будущего плода.
Первая неделя
Рост и созревание яйцеклетки начинается с первого дня цикла. Зрелая яйцеклетка включает 23 хромосомы в качестве генетического материала для будущего зародыша, а также содержит все необходимые для начала его развития питательные вещества. В ней располагаются запасы углеводов, белков и жиров, предназначенные для поддержки зародыша в период первых дней после его возникновения.
Определенное количество яйцеклеток закладывается в каждом яичнике девочки еще до ее рождения. В течение детородного периода они только растут и развиваются, процесса их образования не происходит. К моменту появления девочки на свет количество клеток, из которых в будущем могут развиться яйцеклетки, достигает миллиона, но в течение жизни это количество в значительной степени уменьшается. Так, к моменту полового созревания их остается несколько сотен тысяч, а к зрелости – около 500.
Яичник ежемесячно дает возможность развиться чаще всего одной яйцеклетке, созревание которой происходит внутри пузырька с жидкостью, называемого фолликулом. С первого дня цикла и слизистая матки начинает готовиться к вероятной беременности. Для имплантации, т. е. внедрения образовавшегося зародыша в стенку матки, создается оптимальная среда. Для этого вследствие влияния гормонов происходит утолщение эндометрия, он покрывается сетью сосудов и накапливает необходимые для будущего зародыша питательные вещества.
Мужские половые клетки образуются в половых железах – в яичках или семенниках. Дозревание сперматозоидов происходит в придатках семенников, в которые они перемещаются после образования. Жидкая структура спермы образуется вследствие выделения семенных пузырьков и предстательной железы. Жидкая среда необходима для хранения созревших сперматозоидов и создания для их жизни благоприятных условий.
Количество сперматозоидов достаточно велико: десятки миллионов в одном миллилитре. Несмотря на такое значительное количество, только один из них сможет оплодотворить яйцеклетку. В сперматозоидах находится исключительно генетический материал – 23 хромосомы, которые необходимы для появления зародыша.
Сперматозоидам свойственна высокая подвижность. Попадая в женские половые пути, они начинают свое движение навстречу яйцеклетке. Всего полчаса-час проходит от момента семяизвержения, когда сперматозоиды проникают в полость матки. На проникновение в наиболее широкую часть, которая называется ампулой, у сперматозоидов уходит полтора-два часа. Большинство сперматозоидов гибнет на пути к яйцеклетке, встречая складки эндометрия, попадая во влагалищную среду, цервикальную слизь.
Вторая неделя
В середине цикла яйцеклетка полностью созревает и покидает яичник. Она входит в брюшную полость. Данный процесс называется овуляцией. При регулярном цикле продолжительностью 30 дней овуляция наступает на пятнадцатый. Самостоятельно двигаться яйцеклетка не способна. Когда она покидает фолликул, бахромки маточной трубы обеспечивают ее проникновение внутрь. Маточные трубы характеризуются продольной складчатостью, они заполнены слизью. Мышечные движения труб имеют волнообразный характер, что при существенном множестве ресничек создает оптимальные условия для транспортировки яйцеклетки.
Посредством труб яйцеклетка попадает в наиболее широкую их часть, которая называется ампулярной. Именно в этом месте и происходит оплодотворение. Если встречи со сперматозоидом не произошло, яйцеклетка погибает, а женский организм получает соответствующий сигнал о необходимости запуска нового цикла. Происходит отторжение слизистой оболочки, которая была создана маткой. Проявлением такого отторжения являются кровянистые выделения, которые называются менструацией.
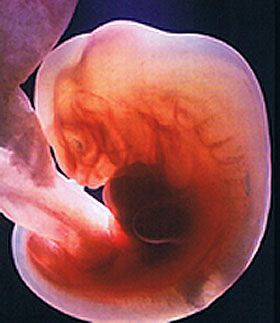
Когда яйцеклетка находится в состоянии ожидания оплодотворения, происходит выделение определенных веществ, которые предназначены для ее обнаружения. Если сперматозоиды находят яйцеклетку, они начинают выделять специальные ферменты, способные разрыхлить ее оболочку. Как только один из сперматозоидов проникает внутрь яйцеклетки, другие этого уже сделать не могут вследствие восстановления плотности ее оболочки. Таким образом, одна яйцеклетка может быть оплодотворена только одним сперматозоидом.
После оплодотворения происходит слияние хромосомных наборов родителей – по 23 хромосомы от каждого. В результате из двух различных клеток образуется одна, которая носит название зигота. Пол будущего ребенка зависит от того, какая из хромосом, Х или Y, была у сперматозоида. Яйцеклетки содержат только Х хромосомы. При сочетании ХХ на свет появляются девочки. Если же сперматозоид содержат Y хромосому, т. е. при сочетании ХY, рождаются мальчики. Как только в организме образовывается зигота, в нем происходит запуск механизма, направленного на сохранение беременности. Происходят изменения гормонального фона, биохимических реакций, иммунных механизмов, поступления нервных сигналов. Женский организм создает все необходимые условия для безопасного развития плода.
Третья неделя
Как только пройдут сутки после образования зародыша, ему понадобится совершить свой первый путь. Движения ресничек и сокращение мышц трубы направляют его в полость матки. В течение этого процесса внутри яйцеклетки происходит дробление на одинаковые клеточки.
По прошествии четырех дней меняется внешний вид яйцеклетки: она теряет круглую форму и становится гроздевидной. Данная стадия называется морула, начинается эмбриогенез – важный этап развития зародыша, на протяжении которого происходит формирование зачатков органов и тканей. Дробление клеток продолжается несколько дней, на пятый образуются их комплексы, которым присущи различные функции. Центральное скопление образует непосредственно эмбрион, наружное, называемое трофобласт, предназначено для расплавления эндометрия – внутреннего слоя матки.
5-7 дней уходит у зародыша на путь к матке. Когда происходит имплантация в ее слизистую оболочку, количество клеточек доходит до ста. Термин имплантация обозначает процесс внедрения эмбриона в слой эндометрия.
После оплодотворения на седьмой или восьмой день происходит имплантация. Первым критическим периодом беременности является данный этап, поскольку эмбриону впервые придется продемонстрировать свою жизнеспособность.
В течение имплантации происходит активное деление наружных клеток эмбриона, а сам процесс занимает порядка сорока часов. Количество клеток снаружи эмбриона резко увеличивается, они вытягиваются, происходит проникновение в слизистую оболочку матки, а внутри образуются тончайшие кровеносные сосуды, которые необходимы для поступления к эмбриону питательных веществ. Пройдет время, и эти сосуды преобразуются сначала в хорион, а впоследствии и в плаценту, которая сможет снабжать плод всем необходимым вплоть до появления младенца на свет.
Эмбрион на данном этапе жизни называется бластоциста. Он контактирует с эндометрием, расплавляет своей деятельностью клетки эндометрия, создает для себя дорожку к более глубоким слоям. Происходит сплетение кровеносными сосудами эмбриона с организмом мамы, что позволяет ему сразу же начать добывать полезные и нужные для развития вещества. Это жизненно необходимо, поскольку к данному времени запас, который несла в себе зрелая яйцеклетка, оказывается исчерпанным.
Далее начинается производство клетками трофобласта, т. е. наружными клетками хорионического гонадотропина человека, – гормона ХГЧ. Распространение данного гормона по всему организму оповещает его о наступлении беременности, что обуславливает запуск активной гормональной перестройки и начало соответствующих изменений в организме.
После оплодотворения и до запуска ХГЧ проходит, как правило, восемь или девять дней. Поэтому уже с десятого дня после оплодотворения становится возможным определение данного гормона в крови матери. Такой анализ является наиболее достоверным подтверждением наступления беременности. Тесты, которые предлагаются сегодня для определения беременности, основываются на выявлении данного гормона в моче женщины. После первого дня задержки менструации при ее регулярном цикле уже возможно определить беременность с помощью теста самостоятельно.
Что происходит с женщиной на третьей неделе беременности
Если женщина планирует беременность, 21-24 дни при условии регулярного цикла должны стать для нее важными. Это период возможной имплантации, когда собственному образу жизни следует уделить особенное внимание. Нежелательны в данный период тепловые воздействия и чрезмерные физические нагрузки, также следует предотвратить влияние различного рода излучений.
Женщина ничего не ощущает на данном этапе, т. к. имплантация не имеет внешних признаков. Если собственный образ жизни скорректировать в соответствии с простыми правилами, перечисленными выше, получится создать оптимальные условия для успешной имплантации.
Четвертая неделя
На четвертой акушерской неделе или второй неделе жизни зародыша его организм состоит из двух слоев. Эндобласт – клетки внутреннего слоя – станут началом пищеварительной и дыхательной систем, эктобласт – клетки внешнего слоя – дадут старт развитию нервной системы и кожи.
Размер эмбриона на данной стадии составляет 1,5 мм. Плоское расположение клеточек обусловило название зародыша данного возраста – диск.
Четвертая неделя характеризуется интенсивным развитием внезародышевых органов. Такие органы должны окружить зародыш и создать для его развития максимально благоприятные условия. Будущие плодные оболочки на данном этапе называются амниотический пузырь, также развиваются хорион, который впоследствии станет плацентой, и желточный мешок, являющийся складом питательных веществ, необходимых зародышу.
Что происходит с женщиной на четвертой неделе беременности
Если на четвертой неделе с женщиной и происходят изменения, то они являются совсем незначительными. Пока гормоны не достигли того уровня, чтобы оказать существенное влияние на состояние ее здоровья. Вероятны сонливость, перепады настроения, увеличение чувствительности молочных желез.
Основными помощниками будущей мамы на четвертой неделе, как и в течение всей беременности, являются свежий воздух, правильно подобранное питание и хорошее настроение.
Dueholm, C. Møller, S. Rydbjerg, E. S. Hansen, G. Ørtoft
P.G.Leone, D.Timmerman, T.Bourne, L.Valentin, E.Epstein, S.R.Goldstein, H.Marret, A.K.Parsons, B.Gull, O.Istre, W.Sepulveda, E.Ferrazzi, T.Van den Bosch
Трансвагинальное ультразвуковое обследование имеет большое значение в диагностике рака эндометрия у женщин с постменопаузальным кровотечением. Женщины с эндометрием толщиной ≤ 4 мм, измеренным с помощью трансвагинального сканирования, имеют низкий риск развития рака эндометрия (1 на 100 случаев, если они не принимают заместительную гормональную терапию, 1 на 1000, если они принимают терапию). У женщин с постменопаузальным кровотечением и толщиной эндометрия ≥ 5 мм присутствует высокий риск рака эндометрия (1 на 4 случая), поэтому необходимо получить качественный внутриматочный соскоб для гистологического анализа. Ультразвуковое исследование может предоставить информацию об индивидуальном риске злокачественных новообразований у женщин в постменопаузе с кровотечением и толщиной эндометрия ≥ 5 мм.
Наше исследование включает женщин с постменопаузальным кровотечением и толщиной эндометрия ≥ 5 мм, который был измерен трансвагинальным датчиком. Исследование проводилось в Университетской клинике в Орхусе, Дания, в период с ноября 2010 по февраль 2012. Всем женщинам проводили трансвагинальное сканирование (TVS) и гель-инфузионную сонографию (ГИС), все были запланированы на гистероскопию с резектоскопической биопсией и дополнительным выскабливанием для оценки внутриматочной патологии (Таб.1).
Таблица.1. Схема отбора пациентов для исследования.
Трансвагинальное сканирование (TVS)
TVS проводили на аппарате Voluson E8 Expert, оборудованном эндовагинальным датчиком (6-12 МГц), согласно протоколу сканирования. Параметры допплерографии была настроены заранее, стандартизировано (частота 6 МГц, коэффициент усиления мощности допплера 50, динамический диапазон 10 дБ; персистентность 2, цвет карты 1, фильтр 3).
TVS сканирование включало визуальную оценку следующих параметров, определенных Международной Группой Опухолевого Анализа Эндометрия (IETA): толщина эндометрия, его эхогенность (гипер-, гипо-, и изоэхогенный, гомо / гетерогенный), кистозный компонент (да / нет), если есть, то ровные или неровные пределы, границы эндометрия (ровные или неровные, гомо- / гетерогенные), линия смыкания (да / нет), прервана (да / нет)).
Анализ энергетического допплера включал визуальную оценку следующих параметров: сосуды (имеющиеся (да / нет), наличие доминирующего сосуда (да / нет), если доминирующий сосуд есть, то единичный (да / нет) или двойной (да / нет), происхождение (фокусное / мультифокусное) множественные сосуды (да / нет); разветвления (да / нет), если есть разветвления, то упорядоченные / беспорядочные, круговое направление сосудов (да / нет). Мы оценивали субъективно: большие сосуды (да / нет) , цветной допплер (да / нет), плотность расположения сосудов (да / нет).
Гель-инфузионная сонография (ГИС)
ГИС была проведена после TVS. Мы использовали небольшой гибкий стерильный катетер, оснащенный шприцем на 10 мл, содержащий Instillagel® (E.Tjellesen A / S, Lynge, Дания), который вводился в полость матки. У пациентов с непроходимой шейкой матки мы использовали небольшой расширитель Гегара. Введение геля в полость матки проводили под контролем УЗИ.
Полость матки затем сканировали в сагиттальной и поперечной плоскостях, оценивая те же параметры, что и для обычного TVS. Также были оценены: наличие образования, его локализацию и процент поражения эндометрия (то есть повреждено ≤ 25% поверхности) (да / нет); Структура поверхности локального повреждения (равномерная / неравномерная); Структура общей поверхности эндометрия (гладкая, полиповидная, неровная).
Гистероскопия
Амбулаторная гистероскопия проведена всем пациентам с использованием местной или общей анестезии. У 112 пациентов гистероскопия была выполнена сразу после ультразвукового исследования, у других пациентов при следующем визите в течение 3-х недель после ультразвукового исследования. Во время гистероскопии были предприняты попытки удалить всю ткань из полости матки. У одного пациента были отобраны от трех до пяти образцов эндометрия.
Расчет риска развития рака эндометрия по балльной системе
(Risk of endometrial cancer score (REC score))
На основании наших анализов, мы разработали систему подсчета баллов риска развития рака эндометрия (Рис.1). Система подсчета баллов включила индекс массы тела (≥30 = 1 балл), толщину эндометрия (≥10мм = 1 балл), (≥15мм = 1 балл), наличие васкуляризации, доминантный сосуд (присутствует = 1 балл), несколько сосудов (присутствуют = 1 балл), большие сосуды (присутствуют = 1 балл) и плотно расположенные сосуды (присутствуют = 1 балл), прерывистая эндомиометриальная зона (присутствует = 1 балл) и неровная поверхность эндометрия при ГИС (присутствует = 1 балл). Добавление этих значений составляет балл риска развития рака эндометрия. Количество баллов 3 для TVS или 4 для ГИС показали хорошие результаты при сканировании и правильно диагностировали высокий уровень развития рака эндометрия у около 90% всех пациентов.
Рис.1. Схематическое изображение определения риска развития рака эндометрия по балльной системе.
УЗИ параметры исследования эндометрия определены Международной Группой Опухолевого Анализа Эндометрия (IETA)
Толщина эндометрия измеряется в сагиттальной плоскости. Калиперы должны быть размещены на границе эндометриально-миометриального слоя, перпендикулярно средней линии эндометрия (рис.2). Когда присутствует жидкость, тогда измеряется толщина отдельных частей эндометрия и сумма их записывается (рис.2b).
Рис.2. Схематическое и УЗ-изображение измерения эндометрия в норме (а), и при наличии внутриматочной жидкости (b).
Эхогенность эндометрия оценивается по сравнению с эхогенностью миометрия, как гиперэхогенный, изоэхогенный или гипоэхогенный.
Гомогенность эндометрия оценивается по его структуре. “Гомогенный” эндометрий является однородным и имеет трехслойную структуру (Рис.3). “Гетерогенный” эндометрий описывается, если есть неоднородность структуры, асимметрия или кистозные образования (Рис.4).
Рис.3. “Гомогенный” эндометрий: (a) схематическое изображение трехслойного эндометрия, (b) гипоэхогенный, (c) гиперэхогенный, (d) изоэхогенный.
Рис.4. “Гетерогенный” эндометрий: на однородном фоне визуализируются кистозные образования с ровными краями (а), на однородном фоне наблюдаются кистозные образования с неровными краями (b), гетерогенный фон без кистозных участков (с), на гетерогенном фоне присутствуют кистозные образования с ровными краями (d) и на гетерогенном фоне кистозные образования с неровными краями (е).
Эндометрий считается “линейным”, если линия смыкания листков эндометрия определяется как прямая, и “нелинейным”, если линия смыкания визуализируется как “зазубренная” или “прерванная” или вообще отсутствует (рис.5).
Рис.5. Линия смыкания листков эндометрия: “линейная” (а), “зазубренная” (b), “прерванная” (с) и такая, которая не визуализируется (d).
Эндометриально-миометриальный участок описывается как “ровный”, “неровный”, “прерванный” или “неопределенный” (рис.6).
Рис.6. Эндометриально-миометриальный участок: “ровный” (a), “неровный” (b), “прерванный” (c) и “неопределенный” (d).
Внутриматочная жидкость описывается как анэхогенная, изоэхогенная, смешанной эхогенности (Рис.7).
Оценка допплерометрии
Настройки допплера должны быть скорректированы, чтобы обеспечить максимальную чувствительность (частота ультразвука не менее 5,0 МГц, частота повторения импульсов (PRF) 0,3-0,9 кГц, фильтр стенки сосудов 30-50 Гц, усиление цвета допплера должно быть уменьшено до тех пор, пока все цветовые артефакты не исчезнут).
Допплер оценивается по присутствию кровотока: 1 балл дается, когда нет потока цветных сигналов в эндометрие, 2 балла, если только минимальный кровоток может быть обнаружен, 3 балла – когда умеренный кровоток присутствует, и оценка 4, когда проявляется значительный кровоток (Рис.8) .
…
ОБСУЖДЕНИЕ
Мы построили систему подсчета баллов (REC), что позволяет эффективно отличать доброкачественные и злокачественные образования эндометрия. REC система подсчета баллов правильно определила новообразования у девяти из 10 женщин в постменопаузе с толщиной эндометрия ≥ 5 мм. Подход расчета баллов может быть использован для снижения количества проведения инвазивных процедур.
Мы пользовались терминами и классификацией, определенными Международной Группой Опухолевого Анализа Эндометрия (IETA), которые можно использовать для измерения и описания патологии с локализацией в полости матки. Основная цель данной работы заключается в создании списка терминов и определений, которые могут быть использованы как в ежедневной практике врачей, так и в научных исследованиях.
Источник: https://rh.ua/ru/statti/ieta-ocenka-endometriya-op…
Понравилась запись? Считаете ее полезной или интересной? Поддержите автора! Интересно 48
Матка женщины состоит из двух слоев: внутренний базальный слой и наружный функциональный. Именно наружный слой реагирует на гормональные изменения цикла и отторгается ежемесячно с менструацией. В случае гормональных нарушений происходит разрастание функционального эндометрия, что является патологией, и при отсутствии лечения существует риск возникновения атипичных клеток, что относится к предраковым заболеваниям.
Основная причина чрезмерного разрастания эндометрия – это повышенная выработка эстрогенов и недостаток прогестерона. Чаще всего, данная патология диагностируется у женщин в предменопаузе и у девочек- подростков. Оба состояния связаны с гормональной перестройкой организма. Для гиперплазии эндометрия характерен ановуляторный цикл – отсутствие овуляции.
Что может спровоцировать гиперплазию эндометрия?
Дефицит прогестерона и излишняя выработка эстрогена происходят вследствие следующих причин:
- синдром поликистозных яичников или дисфункция яичников
- нарушение работы системы гипофиз-гипоталамус
- проблемы с поджелудочной железой, в том числе сахарный диабет
- заболевания коры надпочечников
- гипертония
- ожирение
- заболевания щитовидной железы
- опухоли яичников
- Воспалительные заболевания органов малого таза
- Миома матки
- Аденомиоз
- Аборты и диагностические выскабливания
- Длительный прием гормональных препаратов
- Наследственный фактор
Какие симптомы характерны для гиперплазии эндометрия?
- Задержка менструации и длительные мажущие выделения после нее
- Обильные менструации
- Прорывные кровотечения со сгустками
- Отсутствие овуляции и как следствие – невозможность забеременеть
Все эти симптомы могут сопровождать миому матки или даже выкидыш на раннем сроке, поэтому необходимо сделать УЗИ малого таза, чтобы определить причину нециклических выделений.
Способы диагностики гиперплазии эндометрия
Узи органов малого таза влагалищным датчиком определяет толщину эндометрия. Толщина эндометрия меняется на протяжении всего цикла, в период перед месячными фиксируется самое высокое значение. Для диагностики следует проводить УЗИ в первой половине цикла, обычно на 7-10 день. Толщина свыше 15 мм дает повод заподозрить патологию и направить пациентку на гистероскопию – внутреннее обследование матки гистероскопом (специальным оптическим прибором), сопровождающееся диагностическим выскабливанием эндометрия и исследование полученного материала для типирования гиперплазии. Так УЗИ дает лишь 68 процентов информативности при гиперплазии, а для гистероскопии это значение достигает 94 процентов.
Аспирационная биопсия – еще один метод диагностики, когда кусочек эндометрия, взятый из полости матки, направляется на гистологическое исследование.
В некоторых случаях гинеколог может направить пациентку на анализ крови на гормоны: эстроген и прогестерон, гормоны щитовидной железы и надпочечников.
Лечение гиперплазии.
Самым эффективным способом лечения гиперплазии эндометрия является раздельное диагностическое выскабливание. Проводится в условиях стационара, обычно под наркозом. Затем полученный эндометрий отправляется на гистологию, и в зависимости от полученного результата исследования назначается гормональное лечение.
Гормонотерапия нужна для подавления разрастания эндометрия и регулирования гормонального фона. Гормональное лечение зависит от возраста пациентки. Так женщинам до 35 лет назначают комбинированные оральные контрацептивы.
Лечение гестагенами – еще один способ гормонотерапии, подходит для лечения гиперплазии эндометрия любого типа. Спираль Мирена – это один из таких вариантов. Но существует и таблетированная форма – это назначение препаратов Утрожестан или Дюфастон.
Не следует пренебрегать гормональной терапией, так как процент рецидивов высок (полипы могут возникнуть вновь после их удаления и не один раз), а обильные кровотечения осложняются анемией.
Перезвоните мне + Сроки выполнения анализов CITO CITO – это значит, что результат будет выдан на следующий день: (т.е. срок выполнения срочного cito-исследования – 1 рабочий день, не считая дня взятия биоматериала, и результат будет выдан до 23:59 дня, следующего за днём взятия). Сito-исследование доступно только для лабораторных регионов. Спасибо! Ваша заявка принята! Обращаем ваше внимание: оператор свяжется с Вами в течение часа после обращения. Заявки, отправленные после 20:00 по московскому времени, обрабатываются на следующий день. Спасибо за обращение! Скачать презентацию Вы не можете оформить заявку. Обращаем ваше внимание: Обследование могут пройти все желающие, не имеющие признаков простудных заболеваний и не контактировавшие с людьми, инфицированными COVID-19.