Содержание
- Операция «Трансплантация»
- Клеточный банк
- Возрастная дегенерация желтого пятна
- Центральная серозная хориопатия
- Диабетическая ретинопатия
- Наследственные дистрофии сетчатки
- Пигментная дистрофия
- Виды дистрофии сетчатки
- Симптомы
- Диагноз дистрофии сетчатки глаза
- Виды дистрофических заболеваний сетчатки
- Симптомы дистрофических заболеваний сетчатки
- Причины дистрофических заболеваний глаза
- Диагностика заболевания
- Лечение дистрофических заболеваний сетчатки глаза

По данным Всемирной Организации Здравоохранения (ВОЗ), возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы. В мире этой болезнью страдают более 150 миллионов пациентов.
О современных методах лечения возрастной макулярной дегенерации нам рассказала заместитель главного врача по медицинской части Республиканской клинической офтальмологической больницы, ассистент кафедры КГМА Эльмира Абдулаевна Абдулаева.
– Эльмира Абдулаевна, как часто это заболевание встречается на практике?
— Возрастная макулярная дегенерация (ВМД) – это хронический дегенеративный (дистрофический) процесс, происходящий в пигментном эпителии, мембране Бруха и хориокапиллярном слое. При этом поражается центральная область сетчатки – макула, в результате человек постепенно теряет центральное зрение. Макула является небольшой, но жизненно важной областью сетчатки, которая состоит из плотно упакованных палочек и колбочек.
Это заболевание занимает второе место среди причин первичного выхода на инвалидность с заболеваниями глаз в Республике Татарстан и составляет 38,7 — 40,1% среди всех причин инвалидизации по зрению. К нам с данной патологией обращаются часто.
Существуют две формы ВМД- сухая(85 %) и влажная(15%). Сухая форма ВМД протекает бессимптомно. Влажная форма (15%) характеризуется ростом новообразованных кровеносных сосудов, в основе которой лежат нарушения ангиогенеза. В течение 5 лет у 42% пациентов с неоваскуляризацией на одном глазу развивается неоваскуляризация на парном глазу. У 10–20% пациентов с сухой ВМД происходит переход в неоваскулярную («влажную», экссудативную) форму. При неоваскулярной форме потеря зрения может наступить быстро: у 70% пациентов с неоваскулярной формой зрение падает до 0.1 в течение двух лет. Мы участвовали в эпидемиологическом исследовании больных ВМД. В результате было выявлено, что ВМД в Республике Татарстан встречается у пациентов до 50 лет – 6 %, от 50 до 58 – 16 %, от 60 до 68 – 22 %, от 70 и старше – 57 %.
– Какие существуют факторы риска, которые приводят к возрастной дегенерации сетчатки глаза?
– Чаще всего этому заболеванию подвержены женщины старше 50 лет. С возрастом сетчатка глаза истончается, что приводит к нарушению работы кровеносных сосудов глаза и накоплению вредных продуктов жизнедеятельности. Конечно, большую роль играет наследственная предрасположенность, а также светлая радужка (голубые глаза), курение, интенсивное воздействие света (УФ), артериальная гипертензия, атеросклероз, ухудшение антиоксидантного статуса являются предрасполагающими факторами.
– С какими жалобами обращаются пациенты с возрастной макулярной дегенерацией?
– У таких пациентов происходит снижение остроты зрения, а именно, ухудшается восприятие цвета, пациенты жалуются на наличие черного пятна перед глазом, буквы исчезают при чтении, восприятие предметов происходит в искаженном виде. Это хроническое заболевание. Научными исследованиями доказано, что у больных, поддерживающих состояние макулы, снижение зрения происходит значительно медленнее по сравнению с пациентами, которые не обращают внимание на состояние глаз.
– Какие существуют современные методы диагностики и лечения ВМД?
– Одним из простых методов диагностики ВМД является визометрия( проверка остроты зрения). Выявление начальных проявлений ВМД осуществляется с помощью осмотра глазного дна — офтальмоскопия. Следующий метод — флюоресцентная ангиография. При флюоресцентной ангиографии после внутривенного введения контрастного вещества — флюоресцеина натриевой соли специальной фотокамерой осуществляют высокочастотную фотосъемку сосудов глазного дна. Этот метод улучшает визуализацию мелких сосудов сетчатки и сосудистой оболочки, позволяя в целом оценить сосудистое ложе сетчатки и кровообращение в ней.
Самый современный метод исследования, который поможет точно определить форму ВМД – оптическая когерентная томография(ОКТ). Мы получаем послойные срезы сетчатки и можем определить размеры поражения и площадь. ОКТ – это возможность получения морфологической информации на микроскопическом уровне, в каких слоях идут какие процессы. С помощью ОКТ мы ведем динамическое наблюдение пациента и оцениваем эффективность лечения.
Для самоконтроля необходимо один раз в месяц проверять зрение по сетке Амслера. Пациент на расстоянии 30 см смотрит на центральную метку теста и обращает внимание на линии. При появлении искажений линий необходимо обратиться к офтальмологу.
Что касается лечения сухой формы ВМД, то пациентам мы рекомендуем употреблять в пищу желто-зеленые овощи и фрукты, рыбу, а также лютеин-содержащие препараты. Употребление в пищу фруктов и овощей богатых лютеином и зеаксантином снижает риск развития тяжелой формы ВМД на 43%. Лютеин и зеаксантин являются главными пигментами желтого пятна и обеспечивают оптическую защиту зрительных клеток
На сегодняшний день во всем мире существует методика лечения влажной формы ВМД с введением внутрь глаза – ингибитора ангиогенеза, который снимает симптомы и приостанавливает процесс неоваскуляризации. С помощью этой методики мы предотвращаем дальнейшее прогрессирование возрастной макулярной дегенерации и улучшаем зрение. Существует методика лазерного лечения влажной формы ВМД. Сегодня используются современные трехцветные лазеры, с помощью которого мы проводим комбинированное лечение, включающее лазерную хирургию с применением анти-VEGF- препаратов, где воздействие на патологический процесс происходит на этапе формирования и роста новообразованных сосудов. Наука не стоит на месте и идет разработка других анти-VEGF- препаратов.
– Какой прогноз состояния пациента с ВМД вы даете?
– К сожалению, полного излечения от ВМД не происходит. Можно говорить только о приостановлении процесса прогрессирования заболевания, его профилактики и стабилизации. В Республиканской клинической офтальмологической больнице один раз в месяц мы проводим школы для пациентов с ВМД, где более детально рассказываем об этом заболевании и даем рекомендации по профилактике и лечению заболевания, а также проводятся круглые столы для врачей.
Гульнара Абдукаева
Ученые МФТИ в сотрудничестве с исследователями Гарварда вырастили клетки сетчатки, которые способны врастать в глаза. Это первая в мире успешная попытка трансплантации ганглионарных клеток (нейроны сетчатки, которые разрушаются при глаукоме), полученных из стволовых клеток в лабораторных условиях. Далее выращенные клетки нужно будет трансплантировать в сетчатку. Ученые проверили технологию на мышах и удостоверились в успешном встраивании клеток и их выживании на протяжении года. В дальнейшем исследователи планируют создать специализированные банки клеток, которые позволят индивидуально подбирать терапию для каждого пациента.
Операция «Трансплантация»
Первую в мире успешную попытку выращивания и трансплантации ганглионарных клеток сетчатки из стволовых произвели ученые лаборатории геномной инженерии МФТИ в сотрудничестве с исследователями Гарвардской медицинской школы. Ганглионарные клетки ответственны за передачу зрительной информации, и именно они повреждаются при глаукоме. Ученым удалось не только вырастить нейроны (ганглионары считаются специализированными нейронами), но и трансплантировать их в глаза мышей, добившись правильного врастания искусственной ткани сетчатки. Как известно, без лечения развитие глаукомы может привести к необратимому повреждению части зрительного нерва и, как следствие, потери части визуального поля. Прогрессируя в течение долгого времени, эта болезнь может привести и к полной слепоте.

Клетки сетчатки были выращены в специальных органоидах, ткань формировалась в пробирке, рассказал «Известиям» младший научный сотрудник лаборатории геномной инженерии МФТИ Евгений Кегелес. Потом эти клетки пересадили мышам, которые были распределены в несколько групп.
— Были мыши с моделью глаукомы, мыши с повышенным внутриглазным давлением и те, у которых были удалены собственные ганглионары, — отметил Евгений Кегелес. — Были также новорожденные мыши: мы проверяли гипотезу более успешной приживаемости молодых ганглионарных клеток в формирующейся сетчатке. В результате оказалось, что клетки встроились и прорастили аксоны, которые позволят связать глаз с мозгом. Улучшенная выживаемость клеток у новорожденных мышей дает нам перспективное направление для поиска наилучшего микроокружения.
По словам Евгения Кегелеса, эти клетки успешно просуществовали внутри сетчатки 12 месяцев, что является серьезным сроком для такого исследования. Ученым удалось убедиться, что они получают зрительные сигналы, однако то, что клетки передают сигналы в мозг, со стопроцентной уверенностью утверждать пока нельзя.
— Мы точно знаем, что выращенные клетки встраиваются куда надо, протягивают аксоны в мозг, но их функциональность оценить пока невозможно, — объяснил Евгений Кегелес. — Это связано с тем, что до сих пор нам не удалось вырастить большое количество клеток. Это вопрос ближайших лет.
По его словам, исследователям нужен год, чтобы они смогли оценить функциональность клеток на мышиных моделях. В течение этого времени можно будет получить доказательство, что клетки не просто правильно встроены в структуру глаза, а они именно «видят».
Клеточный банк
Сейчас мышиные клетки сетчатки удается вырастить примерно за 21 день. В случае человека это будет от 50 до 100 дней, говорят ученые МФТИ.
Однако, скорее всего, человеку с глаукомой, готовящемуся к трансплантации, не нужно будет выращивать ткань сетчатки из собственных стволовых клеток. Так как глаз является иммунопривилегированным органом, где отторжения редки, возможно создать банк клеток для таких пациентов. Там будут размещены или выращенные клетки сетчатки от универсального донора, или из индуцированных плюрипотентных стволовых клеток. Это значит, что можно будет заранее вырастить клетки, заморозить их и, когда пациент с глаукомой обратится за помощью, подобрать для него наилучший клеточный вариант для трансплантации.
Земля не плоская: вернуть объемное зрение помогут компьютерные очки Разработанный российскими учеными прибор исправит серьезную патологию за несколько месяцев в домашних условиях
Впоследствии эту технологию можно будет применять и для лечения других заболеваний глаз, например дистрофии сетчатки. Однако выращивать придется другие клетки.
— Нобелевскую премию за индуцированные плюрипотентные стволовые клетки дали почти 10 лет назад, в 2012 году, — отметил руководитель лаборатории геномной инженерии Павел Волчков. — Так называемый хайп, когда буквально все научные коллективы считали своим долгом заниматься этой тематикой, давно угас. Сейчас настало время не просто слов, а реальных технологий на основе iPS (искусственные плюрипотентные стволовые клетки человека. — «Известия»). И именно к таким технологиям относится исследование по трансплантации ганглионаров сетчатки. Это возможность показать, что стволовые клетки реально можно применить на практике, с их помощью можно что-то исправить. Хотя эта работа еще не доведена до клиники, но она уже в нескольких шагах от реальной пересадки с целью лечения глаукомы.
Учитывая большой опыт экспериментальных работ мировых ученых и активное изучение вопроса заместительной клеточной терапии в офтальмологии, в дальнейшем метод может привести к прорыву в диагностике и лечении глаукомы, считает заведующая отделением офтальмологии ФГБУ НМИЦО ФМБА России, действительный член Европейского общества катарактальных и рефракционных хирургов (ESCRS), член Российского общества офтальмологов Ника Тахчиди.
Слепой метод: что помогает незрячим ориентироваться в телефоне и мире Прототипов сотни, реально доступных устройств — единицы
— В ряде зарубежных работ показано, что введенные клетки встраиваются в сетчатку и частично дифференцируются в клетки сетчатки. В настоящее время описаны и обсуждаются два основных механизма действия клеток in vivo и in vitro. Замещающая терапия — когда клетки, образующиеся в результате дифференцировки введенных стволовых клеток, «включаются» в восстанавливаемую ткань. «Эффект стороннего наблюдателя» — когда вводимые стволовые клетки оказывают противовоспалительное, трофическое или иммуномодулирующее действие на восстанавливаемую ткань. Однако, несмотря на прорыв в изучении морфофунциональных свойств стволовых клеток, обеспечить гарантированное послойное замещение культивированными клетками поврежденных участков сетчатки при использовании практикуемых методов введения на сегодняшний день невозможно, что и подтверждается рядом экспериментальных работ, — сказала Ника Тахчиди.
Впрочем, многие ученые в мире сейчас работают в этом направлении, пытаясь создать клеточную терапию лечения атрофии зрительного нерва, дистрофии сетчатки и глаукомы, отметила заведующая отделением офтальмологии клинико-диагностического центра «Медси», врач-офтальмолог Ирина Евсегнеева.
— Но никаких данных на сегодняшний день о том, что пересаженные клетки передают изображение, нет. Любая идея, как это сделать, заслуживает внимания, — сказала она.
По оценке ученых МФТИ, на доведение технологии до применения в лечебной практике уйдет примерно 10 лет.
Читайте также 229
Автор: врач, к. м. н., Юдинцева М. С., m.yudintseva@vidal.ru
Дистрофии (дегенерации, абиотрофии) – это наиболее частые из заболеваний сетчатки. Дистрофические заболевания заключаются в постепенной гибели клеток сетчатки, вследствие которого происходит постепенное снижение зрения. Они бывают наследственного происхождения и приобретенные. Часто дистрофии сетчатки бывают первым признаком каких-либо системных заболеваний (нарушения обмена веществ, эндокринные заболевания, митохондриальные заболевания). Рассмотрим некоторые из них.
Возрастная дегенерация желтого пятна
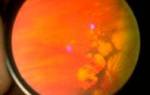
Это основная причина постепенного, безболезненного двухстороннего ухудшения зрения у пожилых людей. В большинстве случаев при этом заболевании под сетчаткой в области желтого пятна (область сетчатки, отвечающая за центральное зрение) происходит отложение определенных веществ, в результате чего возникают очаги отслойки и атрофии пигментного эпителия. При этом нарушается функция фоторецепторов и ухудшается зрение. Пациенты жалуются на резкое снижение зрения, туман перед глазами, выпадение участков зрения. В настоящее время не существует методов, способных остановить развитие возрастной дегенерации желтого пятна. Выпускаются специальные наборы витаминов (А,С,Е) и микроэлементов (цинк, медь, селен), однако нет данных об их эффективности. Другая, более редкая, форма возрастной дегенерации сетчатки связана с разрастанием сосудов под сетчаткой в области желтого пятна. Эти разрастания приподнимают сетчатку, вследствие чего возникают зрительные искажения и затуманивание зрения. Для лечения этой формы используют лазерную коагуляцию, однако во многих случаях заболевание рецидивирует.
Центральная серозная хориопатия
Развивается в основном у мужчин в возрасте от 20 до 50 лет. При этом заболевании под сетчаткой происходит накопления сосудистого выпота, который ведет к появлению небольших очажков отслойки сетчатки, зрение ухудшается. Если в процесс вовлекается желтое пятно – возникают искажения зрения. В некоторых случаях для лечения эффективна лазерная коагуляция.
Диабетическая ретинопатия
Является частым осложнением сахарного диабета и связана с поражением мелких сосудов, питающих сетчатку. В большинстве случаев подобных осложнений можно избежать, грамотно контролируя уровень сахара в крови. Также профилактикой развития диабетического поражения сетчатки служит панретинальная лазерная коагуляция.
Наследственные дистрофии сетчатки
Могут проявляться с первых месяцев жизни или развиваться очень медленно. Пациенты обычно жалуются на ухудшение сумеречного зрения, неприятные ощущения при взгляде на свет. Могут возникать вспышки перед глазами (фотопсия). Иногда предметы могут видеться искаженными (метаморфопсия). Больные могут испытывать затруднение при передвижении по лестнице, особенно при плохом освещении, при переходе через улицу.
Пигментная дистрофия
Это собирательное название группы наиболее часто встречающихся наследственных дистрофий. При этом виде дистрофий происходит неравномерное отложение пигмента на периферии сетчатки. Эти отложения иногда называют «костные тельца». Поражаются оба глаза. С течением времени количество «костных телец» увеличивается, очаги сливаются и распространяются по сетчатке и приближаются к центру глазного дна. Болезнь может начаться в детском возрасте, но иногда первые признаки возникают только во второй половине жизни. Первой жалобой пациентов бывает нарушение сумеречного зрения (куриная слепота). Больные плохо ориентируются в сумерках и при плохом освещении. В дальнейшем постепенно сужаются поля зрения и снижается острота. Зрение постепенно падает и к 40-60 годам наступает слепота. Лечение пигментной дистрофии сетчатки не разработано. Назначаются препараты улучшающие питание и кровоснабжение сетчатки, зрительного нерва. Курсами два раза в год. Лечение обычно мало эффективно. 2012-03-18Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.Список использованной литературы
- Офтальмология. Национальное руководство. / под ред. С.Э. Аветисова , Е.А. Егорова, Л.К. Мошетовой, В.В. Нероева, Х.П. Тахчиди. – М.: ГЭОТАР-Медиа, 2019. – 752 c.
- Заболевания и повреждения органа зрения. / Е.Е. Сомов. – СПб. ППМИ, 1995. – 78 c.
- Глазные болезни. / Под ред. В.Г. Копаевой: Учеб. для студентов мед. вузов. – М.: Медицина, 2002. – 424 c.
- Диагностические исследования и лечебные манипуляции при глазной патологии. / В.Н. Алексеев, В.И. Садков, Е.Б. Мартынова, Т,Н. Медведникова. – Санкт-Петербургская государственная медицинская академия им. И. И. Мечникова, 2000 г. – 36 c.
- Неотложная офтальмология: учебное пособие. / Под ред. Проф. Е.А. Егорова. – М.: ГЭОТАР-Медиа, 2007. – 184 c.
Читать далееВас может заинтересовать
- Конъюнктивит
- Астигматизм
- Средства по уходу за глазами
- Ретинит
- Ретинопатия
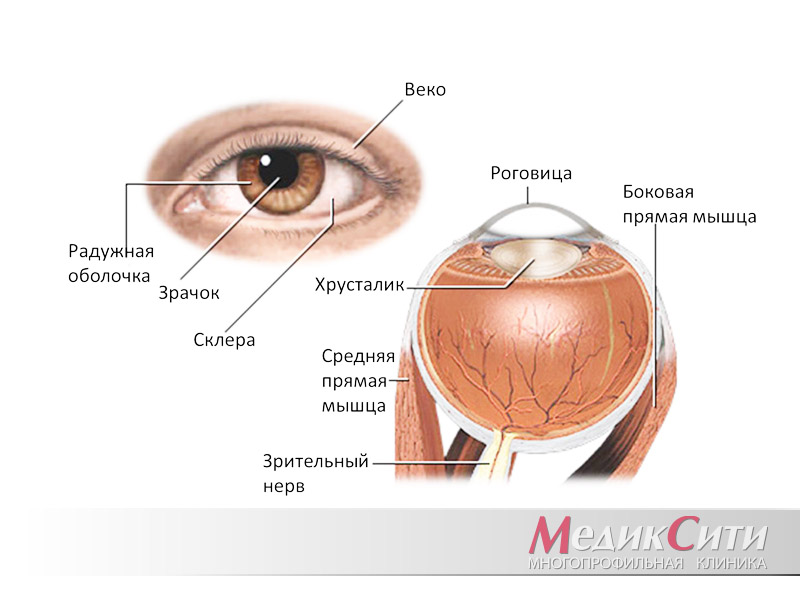
Составляющая внутренней оболочки глаза – сетчатка состоит из 10 микрослоев при своей общей толщине всего в 0,4 мм. Каждый микроскопический слой выполняет определенный спектр функций в зрительном процессе.
Виды дистрофии сетчатки
В медицине существует различие центральной и периферической зоны сетчатки глаз. Именно центральная отвечает за четкость, детальность, восприятие цветов и качество зрения при ярком освещении. В свою очередь периферическая – отвечает за пространственное восприятие. Включая ориентацию и качество визуального ряда, при недостаточной освещенности (ночное время). Такое различие функций обусловлено физиологическим строением зон. В центральной зоне сосредоточены «колбочки», в периферийной – «палочки». Эти фоторецепторы отличаются уникальной структурой, чем обусловлено разграничение выполняемых ими функций. Заполнение глаза «колбочками» и «палочками» не имеет четких границ, зернистый слой сетчатки полностью заполнен фоторецепторами с разной степенью концентрации в зависимости от глазной зоны. При этом визуальное восприятие возможно при функционировании всей сетчатки Существует такое определение сетчатки, как «истинная ткань мозга, выдвинутая на периферию». Питание этого органа обеспечивается сложной сеткой из капилляров и сосудов, которыми пронизана сетчатка. Разрушение тканей характеризует процесс дистрофии сетчатки. Часто данный процесс возникает у пожилых пациентов и тогда болезнь классифицируется, как возрастная дистрофия сетчатки глаза. Дистрофия этого органа также имеет разделение на периферическую (подробная статья – здесь) и центральную (подробная статья – здесь). Несмотря на то что, центральная дистрофия, по мнению многих офтальмологов, представляет большую опасность, периферическая дистрофия также требует оперативного принятия мер. Абсолютная слепота может стать результатом поражения сетчатки.
Симптомы
Бессимптомность – главная проблема периферической дистрофии сетчатки, протекание которой человеком не ощущается. Второй проблемой заболевания является сложность в его диагностировании, особенно на ранних стадиях процесса. Основной фактор успешного выявления дистрофии – соответствующая квалификация специалиста и использование оборудования последнего поколения. При первичной диагностике проводится исследование периферической области методом расширения зрачка до максимально возможных размеров и осмотра с применением трехзеркального инструмента – «линзы Гольдмана». Дополнительно проверяются поля зрения и проводятся еще некоторые обследования.
Диагноз дистрофии сетчатки глаза
При обнаружении дистрофии периферической зоны с повреждением сосудистой оболочки и сетчатки, диагноз офтальмолога будет – хориоретинальная дистрофия (ПХРД). Если в стекловидном теле также обнаружены характерные повреждения – витреохориоретинальная дистрофия (ПВХРД).
-
Консультация офтальмолога – бесплатно!
Скидки для друзей из социальных сетей!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
1
Дистрофические заболевания сетчатки: формы, диагностика и лечение
2
Дистрофические заболевания сетчатки: формы, диагностика и лечение
3
Дистрофические заболевания сетчатки: формы, диагностика и лечение
Виды дистрофических заболеваний сетчатки
Дистрофические заболевания сетчатки объединяют группу болезней, которые различаются по происхождению и локализации воспалительного процесса.
Наследственная дистрофия
В эту категорию входят врожденные заболевания сетчатки. Рассмотрим самые распространенные виды – точечно-белую и пигментную дистрофии.
Точечно-белая дистрофия проявляется ухудшением зрения уже в раннем детстве. Но сильная потеря зрения возникает только в пожилом возрасте.
Пигментная дистрофия передается только от матери, страдающей этим заболеванием. Характеризуется блокировкой работы фоторецепторов сетчатки, ответственных за сумеречное зрение. Заболевание бывает хроническим, с периодом обострения и ремиссии, когда зрение ненадолго восстанавливается.
Если патологию не лечить, то в зрелом возрасте может наступить слепота.
Приобретенная дистрофия
Дистрофические заболевания сетчатки этого вида чаще всего появляются у пожилых людей. Могут возникнуть вместе с катарактой и другими заболеваниями, связанными с нарушением обменных процессов в органе зрения и возрастными изменениями в организме человека.
По степени локализации патологического процесса выделяют периферическую дистрофию, центральную и генерализованную.
При периферической дистрофии сетчатки патологические процессы развиваются с краю сетчатки, не задевая центральную (макулярную) часть.
Центральная дистрофия сетчатки характеризуется появлением воспаления в макулярной части (части с наиболее четким видением).
При генерализованной дистрофии происходит повреждение всех участков сетчатки.
Симптомы дистрофических заболеваний сетчатки
Симптомы заболеваний могут отличаться друг от друга в зависимости от локализации патологического процесса. Перечислим общие признаки, характерные для всех форм заболевания:
- пятно перед глазами;
- ухудшение остроты зрения;
- затруднение ориентировки при неярком освещении;
- потеря или ослабление бокового (периферического) зрения;
- искажение или нечеткое видение очертаний предметов.
1
Дистрофические заболевания сетчатки: формы, диагностика и лечение
2
Дистрофические заболевания сетчатки: формы, диагностика и лечение
3
Дистрофические заболевания сетчатки: формы, диагностика и лечение
Периферическая дистрофия сетчатки
Периферическая дистрофия сетчатки на ранней стадии заболевания симптомов не имеет. Пациента может только беспокоить появление «мушек» перед глазами.
Даже офтальмолог не всегда способен выявить патологические процессы, поскольку осмотр глазного дна может не показать появление дистрофических изменений в периферической части. Для этого необходимо обследование глазного дна в условиях мидриаза с широким зрачком и специальная аппаратура.
Клиника «МедикСити» оснащена уникальным прибором для ранней диагностики заболеваний глаз – аппаратом Spectralis HRA+OCT. Применение методов когерентной томографии и флюоресцентной ангиографии помогает выявить начальные изменения в сетчатке и дает точную информацию обо всех структурах сетчатки и зрительного нерва.
Обычно люди, страдающие данной патологией, приходят к офтальмологу только при появлении «пелены» перед глазами. Этот симптом свидетельствует о том, что у человека началось отслоение центральных отделов сетчатки, и восстановить зрение на данном этапе достаточно сложно. Часто патология выявляется в результате стремительно растущей миопии.
Центральная дистрофия сетчатки
В группу центральной дистрофии сетчатки входят несколько заболеваний, которые отличаются характером повреждения и особенностями протекания воспалительного процесса.
Одна из самых распространенных форм — возрастная (макулярная) дегенерация сетчатки глаза. Если не поражаются периферические отделы, то эта форма не приводит к слепоте. При центральной дистрофии сетчатки появляется «раздваивание» предметов, нечеткое и искривленное изображение. Более подробно об этом заболевании (и о сухой и влажной форме) вы можете посмотреть здесь.
Другое распространенное заболевание – центральная серозная хориоретинопатия (ЦСХРП). Появляется после мельчайшего разрыва пигментного слоя сетчатки, что вызывает попадание туда жидкости. Может привести к отслойке сетчатой оболочки глаза. Человек, страдающий ЦСХРП, обладает расплывчатым зрением и видит все предметы в искаженной форме.
Причины дистрофических заболеваний глаза
Кроме генетической предрасположенности пока еще не выявлено четких причин, ведущих к этой патологии. Зато можно выделить следующие факторы риска:
- травмы глаза;
- заболевания глаза (увеиты, высокая степень миопии, катаракта и т.д.);
- инфекции и интоксикации;
- системные болезни (атеросклероз кровеносных сосудов, сахарный диабет, заболевания щитовидной железы, повышенное давление, патология почек и надпочечников).
В некоторых случаях причиной дистрофических заболеваний сетчатки глаза могут стать стресс, лишний вес, избыток ультрафиолетовых лучей, вредные привычки и нехватка витаминов в организме.
Диагностика заболевания
Для выявления дегенеративных процессов сетчатки глаза применяется комплексное офтальмологическое обследование, включающее такие методы, как:
- УЗИ глаза;
- визометрия;
- периметрия;
- лабораторные анализы;
- флюоресцентная ангиография сосудов глаза;
- электрофизиологическое исследование;
- исследование глазного дна.
Лечение дистрофических заболеваний сетчатки глаза
Надо настроиться на то, что терапия сетчатки глаза сложна, длительна и не всегда в состоянии вернуть потерянное зрение.
Поэтому целью лечения заболевания являются продление ремиссии, торможение патологических процессов, оптимизация метаболических процессов в сетчатке глаза.
Медикаментозное лечение
При необходимости врач-офтальмолог может прописать медикаментозную терапию, состоящую из препаратов, укрепляющих стенки сосудов, антиоксидантов, кортикостероидов, сосудорасширяющих лекарств, витаминов и т.д. Применение медикаментозного лечения бывает эффективным на ранней стадии заболевания.
Из физиотерапевтических методов применяются микроволновая терапия, электрофорез, лечение ультразвуком и т.д.
Хирургическое лечение
Для улучшения метаболических процессов в сетчатке и повышения кровоснабжения применяют вазореконструктивные манипуляции.
Оперативное воздействие также применяется при влажной форме центральной дистрофии сетчатки. С помощью операции устраняется скопившаяся в сетчатке жидкость.
Лечение лазером
Лазерная коагуляция предупреждает отслоение сетчатки. При лечении лазером поврежденная ткань сетчатки припаивается к глазу на определенную глубину. Это помогает затормозить деструкцию ткани и сохранить зрение.
В клинике «МедикСити» лечение дистрофических заболеваний сетчатки проводится с помощью лазерного коагулятора Supra. Высококвалифицированные врачи-офтальмологи всегда смогут найти причину даже самых сложных офтальмологических заболеваний и предложить их адекватное лечение.
Регулярное наблюдение у специалиста поможет вам сохранить зрение!








 Консультация офтальмолога – бесплатно!
Консультация офтальмолога – бесплатно!  Скидки для друзей из социальных сетей!
Скидки для друзей из социальных сетей!  Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский