Содержание
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.
В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
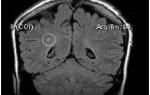
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Похожие статьи
Комментарии–>Многие в последнее время жалуются на появление раздражений на коже, сыпи. Как признают специалисты, это один из симптомов “омикрона”. Фото: Илья Питалев / РИА Новости
– Сообщения о появлении сыпи при заражении омикроном приходят ежедневно, – рассказала “Российской газете” заместитель директора по клинической работе Московского научно-исследовательского института эпидемиологии и микробиологии им. Г.Н. Габричевского Роспотребнадзора, доктор медицинских наук Татьяна Руженцова. – Кожные проявления говорят о распространении инфекции по всему организму с поражением непосредственно клеток кожи или сосудов.
читайте также–> –> Британские медики назвали четыре “скрытых” симптома штамма “омикрон”
При этом отмечаются различные высыпания на коже. “Сыпь может проявиться в виде розоватых, красноватых или синеватых пятен, иногда – в виде бугорков или пузырьков, напоминающих потницу. У некоторых пациентов сыпь похожа на крапивницу. У одних больных отмечается зуд, у других – отечность, у третьих нет никаких ощущений. Как правило, сыпь проходит при применении основной терапии против коронавирусной инфекции”, – добавила врач-терапевт, младший научный сотрудник клинического отдела Московского научно-исследовательского института эпидемиологии и микробиологии им. Г.Н. Габричевского Роспотребнадзора Дарья Хавкина.
По словам специалистов, высыпания следует рассматривать как симптом, указывающий на необходимость более активного применения противовирусных, антитромботических, противовоспалительных и дезинтоксикационных средств, которые назначает врач. Всем пациентам в качестве первого средства рекомендуется обильное тёплое питьё. Антигистаминные препараты могут помочь при аллергических высыпаниях, но при сыпи, вызванной самим SARS-CоV-2, они малоэффективны. При сильном зуде врач может назначить местные противовоспалительные препараты.
Общество Здоровье Пандемия коронавируса COVID-19
Симптомом каких заболеваний является пожелтение кожи и белков глаз.
Желтуха – это не болезнь, а симптом, который может встречаться при многих заболеваниях. Это желтое окрашивание кожи и белка глаз, вызванное накоплением избытка билирубина в тканях.
Билирубин представляет собой физиологический желтый краситель, который является продуктом разложения гемоглобина, содержащегося в старых эритроцитах и некоторых белках, например, в мышечном миоглобине.
Нормальная концентрация билирубина составляет 1 мг / дл или 17 мкмоль / дл. Желтуха проявляется, когда норма превышена в три раза, то есть приблизительно при 3 мг / дл или 50 мкмоль / дл.
Билирубин встречается в сыворотке крови в двух формах (фракциях). Доминантой является несвязанная форма, также называемая свободной или неконъюгированной. Вещество нерастворимо в воде. В крови оно переносится в сочетании с белком альбумином.
В этой форме билирубин достигает печени, где продуцируется его вторая форма – связанный билирубин, то есть конъюгированный с остатками сахара. Благодаря этой комбинации связанная форма растворима в воде. Связанный билирубин выделяется с желчью и, после химических изменений в кишечнике, покидает организм с калом.
Схема образования и вывода билирубина из организма
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/shema-obrazovanija-i-vyvoda-bilirubina-iz-organizma-893×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/shema-obrazovanija-i-vyvoda-bilirubina-iz-organizma-893×600.jpg” loading=”lazy” class=”size-medium wp-image-49685″ src=”https://unclinic.ru/wp-content/uploads/2020/06/shema-obrazovanija-i-vyvoda-bilirubina-iz-organizma-893×600.jpg” alt=”Схема образования и вывода билирубина из организма” srcset=”https://unclinic.ru/wp-content/uploads/2020/06/shema-obrazovanija-i-vyvoda-bilirubina-iz-organizma-893×600.jpg 893w, https://unclinic.ru/wp-content/uploads/2020/06/shema-obrazovanija-i-vyvoda-bilirubina-iz-organizma-768×516.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/shema-obrazovanija-i-vyvoda-bilirubina-iz-organizma.jpg 900w” sizes=”(max-width: 893px) 100vw, 893px” title=”Желтуха – почему желтеют кожа и глаза”>
Иногда люди, потребляющие много морковного сока, богатого красителем – каротином, замечают изменение цвета кожи на желто-оранжевый. Это связано с накоплением каротина в коже. В отличие от желтухи, в этом случае не происходит пожелтения белков глаз.
Желтуха является симптомом многих заболеваний совершенно другой природы. Повышенный билирубин в крови, приводящий к пожелтению кожи и белков, может быть результатом его чрезмерной выработки, угнетения обмена веществ или затруднения выведения.
- Чрезмерная выработка билирубина происходит из-за ускоренного распада нормальных эритроцитов при гемолизе, обширных гематомах, повреждении и разрушении большой массы мышечных волокон.
- Метаболическое торможение отмечается при гепатите – вирусном, алкогольном, медикаментозном, при врожденной пониженной активности метаболизирующих ферментов (синдром Гилберта).
- Причиной сложной экскреции билирубина служит механическая обструкция оттока желчи из-за камней в желчных протоках, опухоли желчных протоков и поджелудочной железы, холестаза. То есть подавление оттока желчи из клеток печени или из небольших желчных протоков в ходе гепатита, после приема лекарств и т. д.
Желтуха также может быть признаком прогрессирующего повреждения печени или цирроза печени.
Трудности с выделением желчи из печени, вызванные механическими препятствиями или холестазом, могут сочетаться с зудом кожи. Зуд может начаться до или после появления желтухи.
Зуд кожи
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/zud-kozhi.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/zud-kozhi.jpg” loading=”lazy” class=”size-full wp-image-49684″ src=”https://unclinic.ru/wp-content/uploads/2020/06/zud-kozhi.jpg” alt=”Зуд кожи” srcset=”https://unclinic.ru/wp-content/uploads/2020/06/zud-kozhi.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/zud-kozhi-768×448.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Желтуха – почему желтеют кожа и глаза”>
Часто до того, как происходит заметное пожелтение кожи, отмечается потемнение мочи, которая приобретает цвет темного пива или чая. Чуть позже при этом типе желтухи происходит обесцвечивание стула, который может иметь суглинистый вид.
Да. Нет сомнений в том, что желтуха является значимым симптомом, хотя, как упоминалось ранее, она может иметь банальные причины. Тем не менее в каждом случае желтухи необходимо срочно обратиться к врачу, который определит причину и значение изменения цвета кожи для здоровья на основе тестов.
Как и при любом медицинском осмотре, врач сначала опрашивает пациента и проводит физическое обследование. Эти этапы имеют важное значение, так как помогают определить дальнейший ход обследования.
Затем требуется подтвердить, действительно ли желтая окраска кожи и глаз является желтухой, и найти ее причину. Для этого проводятся:
- Анализы на билирубин. Концентрация билирубина определяется с помощью анализа крови, выявляющего содержание общего билирубина и его фракцию, связанную и несвязанную.
- Анализы на печеночные ферменты и маркеры гепатита. Позволяют подтвердить или исключить вирусную инфекцию или воспалительную этиологию. Эти анализы неоценимы в случае холестаза или желтухи.
- Анализы на гемолиз. Если преобладает несвязанная концентрация билирубина, что указывает на увеличение выработки билирубина, проводятся анализы крови для проверки гипотезы гемолиза, то есть повышенного распада эритроцитов.
Анализ на билирубин
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/analiz-na-bilirubin.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/analiz-na-bilirubin.jpg” loading=”lazy” class=”size-full wp-image-49683″ src=”https://unclinic.ru/wp-content/uploads/2020/06/analiz-na-bilirubin.jpg” alt=”Анализ на билирубин” srcset=”https://unclinic.ru/wp-content/uploads/2020/06/analiz-na-bilirubin.jpg 900w, https://unclinic.ru/wp-content/uploads/2020/06/analiz-na-bilirubin-768×511.jpg 768w” sizes=”(max-width: 900px) 100vw, 900px” title=”Желтуха – почему желтеют кожа и глаза”>
Из инструментальной диагностики в первую очередь проводится УЗИ брюшной полости. Оно может показать расширение желчных протоков и иногда подтверждает наличие камней (отложений), то есть механический фон желтухи. Также УЗИ может указывать на диффузное повреждение печени, так называемый стеатоз или цирроз, и демонстрировать его отдаленные последствия.
Другие исследования – компьютерная томография или магнитно-резонансная томография требуются гораздо реже. Их назначают при значительных повреждениях печени, неопределяемых с помощью ультразвука.
В отдельных случаях диагностика завершается биопсией печени и специальными анализами крови.
Так как это симптом множества заболеваний, специального лечения желтухи не существует. Лечение зависит от причины желтухи, т.е. терапия направлена на устранение патологии, вызвавшей пожелтение кожи и белков глаз. Диагностика и специфическое лечение в зависимости от причины имеют фундаментальное значение для здоровья или жизни пациента.
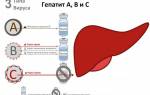
Инфекция может передаваться, когда желтуха вызвана вирусной инфекцией. Существует три основных типа вирусных гепатитов. Тип A, B и C.
- Тип A – это так называемая пищевая желтуха. Это высокоинфекционное заболевание, считающееся болезнью грязных рук.
- Вирусные инфекции В и С в основном передаются при контакте с кровью во время хирургических операций, незначительных хирургических и стоматологических процедур. Половое заражение этими вирусами встречается редко. Гепатит В может стать хроническим.
3 типа вирусного гепатита
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/06/3-tipa-virusnogo-gepatita-832×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/06/3-tipa-virusnogo-gepatita-832×600.jpg” loading=”lazy” class=”size-medium wp-image-49682″ src=”https://unclinic.ru/wp-content/uploads/2020/06/3-tipa-virusnogo-gepatita-832×600.jpg” alt=”3 типа вирусного гепатита” srcset=”https://unclinic.ru/wp-content/uploads/2020/06/3-tipa-virusnogo-gepatita-832×600.jpg 832w, https://unclinic.ru/wp-content/uploads/2020/06/3-tipa-virusnogo-gepatita-768×554.jpg 768w, https://unclinic.ru/wp-content/uploads/2020/06/3-tipa-virusnogo-gepatita.jpg 900w” sizes=”(max-width: 832px) 100vw, 832px” title=”Желтуха – почему желтеют кожа и глаза”>
В случае желтухи, вызванной другими заболеваниями, риска заражения других людей нет.
Необходимость диеты определяет не сама желтуха, а причина, которая к ней привела.
- При желтухе из-за гемолиза необходимости в диетических ограничениях нет.
- В случае вирусного гепатита рекомендуется диета с низким содержанием жира.
- Если желтуха связана с механической блокировкой оттока желчи при желчнокаменной болезни или заболеваниях поджелудочной железы, ограничения могут быть еще более строгими, вплоть до введения строгой диеты – полного воздержания от употребления твердой пищи.
Диетические рекомендации должны быть сделаны врачом при выяснении причины желтухи.
Высокая концентрация билирубина, превышающая в 20 раз верхний предел нормы, опасна только для новорожденных, так как могут возникать необратимые повреждения мозга. Высокие уровни билирубина не представляют особого риска для детей старшего возраста и взрослых.
Важна причина, приводящая к такой высокой концентрации билирубина. Сама желтуха не опасна. Она всего лишь сообщает о болезнях: от банальных до серьезных, угрожающих жизни.
В экстренном вмешательстве в режиме неотложной помощи нуждаются пациенты с общими симптомами – болью в животе, тошнотой, рвотой, повышенной температурой, ознобом. В других случаях следует обратиться к врачу при первой возможности.
Синдром Гилберта – это функциональная гипербилирубинемия, представляющая собой тип метаболизма билирубина, который встречается у нескольких процентов населения. Состояние не опасно для здоровья, так как основано на меньшей эффективности ферментов, связывающих билирубин, не связанный с остатками сахара, глюкурониды. Это увеличивает уровень несвязанного билирубина в крови.
Активность дефектного фермента дополнительно снижается при стрессе, увеличении физической нагрузки, недостатке сна, голодании или злоупотреблении алкоголем. В этих ситуациях концентрация билирубина увеличивается, иногда до уровня выше 3 мг / дл, то есть до уровня, при котором желтеет кожа.
Единственное неблагоприятное последствие синдрома Гилберта – слегка повышенный риск развития желчнокаменной болезни. В отличие от типичных холестериновых камней, желчнокаменная болезнь у людей с синдромом Гилберта является пигментной, то есть отложения состоят из соединений, содержащих билирубин, а не холестерин.
Синдром Гилберта не требует лечения или каких-либо модификаций образа жизни или питания.
ВВЕРХ Записаться Задать вопрос Здоровье 19 июня 2021 в 10:00 Игорь Топорков 2 мин. Отвечает врач-офтальмолог Бывает, совершенно на ровном месте у ребенка или у взрослого на белке глазного яблока появляется пятнышко. Оно не болит и, как правило, не доставляет никаких неудобств. Однако это не повод расслабиться и не предпринимать никаких действий. Как называются такие пятна и в каких случаях бить тревогу? Спойлер: обращаться к врачу нужно обязательно, каким бы внешне безобидным ни казалось пятно. Обсудить
Чтобы выяснить, почему появляются пятна на глазном яблоке, «Летидор» обратился к Игорю Топоркову (@iatoporkov), офтальмопластическому хирургу, офтальмоонкологу СМ-Клиники в Санкт-Петербурге.
Игорь Топорков, офтальмолог, хирург СМ-Клиники
Самое важное, что нужно понимать родителям: любое пятно в области белка глаза – это отклонение от нормы, требующее обращения к офтальмологу.
Пятном может быть кровоизлияние и инородное дело, которое невозможно убрать самостоятельно. Но самое серьезное, что может быть, – это новообразование на белке глаза. В основном они бывают доброкачественными, однако требуют обязательного наблюдения врача – особенно в тех случаях, когда пятнышко изменяется в размерах, цвете, конфигурации (форма и расположение).
Итак, рассмотрим основные виды новообразований на белке глазного яблока, которые выглядят как пятна.
• Меланоз – наиболее распространенное новообразование на глазном яблоке. Это плоские пятна, которые бывают разного цвета – от светло-серого до черного.
Меланоз – это пигментное образование, которое практически всегда является доброкачественным.
Depositphotos
Однако в медицинской литературе описаны случаи, когда все-таки в редких случаях оно преобразовывалось в злокачественное. Поэтому меланоз требует обязательного наблюдения врача. Если пятно или несколько пятен выявлены впервые, то ребенка наблюдают каждые три месяца. После чего, если ситуация стабильная и изменений нет, на осмотр нужно ходить каждые полгода. По прошествии трех лет – раз в год.
• Второе по частоте новообразование – это гемангиома.
Это доброкачественная сосудистая опухоль, которая в детстве может быть практически незаметна, но начинает расти по мере взросления ребенка.
• Третьи по распространенности – невусы (родинки). Это плоские пигментные образования на белке глаза. Они напоминают меланоз, но находятся в других слоях и растут активнее.
Как и любое пигментное образование, невусы очень любят ультрафиолет. Поэтому, если пятнышки есть, нужно исключить активное и длительное воздействие солнца.
Гулять на улице ребенку можно, но длительно загорать не рекомендуется.
Некоторые врачи советуют носить солнцезащитные очки и кепки. Однако здесь речь идет о поглощении ультрафиолета всем телом, а не только пятнышком.
При любом новообразовании родители или врач фотографируют глазное яблоко. Снимки нужны, чтобы наблюдать, меняется пятно или нет.
К специалисту нужно обращаться сразу, как только вы заметили новообразование на глазном белке у ребенка.
В лучшем случае это должен быть офтальмоонколог. Но для начала можно посетить и врача-офтальмолога. Доктор с помощью специального оборудования посмотрит на пятнышко и при подозрении на более серьезный диагноз перенаправит к офтальмоонкологу.
Если есть показания, новообразование удаляется, а его ткань отправляется на гистологию.
Фото: Depositphotos
О чем говорят Новости партнеров Семейный гороскоп Интересное в сети Здоровье
Фотография со вспышкой поможет увидеть самый главный признак редкой и опасной формы рака – ретинобластомы. Белое, матовое или желтое пятно на зрачках ребенка – первый признак растущей за глазом опухоли.
13 мая 2021
Редкая и опасная болезнь
Австралийка Кара Сефо, мама двухлетнего Рокки,, как однажды вечером обернулась и увидела в левом глазу сына отражающее пятно, похожее на мрамор. Встревоженная мать обратилась к врачу. Оказалось, что опухоль растет сразу за двумя глазами.
Несколько месяцев химиотерапии, лазера и криотерапии закончились удалением левого глаза Рокки в марте 2020 года.
Ретинобластома – это редкий вид рака глаза. Опухоль вырастает в сетчатке глаза (на медицинском языке сетчатка называется «ретина») и встречается она почти всегда только у детей, обычно – раннего возраста, до 5 лет. Впрочем, в медицинской практике встречаются и взрослые пациенты с ретинобластомой. Этому виду рака все возрасты покорны, говорят врачи, и потому в программу всеобщей диспансеризации необходимо включить прохождение неформальной консультации офтальмолога.
Заболевание считается редким — в России ежегодно выявляется 120-150 новых случаев. Точной причины возникновения ретинобластомы нет. «Пусковым механизмом» может стать генетика, родственные раки и даже инфекции.
– Ретинобластома – это злокачественная опухоль, поэтому представляет опасность для жизни маленького пациента, – говорит доктор медицинских наук, руководитель группы по лечению ретинобластомы НМИЦ онкологии им Блохина Татьяна Ушакова. – Но имея в арсенале высокотехнологичные виды медицинской помощи, можно спасти зрение и жизнь ребенка.
Читайте также
© ДокторПитер