Содержание
- Виды патологий
- Причины аномалий
- Симптомы заболеваний
- Методы лечения
- Врожденная тонкая роговица
- Приобретенная тонкая роговица
- Симптомы, сопутствующие истончению роговицы
- Диагностика
- Интерпретация величин толщины роговицы
- Операции при тонкой роговице
- Тонкая роговица после рефракционных операций
- Имплантация ФИОЛ: когда лазерная коррекция невозможна
- Признаки инородного тела на роговице
- Как удаляют инородное тело с роговицы
- Преимущества обращения в «СМ-Доктор»
- Цены на услуги врача-офтальмолога
2513 20 Октября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Глаукома: причины появления, симптомы, диагностика и способы лечения. Определение Глаукома – это не одно заболевание, а целая группа серьезных заболеваний органа зрения со схожими признаками:
- повышением внутриглазного давления (может быть постоянным или эпизодическим);
- поражением и последующей атрофией зрительного нерва;
- снижением остроты зрения, нарушением зрительных функций.
Пространство глаза, заполненное прозрачной жидкостью и ограниченное с одной стороны роговицей, а с другой – радужкой, называют передней камерой. В ней есть область, именуемая углом передней камеры, в наружной стенке которого находится дренажная система глаза, обеспечивающая контролируемый отток внутриглазной жидкости.Циркуляция жидкости поддерживает внутриглазное давление на постоянном уровне, а нарушение ее функции влечет за собой его рост.Внутриглазное давление считается основным фактором оценки здоровья пациентов, которые находятся в группе риска развития глаукомы. В норме давление в глазу составляет 18-24 мм рт. ст. При глаукоме баланс формирования внутриглазной жидкости и ее оттока нарушается, внутриглазное давление повышается, что приводит к атрофии глазного зрительного нерва. 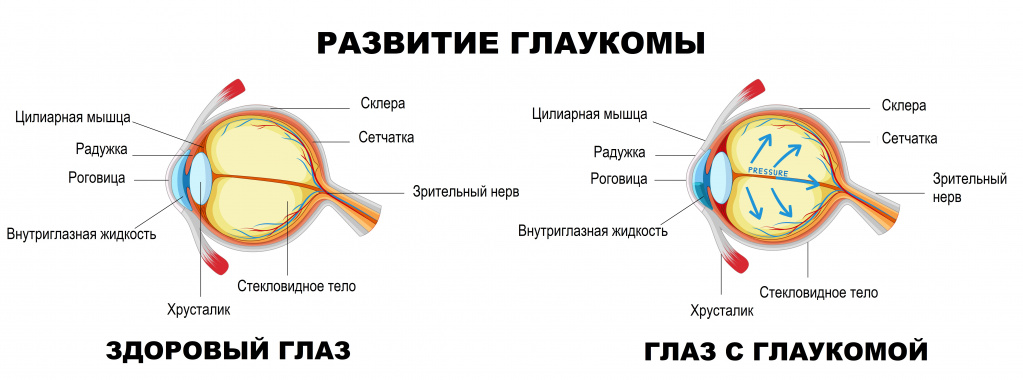
- возраст старше пятидесяти лет;
- периодически повышающееся внутриглазное давление;
- высокая степень близорукости после 40-50 лет;
- высокая степень дальнозоркости (особенно женщины после 50 лет);
- низкое артериальное давление;
- травмы глаз, воспалительные заболевания глаз (увеиты, иридоциклиты и др.), операции на глазах;
- хронические болезни глаз;
- сахарный диабет, ожирение;
- дисфункции гормональной и нервной систем;
- заболевания сердечно-сосудистой системы;
- хронический стресс;
- наследственная предрасположенность;
- длительный прием определенных лекарственных препаратов (гормональных препаратов, антигистаминных средств, антидепрессантов и т.д.).
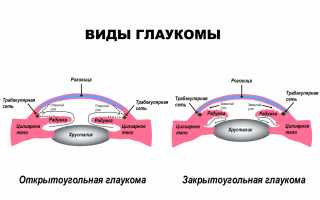
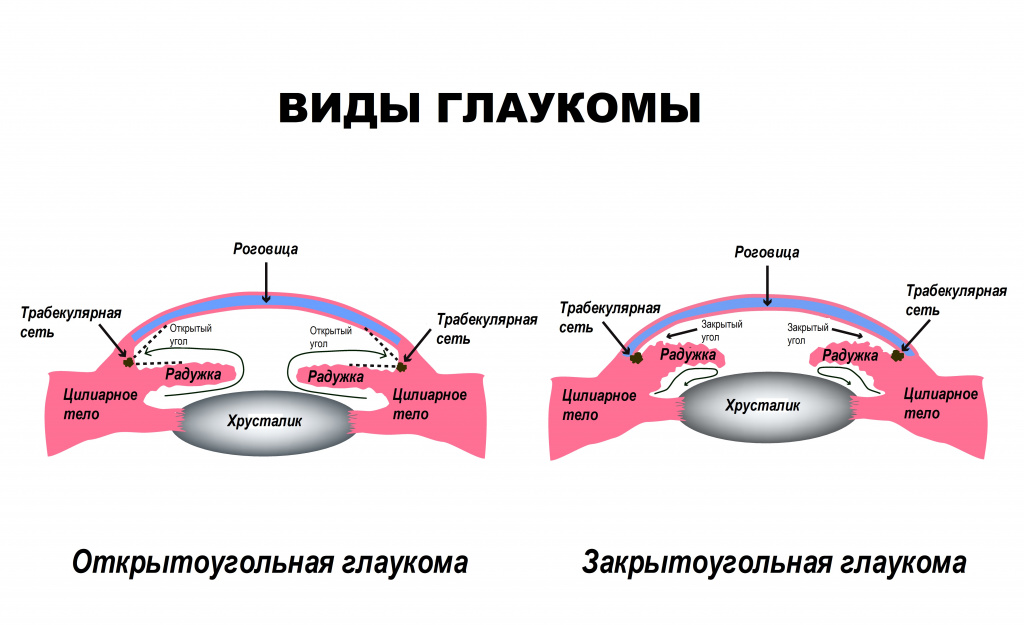
Согласно данным ВОЗ, глаукома является ведущей патологией зрительного аппарата, приводящая к потере зрения.В России количество заболевших оценивается примерно в миллион человек. При этом глаукома – вторая по распространенности причина слепоты, она уступает лишь катаракте. Классификация заболевания По происхождению:
- первичная глаукома, при которой изменения циркуляции внутриглазной жидкости возникают первично, а симптомы формируются вторично;
- вторичная глаукома развивается на фоне иной глазной патологии или соматических заболеваний. Всегда имеются органические причины, которые нарушают внутриглазное давление.
По уровню внутриглазного давления:
- гипертензивная глаукома – при повышенном уровне внутриглазного давления;
- нормотензивная глаукома – плохо изученный тип глазной патологии, при которой повреждение зрительного нерва возникает, когда внутриглазное давление находится в норме.
По течению заболевания:
- стабилизированная глаукома — при продолжительном наблюдении за больным (не менее 6 месяцев) не обнаруживаются ухудшения в состоянии поля зрения и диска зрительного нерва;
- нестабилизированная глаукома — ухудшения в состоянии поля зрения и диска зрительного нерва регистрируют при повторных исследованиях. Оценивая динамику глаукоматозного процесса, принимают во внимание также уровень внутриглазного давления и его соответствие «целевому» значению.
По степени поражения зрительного нерва: Стадия I (начальная) — нет видимых изменений. Пациент, как правило, не предъявляет жалоб. Выявляют заболевание на этой стадии обычно на профилактическом визите у офтальмолога. Стадия II (развитая) — именно на этой стадии чаще всего выявляется глаукома, когда поражены уже более 60% волокон зрительного нерва. Уровень внутриглазного давления более высокий. Наблюдается существенное (более 10%) сужение поля зрения с носовой стороны. Стадия III (далеко зашедшая) — характеризуется выраженными изменениями зрительного нерва, сужением полей зрения, которое составляет менее 15% от точки фиксации, экскавацией (углублениями различной формы и размера) диска зрительного нерва. Стадия IV (терминальная) — полная потеря остроты и поля зрения или сохранение светоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе. Экскавация тотальная. Врач констатирует полную атрофию зрительного нерва. Отмечаются очень высокие цифры внутриглазного давления. По возрасту пациента:
- врожденная глаукома (до 3 лет);
- инфантильная глаукома (от 3 до 10 лет);
- ювенильная глаукома (от 11 до 35 лет);
- глаукома взрослых (старше 35 лет).
Симптомы глаукомы Основные симптомы заболевания:
- появление так называемых радужных кругов вокруг источников света;
- затуманивание и концентрическое (от периферии к центру) сужение бокового зрения;
- спорадически возникающие головные боли;
- боль в глазу;
- резкое снижение остроты зрения за очень короткий период времени;
- периодически возникающее чувство рези, болезненности и тяжести в области пораженного глаза;
- уменьшение поля зрения;
- снижение зрения в сумерках и ночью;
- влажность глаз;
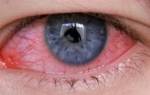
- гиперемия глазного яблока.
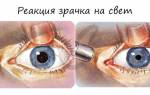
При открытоугольной форме симптомы не проявляются или бывают смазанными, поэтому уменьшение радиуса поля зрения происходит незаметно и может развиваться 2-3 года. Иногда пациенты жалуются на туманную пелену перед глазами или цветные пятна, возникающие при взгляде на яркий источник света. Человек может случайно обнаружить, что один глаз видит только частично. Иногда появляются признаки усталости при напряженной зрительной работе. При закрытоугольной форме отмечается резкое повышение внутриглазного давления, что приводит к развитию характерных симптомов: острой боли в пораженном глазу, мигрени, гиперемии глазного яблока, отечности глаз, снижению зрения вплоть до полной его утраты, зрачок расширяется и не реагирует на свет. Иногда возникает оптический феномен – при взгляде на источник света пациент видит вокруг него ореол (светящееся кольцо). Признаками наступившего приступа глаукомы являются:
- неспровоцированная острая боль в глазу;
- радужные круги и катастрофическое снижение остроты зрения у пораженного глаза;
- головная боль в лобной и височной областях со стороны больного глаза;
- внезапные позывы тошноты и рвота;
- брадикардия.
Диагностика глаукомы Для раннего выявления патологических процессов измеряют внутриглазное давление, исследуют глазное дно и диск зрительного нерва, проводят исследование поля зрения для выявления дефектов центрального и периферического зрения. Тонометрия проводится во время первичной диагностики неоднократно, при дальнейшем наблюдении – при каждом контрольном осмотре офтальмолога. С целью диагностики глаукомы может быть назначено комплексное обследование:
- исследование поля зрения (при помощи компьютерного периметра);
- измерение рефракции (способности оптической системы глаза преломлять световые лучи);
- измерение внутриглазного давления;
- ультразвуковые исследования;
- определение глубины передней камеры глаза и толщины хрусталика (так как зачастую причиной высокого давления является смещение или увеличение хрусталика);
- определение толщины роговицы;
- биомикроскопические исследования
- с помощью гониоскопии оценивается строение угла передней камеры, через который осуществляется отток жидкости из глаза.
Определение генетической предрасположенности к развитию заболевания:
Роговица, или роговая оболочка – прозрачная сферическая часть органа зрения, отвечающая за светопреломление. При ее помутнении или повреждении значительно ухудшается зрение. Причиной подобного состояния часто становятся патологи роговицы, составляющие 25% от всех глазных заболеваний.
Виды патологий
В число основных болезней роговицы входят:
- кератиты (самые распространенные) – воспаления;
- макрокорнеа – увеличение диаметра роговой оболочки;
- микрокорнеа – уменьшение диаметра роговицы;
- кератомаляция – роговица окрашивается в молочный цвет, разрушается оболочка, из-за чего выпадают внутренне структуры;
- кератоконус – дистрофическое истончение роговицы, придающее ей коническую форму;
- кератоглобус – роговая оболочка шарообразно выпячивается вперед;
- эмбриотоксон – кольцеобразное помутнение роговицы;
- раковые опухоли (встречаются редко).
Причины аномалий
Спровоцировать патологические процессы в роговице способны различные факторы:
- наследственная предрасположенность;
- инфекционные болезни;
- травмы (производственные и бытовые);
- ожоги (химические и термические);
- дефицит слезной жидкости;
- экологическая обстановка;
- недостаток витаминов;
- возрастные изменения;
- перенесенные во время беременности заболевания;
- постоянное ношение контактных линз;
- злокачественные образования.
Симптомы заболеваний
Основные признаки патологий роговицы:
- слезоточивость;
- светобоязнь;
- помутнение роговицы;
- покраснение глаз;
- болезненность, зуд и жжение;
- гнойные выделения;
- бесконтрольное сокращение глазных мышц;
- ощущение присутствия постороннего тела в глазу;
- понижение остроты зрения.
В запущенных случаях наблюдается разрушение и отслаивание эпителия, образование эрозий и язв.
Еще один характерный симптом – появление инфильтрата, который со временем исчезает либо причиняет помутнение.
Выделяют несколько типов помутнений:
- облачко – незаметное невооруженным глазом, не имеющее четких границ, серое помутнение;
- пятно – сере или белое помутнение, видимое невооруженным глазом;
- бельмо – явно выраженный рубец с прорастающими внутрь кровеносными сосудами.
Методы лечения
На первом приеме офтальмолог проводит диагностику, на основании результатов которой подбирает лечение.
В легких случаях патологии роговой оболочки лечатся консервативным путем – при помощи лекарственных препаратов и физиотерапевтических процедур. В сложных ситуациях офтальмолог рекомендует хирургическое вмешательство.
При медикаментозной терапии используют:
- местные глюкокортикостероидные средства (искусственные слезы, глазные капли, мази) – при воспалениях;
- антибактериальные препараты – при инфекциях;
- иммунодепрессанты – при истончении роговицы и появлении язв;
- лекарства, улучшающие трофику;
- медикаменты, стимулирующие регенерационные процессы.
Дополнительно врач назначает физиотерапию: электрофорез, лазеротерапию.
Если консервативное лечение (в том числе использование очков и линз) не приводит к устранению проблемы, то проводят операцию – кератэктомию (проводят только при слабо выраженных поверхностных помутнениях, находящихся в центральной части роговицы) или кератопластику.
Кератопластика – операция, во время которой частично или полностью заменяют поврежденные участки роговицы трансплантатом. Она позволяет восстановить форму, свойства и функционирование роговой оболочки. В 90% случаев исчезает помутнение и улучшается зрение.
Роговица – это прозрачная часть наружной оболочки глаз, имеющая сферическую форму и выпукло-вогнутое строение. Благодаря прозрачности лучи света свободно проникают сквозь нее и попадают на сетчатку. Роговица, являясь важной частью оптической системы глаза, выполняет защитную, опорную, светопроводящую, преломляющую функции. Любые дегенеративные изменения в ней нарушают всю работу оптической системы.
Методы исследования роговицы очень разнообразны, и все они помогают выявить дегенеративные процессы в ней.
Содержание
Кератотопография
Бесконтактный способ исследования нарушений в роговичном слое при помощи специального аппарата – топографа. Эта диагностическая методика основана на определении кривизны и толщины оболочки.
Кератотопография роговицы может проводиться в нескольких вариантах:
- Исследование при помощи колец Пласидо. В таком случае компьютер проводит анализ изменения отражения колец, учитывая кривизну роговичного слоя. При таком варианте диагноз будет высокоинформативным за счет оценки более 10 000 точек на поверхности роговицы.
- Сканирование с помощью щелевой лампы. Методика основана на прохождение узкого луча света через роговицу. Поток света направляется на определенный участок, его и исследуют.
В современных топографах объединены сразу обе методики исследования. Это дает полноценную картину состояния передней камеры глаза и задней поверхности оболочки.
- Топограф с вращающейся камерой Шеймпфлюга. С помощью такой техники за 2 секунды можно получить 50 и более снимков роговицы. Прибор оценивает переднюю и заднюю ее часть, а также зрачок. Топография роговицы позволяет выявить патологические отклонения в ней.
- Растровое фотографирование. Методика схожая с применением колец Пласидо, только используется откалиброванная сетка и снимки делают под разным углом. Чтобы оценить только роговичный слой, слезную пленку подкрашивают флуоресцеином, используется кобальтовый источник света.
- Голографическая интерферометрия с использование лазера. С помощью процедуры изучают функциональные способности роговой оболочки в максимально приближенных к жизни условиях. В результате исследования появляется трехмерная картинка. Если она получается правильная, это означает равномерность поверхности оболочки.
Топография роговицы проводится в офтальмологических кабинетах. За пару секунд делают 50 снимков с 10 000 точек-объектов для последующего компьютерного анализа. В результате получается двух или трехмерная компьютерная модель поверхности роговицы, с полным отображением кривизны, плотности, толщины и количества роговичных слоев. Анализ данных занимает примерно 20 минут.
Биомикроскопическое исследование
Биомикроскопия роговицы проводится при помощи щелевой лампы (оптический прибор, объединяющий в себе осветитель и бинокулярный микроскоп). Исследуемую часть освещают узким пучком света, который позволяет получить оптический срез роговичной оболочки. Можно получить горизонтальную, вертикальную щель от 0,06 до 8 мм толщиной и длиной.
Щелевая лампа
Щелевая лампа позволяет исследовать заднюю пограничную пластину, эндотелий, строму, толщину роговичного слоя, наличие воспалений, дистрофии. Если имеются посттравматические рубцы, то исследуют их размеры и сращение с окружающими тканями.
Исследование эндотелиального слоя
Эндотелиальная микроскопия роговицы заключается в фотографировании клеток ее эндотелия с последующим изучением их формы, размеров и подсчетом количества на квадратный миллиметр площади. Нормальным показателем плотности эндотелиальных клеток считается 3000 на 1 кв. мм. При эндотелиальной микроскопии для подсчета плотности внутреннего слоя клеток (эндотелия) используется автоматизированный бесконтактный отражательный микроскоп, который позволяет за несколько секунд со 190 кратном оптическим увеличением обследовать роговицу. А встроенный пахиметр измеряет уровень толщины.
Пахиметрия
Толщину роговичной оболочки определяет пахиметрия роговицы, норма должна составлять в центре 0,49 – 0,62 мм, на периферии до 1,2 мм.
Существует несколько способов проведения пахиметрии.
- Оптическая. Во время исследования применяется щелевая лампа, которой в глаз направляют узкую полоску света, а также линзы, с их помощью рассматривают роговичную оболочку под мощным увеличением. Линзы устанавливают параллельно друг другу. Одна статична, другая двигается. Врач вращает ручку аппарата, изменяя угол наклона двигающейся линзы, меняя характер световых лучей. Оптическая пахиметрия роговицы помогает измерить ее толщину в различных участках.
- Ультразвуковая. Контактный способ измерения толщины роговицы, поэтому проводится под местной анестезией. В ходе процедуры врач легко прикасается к оболочке ультразвуковым датчиком, который за несколько секунд обрабатывает информацию и на дисплее выдает показатели ее толщины в исследуемом участке. За несколько минут проводится исследование всей поверхности роговицы.
- Компьютерная. Исследование, в ходе которого используется томограф, просвечивающий (сканирующий) роговицу инфракрасным излучением. Датчики прибора регистрируют отраженное от глазных структур излучение, после чего компьютер обрабатывает полученную информацию и выдает детальную картинку исследуемого участка.
Конфокальная микроскопия
Обследование с помощью особого микроскопа высокого разрешения. Изучают микроструктуры и клетки роговицы, измеряют ее структурные составляющие, диагностируют малейшие отклонения. Конфокальный микроскоп увеличивает изображение в 500 раз, сканирование происходит на 5 мкм. Аппарат делает снимки роговичных слоев в одной точке в разные отрезки времени с различных ракурсов, что позволяет получить детальную визуализацию тканей на микроструктурном и клеточном уровне. Конфокальная микроскопия роговицы – это бесконтактный способ исследования. Между линзой прибора и глазом капают специальный гель, исключающий их взаимодействие.
Иридодиагностика
Способ изучения негативных изменений в органах человека по цвету радужки глаза. Каждая ее часть отвечает за определенный орган и меняет свой цвет в зависимости от состояния этого органа. Специалист исследует глаз пациента с помощью увеличительных приборов. Полученные данные сверяются со специальной картой (схемой). Карта роговицы при иридодиагностике представляет собой цветную картинку, где обозначено какой орган проецируется в различных частях радужки.
Определение чувствительности
Существует несколько способов определить этот параметр. Исследование чувствительности роговицы проводят с помощью влажного кусочка ваты, скатанного в тончайший жгутик. Им осторожно касаются центра роговицы, а затем в 4 точках на периферии. Более тонкие тесты (исследования чувствительности роговицы) предполагают использование алгезиметров из человеческого волоса или прерывистой струи воздуха с давлением 15-100 мм. рт.ст.
Чувствительность устанавливают по той точке, в которой была реакция на воздействие алгезиметра. Если точек несколько, чувствительность фиксируется в каждой.
УЗИ глаза (офтальмоэхография)
Высокоинформативное исследование структур глаза, основанное на отражении волн высокой частоты от исследуемого объекта. Проводится различными способами. Одномерный А-режим (эхобиометрия) позволяет провести замеры глазных структур. В-режим (эхография) показывает внутренние структуры глаза. Сочетание А и В сканирования позволяет получить полную картину структуры роговичного слоя в одномерном и двухмерном изображение. Трехмерная эхоофтальмография показывает все структуры глаза в реальном времени вместе с сосудистой сеткой.
УЗИ биометрия и биомикроскопия позволяют получить четкую картинку обследуемой структуры глаза, полную характеристику состояния роговицы, хрусталика, глазного яблока после расшифровки эхосигнала. С помощью УЗИ роговицы глаза офтальмолог на мониторе может увидеть все необходимые характеристики роговичного слоя (целостность структуры, толщину, прозрачность).
Диагностика роговичной оболочки проводится с целью оценки ее кривизны, обнаружения возможных изменений и повреждений ее слоев (что может стать причиной проблем со зрением). При ее повреждении нарушается вся работа оптической системы. Именно для предотвращения этого процесса и необходимо проводить обследование. Это поможет предотвратить снижение или потерю зрения.
Роговица – передняя часть оболочки глазного яблока, прозрачная выпукло-вогнутая линза. Средняя толщина роговицы 530-540 мкм. Некоторые люди рождаются с роговицей тоньше обычного, у других она истончается из-за влияния заболеваний или внешних факторов.
- Врожденная тонкая роговица
- Приобретенная тонкая роговица
- Симптомы, сопутствующие истончению роговицы
- Диагностика
- Интерпретация величин толщины роговицы
- Операции при тонкой роговице
- Сложности и ограничения
- Современные щадящие методы лазерной коррекции
- Имплантация ФИОЛ: когда лазерная коррекция невозможна
Роговица – передняя часть оболочки глазного яблока, прозрачная выпукло-вогнутая линза. Средняя толщина роговицы 530-540 мкм. Некоторые люди рождаются с роговицей тоньше обычного, у других она истончается из-за влияния заболеваний или внешних факторов.
Общепринятой градации толщины роговицы не существует, лишь условно толщину роговицы можно представить следующим образом:
- ультратолстая – от 600 мкм;
- толстая – 561-600 мкм;
- нормальная – 520-560 мкм;
- тонкая – 481-520 мкм;
- ультратонкая – менее 480 мкм.
Понятие «тонкая роговица» по своей сути не является диагнозом. При его упоминании всегда требуется острожный дифференциальный подход с расшифровкой того, что именно доктор имел в виду.
Врожденная тонкая роговица
Подобное состояние может быть предопределено генетически, то есть являться наследственной особенностью, что сравнимо с фенотипическими особенностями рода (рослые или невысокие, длинный или курносый нос и прочее). Возможно, что тонкая роговица может явиться проявлением генетического синдрома (например, синдрома Дауна). Сама по себе тонкая роговица в данном случае ничего плохого своему обладателю не причинит.
Приобретенная тонкая роговица
Роговица может самостоятельно стать тоньше в результате:
- частого механического воздействия (постоянное трение глаз, частые погружения на существенную глубину);
- аутоиммунных и атопических заболеваний;
- глазных заболеваний (глаукома, кератоконус, кератоглобус, осложненной миопии высокой степени и прочее);
- также незначительное истончение связывают с возрастными перестройками коллагена стромы роговицы.
- По данным некоторых источников способствовать истончению роговицы могут также:
- неблагоприятные условия окружающей среды;
- стрессы;
- курение;
- злоупотребление алкоголем и наркотическими средствами;
- работа в пыльных помещениях и помещениях с ультрафиолетовым тзлучением;
- частое загорание без очков с UV-защитой;
- некоторые вирусные инфекции.
Симптомы, сопутствующие истончению роговицы
Патология проявляет себя далеко не всегда, но в ряде случаев присутствуют косвенные симптомы:
- помутнение роговицы;
- ухудшение качества и остроты зрения;
- повышенная чувствительность к свету;
- ощущение инородного тела в глазу;
- болезненность разной степени интенсивности.
Диагностика
Диагностируют истончение роговицы с помощью следующих методов:
- пахиметрия – измерение толщины роговицы;;
- биомикроскопия – исследование роговицы с помощью щелевой лампы;
- кератотопография – топографическое исследование роговицы послойно;
- конфокальная микросопия роговицы – уникальный оптический способ «гистологического» исследования роговицы без забора материала.
Интерпретация величин толщины роговицы
Сама по себе тонкая роговица не может привести к какой-либо патологии. Поэтому понятие «тонкая роговица» не является самостоятельным диагнозом.
Однако есть серьезные подводные камни, с которыми сталкиваются как пациенты, так и сами офтальмологи.
Во-первых, это неправильная интерпретация результатов измерения внутриглазного давления (ВГД). Показатели ВГД всегда должны оцениваться доктором исключительно в совокупности с показателями толщины роговицы. Чем тоньше роговица, тем меньше ее импеданс, то есть сопротивление, которое она оказывает при механическом давлении (воздух, гирька, аппланационный точечный датчик). А значит, что показатели ВГД при тонкой роговице заведомо ниже, что может сбить с толку офтальмолога и пациента, и позволить расценивать результат как пседвохороший. Тогда как реальное ВГД выше и пациент продолжает слепнуть от глаукомы. Соответственно наоборот, обладателям сверхтолстой роговицы часто выставляется необоснованный диагноз глаукома только лишь по одним высоким цифрам ВГД, тогда как истинное давление оказывается абсолютно нормальным.
Во-вторых, толщина роговицы – это одна из основных величин, на которых основываются расчеты рефракционной хирургии (ЛАСИК и аналоги). Здесь истинно тонкая роговица может быть в случае толщины менее 440 мкм, при которой операция точно не возможна. В остальном все зависит от того, сколько диоптрий необходимо нивелировать пациенту в ходе рефракционной операции. Чем больше диоптрий, тем толще должна быть роговица, чтобы в послеоперционном периоде получить безопасную для дальнейшей жизни толщину.
В случае неправильных расчетов возможны такие осложнения, как ятрогенная кератоэктазия. На современном этапе развития офтальмологии, высоком уровне развития диагностики в ведущих клиниках подобные просчеты исключаются.
Операции при тонкой роговице
Сложности и ограничения
Любая методика лазерной коррекции зрения заключается в изменении формы роговицы, устранении диоптрий за счет изменения её рельефа. Эксимерный лазер фактически испаряет ткани роговицы по заданным параметрам. Вследствие этого роговица с каждым вмешательством становится чуть тоньше.
Сверхтонкая роговица теряет упругость и прочность, из-за чего начинает выгибаться в самых тонких местах, что приводит к потере зрения.
Современные щадящие методы лазерной коррекции
Если максимально упростить, то расчёт возможности проведения операции выглядит следующим образом: из имеющейся толщины роговицы вычитают максимальную расчётную глубину необходимого вмешательства и максимальную погрешность для выбранного типа операции. Оставшаяся толщина должна быть не меньше нижней границы нормы в 440-450 мкм.
Таким образом, главные задачи новых методов коррекции, лазерных аппаратов и инновационного ПО:
- уменьшить глубину вмешательства за счёт более точных расчётов,
- снизить погрешность метода за счёт автоматизации контроля за операцией с помощью компьютера и повышения точности лазера.
Эти задачи решаются прямо сейчас. Специалисты нашего центра находятся на передовой прогресса в офтальмологии, поэтому мы предлагаем уникальные возможности для проведения операций на тонкой роговице.
В этом нам помогают:
- опыт проведения всех возможных методик коррекции зрения LASIK, cупер-LASIK, фемто-LASIK;
- собственная щадящая методика РЭИК, разработанная доктором Куренковым;
- возможность ФЕМТО-лазерного сопровождения рефракционных операций;
- возможность проведения персонализированной абляции (cупер-LASIK, cупер-LASIK с фемтосопровождением, cупер-РЭИК, cупер-РЭИК с фемтосопровождением);
- передовое оборудование, которое ещё не используется другими российскими клиниками, в том числе инновационный сверхточный эксимерный лазер NIDEK EC-5000CXIII.
После прохождения комплексного офтальмологического обследования специалисты нашей клиники предложат Вам предпочтительный вариант лазерной коррекции с учетом всех анатомических, оптических особенностей глаз.
Тонкая роговица после рефракционных операций
Финальная толщина стромы роговицы после рефракционных операций крайне важна. Позиция проста – чем выше, тем лучше.
Данная позиция основывается на нескольких факторах:
- более высокие показатели толщины стромы роговицы после операции дают меньшее количество аберраций, а значит более комфортное и четкое зрение в ночное время, при вождении, при длительной работе за мониторами, что невероятно важно для современной жизни;
- в случае ожидания риска прогрессирования рефракционных отклонений после операций (молодой возраст, миопия и астигматизм высоких значений, тяжелая соматическая патология, неблагоприятные условия зрительного труда и прочее) более толстую роговицу можно оперировать повторно, что немаловажно для понимания перспектив.
Имплантация ФИОЛ: когда лазерная коррекция невозможна
Когда коррекция невозможна, на помощь приходит имплантация факичных интраокулярных линз (ФИОЛ).
Представьте, что вы взяли контактную линзу, и поместили её внутрь глаза – в этом вся суть методики.
Линза имплантируется за роговицу в переднюю или заднюю камеру глаза с сохранением естественного хрусталика. Такая операция позволяет скорректировать зрение без влияния на роговицу при высокой степени:
- близорукости (до -25 D);
- дальнозоркости (до +20 D);
- астигматизма (до 6,0 D).
Услуги офтальмолога Детская клиника Детские врачи Офтальмолог Удаление инородных тел с роговицы Инородные тела на роговице – это довольно распространенная травма глаза, встречающаяся как у взрослых, так и у детей. Песок, мусор, насекомые, частички стекла, дерева или металла – все это причиняет сильнейший дискомфорт и боль. Удаление инородных тел с конъюнктивы и роговицы должно проводиться в клинике, только в этом случае риск воспаления и других осложнений будет минимален.
Признаки инородного тела на роговице
Как определить, что в глаз ребенка что-то попало? Для начала нужно попытаться увидеть инородное тело. Чаще всего оно располагается на поверхности, но даже в этом случае вызывает немало неприятных явлений:
- жжение или боль;
- покраснение глаза;
- слезотечение;
- светобоязнь;
- ухудшение зрения.
Чаще всего симптомы усиливаются при попытке открыть глаз. Даже если Вы не увидели инородного тела, при появлении вышеперечисленных симптомов нужно срочно обратиться к врачу. Не стоит пытаться удалить соринку самостоятельно, особенно если она имеет острые края (стекло, металлическая стружка, деревянная щепка и т.п.). При неаккуратных действиях Вы можете повредить роговицу, а это может привести к сильному и опасному воспалению.
Как удаляют инородное тело с роговицы
Удаление поверхностного инородного тела с роговицы проводится с помощью специальных инструментов (пинцет или копьевидная игла) под контролем щелевой лампы или операционного микроскопа. Для точной диагностики может применяться УЗИ. Предварительно глаз обезболивается каплями. Если инородное тело проникло глубже, может потребоваться небольшая офтальмологическая операция с надрезанием роговицы. После таких операций специалист нередко предлагает остаться в стационаре на некоторое время для постоянного наблюдения. После завершения всех манипуляций врач обязательно назначает противовоспалительные капли, и, как правило, антибиотики. Они помогут предотвратить развитие воспалительного процесса. Подробнее о конъюнктивите у детей читайте здесь.
Преимущества обращения в «СМ-Доктор»
Что делать, если нужно срочно избавиться от инородного тела в глазу ребенка? Приехать в «СМ-Доктор». Мы гарантируем каждому пациенту:
- быстрый прием опытного специалиста, без ожидания и очередей;
- обследование с использованием качественного, надежного оборудования;
- эффективное обезболивание;
- полное удаление инородного тела с последующим назначением лечения;
- удобное расположение филиалов недалеко от метро;
- госпитализация ребенка при необходимости.
Инородное тело на роговице – это очень неприятно, особенно для ребенка. Если Вам нужна быстрая, своевременная, квалифицированная помощь, приезжайте в «СМ-Доктор». Мы справимся с любой ситуацией.
Цены на услуги врача-офтальмолога
| Наименование услуги | Цена (руб.) |
|---|---|
| Приём офтальмолога (первичный) | 2 100 |
| Приём офтальмолога (повторный) | 1 800 |
| Удаление инородного тела с поверхности роговицы | 1 900 |
Услуги детского отделения в городе Солнечногорске оказываются со скидкой 15% от указанных в прайс-листе цен Врачи ведут прием в следующих клиниках: Войковская Детская клиника на ул. Клары Цеткин Марьина Роща Детская клиника в 3-м проезде Марьиной Рощи
- Детская клиника на ул. Клары Цеткин (м.Войковская)
- Болдырева Светлана Николаевна Детский офтальмолог
- Детская клиника в 3-м проезде Марьиной Рощи (м.Марьина Роща)
- Болдырева Светлана Николаевна Детский офтальмолог
- Илларионова Елена Владимировна Детский офтальмолог