Содержание
- Виды патологий
- Причины аномалий
- Симптомы заболеваний
- Методы лечения
- Виды травм
- Сухой глаз или аллергия?
- Симптомы повреждений
- Рекомендуем обучение по теме:
- Профессиональное консультирование при отпуске офтальмологических лекарственных средств
- Первая помощь
- Раздражение и аллергические реакции
- Воспаление и инфекция
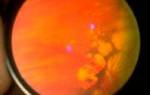
Роговица, или роговая оболочка – прозрачная сферическая часть органа зрения, отвечающая за светопреломление. При ее помутнении или повреждении значительно ухудшается зрение. Причиной подобного состояния часто становятся патологи роговицы, составляющие 25% от всех глазных заболеваний.
Виды патологий
В число основных болезней роговицы входят:
- кератиты (самые распространенные) – воспаления;
- макрокорнеа – увеличение диаметра роговой оболочки;
- микрокорнеа – уменьшение диаметра роговицы;
- кератомаляция – роговица окрашивается в молочный цвет, разрушается оболочка, из-за чего выпадают внутренне структуры;
- кератоконус – дистрофическое истончение роговицы, придающее ей коническую форму;
- кератоглобус – роговая оболочка шарообразно выпячивается вперед;
- эмбриотоксон – кольцеобразное помутнение роговицы;
- раковые опухоли (встречаются редко).
Причины аномалий
Спровоцировать патологические процессы в роговице способны различные факторы:
- наследственная предрасположенность;
- инфекционные болезни;
- травмы (производственные и бытовые);
- ожоги (химические и термические);
- дефицит слезной жидкости;
- экологическая обстановка;
- недостаток витаминов;
- возрастные изменения;
- перенесенные во время беременности заболевания;
- постоянное ношение контактных линз;
- злокачественные образования.
Симптомы заболеваний
Основные признаки патологий роговицы:
- слезоточивость;
- светобоязнь;
- помутнение роговицы;
- покраснение глаз;
- болезненность, зуд и жжение;
- гнойные выделения;
- бесконтрольное сокращение глазных мышц;
- ощущение присутствия постороннего тела в глазу;
- понижение остроты зрения.
В запущенных случаях наблюдается разрушение и отслаивание эпителия, образование эрозий и язв.
Еще один характерный симптом – появление инфильтрата, который со временем исчезает либо причиняет помутнение.
Выделяют несколько типов помутнений:
- облачко – незаметное невооруженным глазом, не имеющее четких границ, серое помутнение;
- пятно – сере или белое помутнение, видимое невооруженным глазом;
- бельмо – явно выраженный рубец с прорастающими внутрь кровеносными сосудами.
Методы лечения
На первом приеме офтальмолог проводит диагностику, на основании результатов которой подбирает лечение.
В легких случаях патологии роговой оболочки лечатся консервативным путем – при помощи лекарственных препаратов и физиотерапевтических процедур. В сложных ситуациях офтальмолог рекомендует хирургическое вмешательство.
При медикаментозной терапии используют:
- местные глюкокортикостероидные средства (искусственные слезы, глазные капли, мази) – при воспалениях;
- антибактериальные препараты – при инфекциях;
- иммунодепрессанты – при истончении роговицы и появлении язв;
- лекарства, улучшающие трофику;
- медикаменты, стимулирующие регенерационные процессы.
Дополнительно врач назначает физиотерапию: электрофорез, лазеротерапию.
Если консервативное лечение (в том числе использование очков и линз) не приводит к устранению проблемы, то проводят операцию – кератэктомию (проводят только при слабо выраженных поверхностных помутнениях, находящихся в центральной части роговицы) или кератопластику.
Кератопластика – операция, во время которой частично или полностью заменяют поврежденные участки роговицы трансплантатом. Она позволяет восстановить форму, свойства и функционирование роговой оболочки. В 90% случаев исчезает помутнение и улучшается зрение.
Роговица как самая наружная оболочка глаза подвержена действию физических, химических и механических факторов внешней среды. Наиболее часто роговица поражается воспалительными процессами, которые составляют около 25% случаев заболеваний глаз. В силу родства и анатомической близости с конъюнктивой, склерой и сосудистой оболочкой роговица часто вовлекается в процесс и при заболевании этих оболочек.
Большую часть патологии роговицы составляют воспалительные заболевания, или кератиты.
Инфекция при кератитах проникает в роговицу вследствие перехода с соседних тканей, экзогенным или эндогенным путем. Характер и течение процесса обусловлены видом микроорганизма, его вирулентностью, сопротивляемостью роговицы.
Кератиты делятся на экзогенные и эндогенные.
Экзогенные кератиты:
- эрозия роговицы;
- травматические кератиты, обусловленные механической, физической или химической травмой (посттравматические кератиты);
- инфекционные кератиты бактериального происхождения;
- кератиты, вызванные заболеваниями конъюнктивы, век, мейбомиевых желез;
- грибковые кератиты, или кератомикозы.
Эндогенные кератиты:
- инфекционные кератиты:
- туберкулезные: гематогенные и аллергические;
- сифилитические;
- герпетические;
- нейропаралитические;
- авитаминозные.
Клинические признаки и симптомы кератитов. Большинство заболеваний роговицы приводят к раздражению чувствительных нервов с триадой симптомов: светобоязнью, слезотечением, блефароспазмом. При нейротрофическом кератите обратная ситуация – перечисленные симптомы полностью отсутствуют, поскольку снижается чувствительность нервных окончаний. Раздражение нервных окончаний при кератитах вызывает реакцию сосудов краевой петлистой сети, заложенной в лимбе, и проявляется перикорнеальной инъекцией глазного яблока, которая напоминает красный венчик с фиолетовым оттенком вокруг роговицы. Комплекс перечисленных симптомов обозначают как роговичный синдром.
Этот синдром обусловлен нарушением прозрачности роговицы и образованием воспалительного помутнения. Со временем наступает распад инфильтрата с отторжением эпителия, некрозом ткани и образованием язвы роговицы.
Язва роговицы имеет вид дефекта ткани с мутно-серым дном. Она бывает различной формы и величины, края ее гладкие и неровные, дно чистое или покрыто гнойным экссудатом. В дальнейшем возможны два варианта течения заболевания.
Первый вариант – регресс, сопровождающийся отторжением некротизированных тканей, очищением язвы, уменьшением инфильтрации, выстиланием дна язвы регенерирующим передним эпителием, под которым продолжается регенерация стромы с образованием в дальнейшем соединительнотканного рубца, приводящего к помутнению роговицы различной интенсивности (облачко, пятно, бельмо). Процесс очищения может сопровождаться васкуляризацией – прорастанием сосудов в роговицу.
Второй вариант – распространение дефекта как в глубину, так и в ширину. По площади поражения он может занять всю поверхность роговицы, а по глубине – проникнуть до передней камеры. При истончении роговицы возникает состояние – десцеметоцеле. Очень часто десцеметоцеле прорывается, язва становится прободной, в дефект роговицы выпадает радужка и образуется ее сращение с краями роговицы в зоне язвы. Возникает передняя синехия, которая при большой протяженности может привести к повышению внутриглазного давления – вторичной глаукоме. В дальнейшем процесс протекает, как описано выше. В исходе формируется грубый рубец, – помутнение различной степени роговицы (чаще бельмо).
Практически при всех глубоких кератитах, а также при язвах роговицы возможно присоединение поражения сосудистого тракта, протекающего в виде переднего увеита. Это обусловлено общим кровообращением и иннервацией роговицы, радужки и цилиарного тела.
Воспалительные заболевания роговицы (кератиты) имеют благоприятный или неблагоприятный исход. Благоприятный исход — формирование помутнения различной степени интенсивности и объема. Появление новообразованных сосудов при формировании помутнения также относится к положительному исходу, так как стимулирует доставку питательных веществ в зону поражения, что способствует быстрейшему заживлению язвы. Неблагоприятный исход — десцеметоцеле, перфорация роговицы, проникновение инфекции внутрь глаза с развитием эндофтальмита и панофтальмита, вторичной глаукомы.
Лечение кератитов включает местную и системную этиологическую терапию (применяют антибактериальные, противовирусные, противогрибковые и другие препараты); местную противовоспалительную терапию. Одновременно проводят системную нестероидную противовоспалительную терапию; заживляющую терапию; при формировании помутнения роговицы для более нежного рубцевания применяют кортикостероидные препараты. При тяжелом течении лечение кератитов должно проводиться в стационаре.
Эрозии роговицы
Эрозии роговицы возникают после механических повреждений, а также химических и токсических воздействий.
Эрозии роговицы вызывают роговичный синдром (светобоязнь, слезотечение, блефароспазм, перикорнеальная инъекция конъюнктивы). При осмотре роговицы размеры дефекта эпителия определяют путем закапывания 1% раствора флюоресцеина. Эпителиальный дефект имеет обычно овальные края, эпителий в окружности дефекта отечный и слегка помутневший. Без инфицирования дефект роговицы довольно быстро эпителизируется.
Лечение эрозии роговицы можно проводить в амбулаторных условиях.
Местно применяют антибактериальные и репаративные препараты.
Без лечения эрозии роговицы или при нерегулярном лечении возможно развитие посттравматических кератитов с переходом в ползучую язву роговицы.
Ожоги глаз
Ожоги составляют 6,1—38,4% всех повреждений глаз, более 40% пострадавших становятся инвалидами, не способными вернуться к прежней профессии. При значительном повреждении в результате ожога в глазу развивается сложный многокомпонентный процесс, захватывающий все структуры глаза – роговицу, конъюнктиву, склеру, сосудистый тракт. Во многих случаях возникает ряд тяжелых осложнений с неблагоприятным исходом, несмотря на активную патогенетическую терапию.
В условиях мирного времени ожоги составляют 8—10% всех повреждений глазного яблока и его придатков. До 75% приходится на ожоги кислотами и щелочами (химические) и 25% – на термические и ожоги лучистой энергией.
При одинаковой степени поражения тяжелее на первый взгляд выглядят термические ожоги. Это связано с тем, что при термических ожогах чаще поражается не только глаз, но и окружающая кожа лица. Химические ожоги чаще локальные, захватывают глазное яблоко, которое в первое время при той же степени ожога не вызывает опасений. Ошибка в оценке поражения становится видна на 2—3-й сутки, когда ее очень трудно исправить.
Тяжесть ожога зависит не только от глубины, но и от протяженности поражения тканей. В зависимости от площади ожоги разделяются на 4 степени. Все ожоги I – II степени независимо от протяженности считаются легкими, ожоги III степени – ожогами средней тяжести, ожоги IV степени – тяжелыми. К тяжелым следует отнести и часть ожогов III степени, когда поражение распространяется не более чем на треть века, треть конъюнктивы и склеры, треть роговицы и лимба. При ожоге IV степени более чем третьей части того или иного отдела органа зрения ожог считают особо тяжелым.
Основная опасность ожогов заключается в развитии бельм. Возможно развитие вторичной глаукомы, обусловленной спаечными процессами в углу передней камеры, задними и передними синехиями. Образование бельм роговицы возможно не только при ожогах непосредственно роговицы, но и при ожогах бульбарной конъюнктивы из-за нарушения трофики роговицы. Довольно часто при тяжелых ожогах развиваются токсическая (травматическая) катаракта, токсические повреждения сетчатки и хориоидеи
Первая помощь при ожогах состоит в первую очередь в обильном промывании глаз водой. Основное лечение проводится в условиях стационара.
Консультация офтальмолога / Виталий 4403 просмотра 4 апреля 2020
Добрый день. Щенку 3 месяца, кот когтем зацепил переднюю камеру глаза. Лечим, промываем хлоргекседином, закапываем новокаином 0,05, в течении дня капли левомицитина и 4 раза в день мазь тетрациклин и гидрокортизон. Роговица на второй день после травмы помутнела, особенно в месте травмы, ниже травмы глазик просматривается, видно хрусталик и как он работает. Вопрос по существу: Что делать чтобы избавиться от помутнения, чем лечить, чем капать. Есть возможность делать физиопроцедуры.
На сервисе СпросиВрача доступна консультация офтальмолога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Ответы врачей Пожаловаться 

Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Доля травм превышает 10% в структуре заболеваний глаз. В 90% случаев повреждения глаз — это микротравмы и травмы тупым предметом, в 8% — ожоги, 2% — проникающие ранения с органическим повреждением глазных структур. Проникающие ранения требуют срочной врачебной помощи, которую проводят в стационаре. При незначительных травмах и легких степенях ожогов пострадавшему можно рекомендовать средства аптечного ассортимента.
Виды травм
Микротравмы вызывают микрочастицы металла, песка, растений, ворсинки тканей, которые попадают в глаз. Даже упавшая ресничка, тем более покрытая мощным слоем туши, способна травмировать роговицу и склеру глаза. Мушка залетела в глаз — также причина микротравмы. Укус насекомого в такой ситуации осложняет положение, т. к. часто к микротравме присоединяется аллергическая реакция.
Сухой глаз или аллергия?
Тупая травма глаза — повреждение глазных структур от нанесения удара тупым предметом: кулаком или пробкой от бутылки. Тупая травма может привести к контузии глазного яблока. Контузия — комплекс морфологических изменений в тканях под воздействием гидродинамической волны, которая образуется при резком сотрясении глазного яблока во время удара.
Ожоги глаз бывают термическими, химическими и лучевыми. Термический ожог возникает при воздействии на ткани глаза высокой температуры воздуха, расплавленного металла, пара, кипящей воды и жира, пламени. Химический ожог возникает при контакте глаза с кислотами, щелочами и другими химическими реагентами. Лучевой ожог можно получить при взаимодействии глаз с ультрафиолетовыми, инфракрасными лучами, ионизирующим излучением.
«Болезнь сварщиков» и «снежная болезнь» — типичные примеры ожога глаз ультрафиолетовым излучением. В первом случае ожог возникает у человека, который смотрит на электросварку и при этом не использует защитную маску. Во втором случае рискуют любители кататься на лыжах высоко в горах. У них травму глаза могут предотвратить защитные очки со светофильтрами. Инфракрасный ожог возникает у тех, кто без специальной защиты глаз наблюдает за солнечным затмением.
Симптомы повреждений
Микротравмы вызывают дискомфорт: жжение в области глаз, покалывание, ощущение инородного тела или песка в глазу, боль. Может возникнуть обильное слезотечение — так глаз пытается самостоятельно избавиться от повреждающего агента, смыть его с поверхности роговицы. Реже пациенты отмечают повышенную чувствительность к свету или блефароспазм — неконтролируемое сокращение круговых мышц века.
Тупая травма глаза приводит к значительному отеку и подкожным кровоизлияниям век. Глазная щель сужается вплоть до полного закрытия. При ушибе век одного глаза подкожное кровоизлияние может распространиться через переносье на веки второго, не пострадавшего от удара. При контузии век часто возникают кровоизлияния под конъюнктиву и развивается отек этой оболочки глаза. На роговице появляются эрозии. Глаза краснеют, появляется туман, быстро нарастает боль, возникают светобоязнь и блефароспазм.
Термический ожог вызывает гиперемию и отек пораженного участка кожи век и конъюнктивы, образуются эрозии роговицы. При ожоге ультрафиолетовыми или инфракрасными лучами глаза краснеют, зрение затуманивается, возникает и быстро нарастает боль, появляются светобоязнь и блефароспазм.
Проявления легкого химического ожога средствами бытовой химии или пищевыми кислотами — слезотечение, гиперемия и отек роговицы. Если в глаз попала концентрированная кислота или щелочь, последствия для тканевых структур становятся катастрофическими и требуют медицинской помощи в стационаре.
Рекомендуем обучение по теме:
Профессиональное консультирование при отпуске офтальмологических лекарственных средств |
Первая помощь
При микротравме в первую очередь нужно удалить из глаза чужеродные микрочастицы. Для этого иногда бывает достаточно часто поморгать. Нельзя тереть травмированный глаз или давить на него, т. к. это усилит повреждение тканей. Чтобы удалить микрочастицы, можно использовать стерильную салфетку. Бумажный платок, ватный диск, ватные палочки для этих целей непригодны, они занесут в пораженный глаз частички бумаги или ваты. Носовой платок из кармана — источник микроорганизмов, которые будут вольготно чувствовать себя в поврежденных тканях глаза.
Стерильная салфетка поможет, если микрочастицу видно глазом. Более мелкие травмирующие агенты лучше вымыть стерильной жидкостью. Для этих целей пригодны стерильные офтальмологические растворы (Хило-Комод, Визин Чистая слеза, средства линии Систейн), глазные капли с антибактериальным действием или раствор искусственной слезы. Продолжительность ирригации глазных структур должна составлять 10–15 минут. Во время промывания необходимо вывернуть веки и промыть слезные пути.
Промывание в течение 10–15 минут — обязательный компонент первой помощи при ожогах глаза. При химическом ожоге продолжительность ирригации нужно увеличить до 15–30 минут. Если известен химический агент, то можно заменить нейтральные растворы безопасными нейтрализаторами. Когда в глаз попало щелочное моющее средство, промывать лучше 2%-ным раствором борной кислоты. Если в глаз попали брызги столового уксуса, рекомендую промыть глаз 2%-ным раствором гидрокарбоната натрия.
В первые минуты после тупой травмы показан холод. На область глаза через несколько слоев марли или носовой платок нужно наложить лед. Это уменьшит распространение гематомы век, субконъюнктивальных кровоизлияний и кровоизлияний в полости и оболочки глазного яблока. Внутрь принимают кровоостанавливающие препараты Аскорутин, Викасол и др. На веки можно наложить мази или гели с гепарином, чтобы ускорить рассасывание гематомы.
Раздражение и аллергические реакции
Даже легкая травма глаза приводит к отеку глазных структур, вызывает раздражение. В аптеке достаточно кератопротекторных средств безрецептурного отпуска для решения проблемы.
Кератопротекторы образуют на поверхности роговицы защитную пленку гидрофильных полимеров, которые удерживают воду и улучшают питание роговицы и конъюнктивы. Ряд кератопротекторов зарегистрирован в России как медизделия. Таковыми считаются офтальмологические растворы Хило-Комод®, Визин® Чистая Слеза, Систейн® Баланс, Офтолик®, а также гели Корнерегель® и Систейн®.
В группу кератопротекторов входят безрецептурные лекарственные препараты гипромеллозы (Искусственная слеза, Дефислёз), гипромеллозы в сочетании с декстраном (Слеза натуральная, Слезин), сульфатированных гликозаминогликанов (Баралпан) в виде глазных капель. Кератопротекторный эффект оказывают глазные гели карбомера: лекарственные препараты Офтагель, Видисик, Лакропос. Их можно отпускать без рецепта. Глазной гель Солкосерил, который стимулирует репарацию тканей глаза, сотрудники аптек должны отпускать по рецепту.
Если человек склонен к аллергическим реакциям, в глаз лучше закапать капли с блокатором H1-гистаминовых рецепторов дифенилгидрамином (Офтальмоферон), которые можно отпустить без рецепта. Если врач решит, что пациенту требуется другое противоаллергическое средство, он назначит препарат кромоглициевой кислоты (Оптивэлл, КромоГЕКСАЛ®, Лекролин®, Диполькром®) или левокабастина (Визин® Алерджи). Препараты тетризолина (Визин® Классический, Монтевизин®, ВизОптик, Октилия) оказывают сосудосуживающее действие и уменьшают гиперемию конъюнктивы. Сперсаллерг, помимо тетризолина, содержит антагонист Н1-гистаминовых рецепторов антазолин, поэтому снимает аллергический компонент поражения глаз. Эти препараты тетризолина выпускаются в виде глазных капель, отпускаются без рецепта.
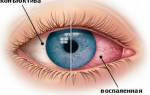
Воспаление и инфекция
Чтобы предотвратить инфекцию, фармацевты вправе рекомендовать безрецептурные препараты с антисептическим действием. Ассортимент таких препаратов в виде глазных капель невелик: сульфацетамид (Альбуцид, Сульфацил-натрия), пиклоксидин (Бактовит), цинка сульфат борная кислота (Авитар®). Также можно рекомендовать 1%-ную тетрациклиновую глазную мазь.
В зоне врачебных назначений глазные капли с антибиотиками, условия отпуска — по рецепту. В состав входят фторхинолоновые антибиотики офлоксацин (Флоксал, Данцил), левофлоксацин (Сигницеф, Офтавикс), ципрофлоксацин (Роцип, Ципролет, Ципромед), моксифлоксацин (Вигамокс). Также врач может назначить глазную мазь с офлоксацином (Флоксал). Эти препараты применяют, если травма привела к бактериальным осложнениям.
Комбинации антибиотика с гидрокортикостероидом врачи назначают, чтобы устранить воспаление. В комбинации входят ципрофлоксацин дексаметазон (Комбинил Дуо), тобрамицин дексаметазон (Тобрадекс, Тобразон), неомицин полимиксин дексаметазон (Макситрол) и т. д. Глазные капли с местным антисептиком мирамистином (Окомистин) также подлежат отпуску по рецепту врача. Для снятия воспаления применяют и глазные капли с НПВС, которые подлежат отпуску по рецепту. Врачи назначают препараты, которые содержат кетотифен (Дальтифэн), диклофенак (Диклофенаклонг, Дикло-Ф), индометацин (Индоколлир), кеторолак (Кетадроп®, Акьюлар ЛС).
29 января 2022 Дмитрий Чернов: Мы постоянно боремся за выживание! 28 января 2022 “Краснокнижная” фармация: как сохранить “сердце аптеки”? 27 января 2022 Метеозависимость — сигнал о помощи 26 января 2022 Изжогу лечить по–новому! 24 декабря 2020
Название заболевания “глаукома” происходит от греческого “глаукос” (др. греч. γλανκωμα — синее помутнение глаза; γλανκος — водянистый синий, ομα — опухоль), т.к. на пике развития заболевания (или острого приступа глаукомы) зрачок приобретает зеленоватый оттенок.
Преферанская Нина Германовна Доцент кафедры фармакологии института фармации им. А.П. Нелюбина Первого МГМУ им. И.М. Сеченова (Сеченовский университет), к.фарм.н.
Отсюда происходит второе название глаукомы — “зеленая вода”, или “зеленая катаракта”. Впервые об этом заболевании упоминается знаменитым древнегреческим целителем, врачом и философом Гиппократом в “Афоризмах”.
Глаукома представляет собой опасное прогрессирующее повышение внутриглазного давления (ВГД), при отсутствии лечения которого провоцируется отслоение сетчатой оболочки глаза, атрофия зрительного нерва, и, как следствие этого, неминуемо возникает слепота. Патологический процесс всегда развивается только в одном направлении и обратного пути — регрессии (лат. regressio — обратное движение)) не происходит.
Нормальная циркуляция внутриглазной жидкости обеспечивает процессы тканевого питания, обмена веществ в глазах, поддерживает сферическую форму, функционирование и тонус глазного яблока. Трабекулярный аппарат глаза, шлеммов канал и увеосклеральный путь являются основными путями оттока камерной влаги и носят название фильтрационного, или дренажного, аппарата глаза, который и определяет уровень внутриглазного давления (ВГД), в пределах 18–25 мм рт. ст.
Ключевое значение в развитии заболевания имеет нарушение гидростатического равновесия в полостях глаза, в частности, в месте сопряжения роговицы и склеры в переднем сегменте глазного яблока. Основными формами глаукомы являются открытоугольная и закрытоугольная, различающиеся дренажной функцией угла передней камеры глаза. У открытоугольной формы глаукомы отток внутриглазной жидкости сохранен, при закрытоугольной — блокирован радужкой угла глаза.
На долю открытоугольной глаукомы приходится свыше 80% всех регистрируемых случаев заболевания. Возникновение повышения ВГД является главной и многократно доказанной причиной развития и прогрессии глаукомы. При увеличенном глазном давлении пациент ощущает боль в голове, нарушение остроты зрения и тошноту. Женщины заболевают втрое чаще, чем мужчины, а по достижении зрелого или преклонного возраста риск развития глаукомы повышается с каждым годом. По данным статистического наблюдения, в РФ в 2016 г. насчитывалось 897 больных глаукомой на 100 тыс. человек, в 2018 г. было зарегистрировано около 1,0 млн пациентов, а в 2019 г. эта цифра возросла до 1142 на 100 тыс. взрослого населения.
Глаукома может быть вторичным заболеванием вследствие разнородных заболеваний: эндокринных, онкологических, сосудистых, или развиваться после офтальмохирургического вмешательства. Подтвержденными факторами риска являются курение, злоупотребление алкоголем и длительный прием гормональных средств. Заболеваемость глаукомой стремительно растет во всем мире.
По степени выраженности патологического процесса выделяют четыре стадии заболевания:
- I — начальная стадия глаукомы;
- II — развитая стадия глаукомы;
- III — далеко зашедшая стадия глаукомы;
- IV — терминальная стадия.
Для лечения глаукомы успешно применяются лекарственные препараты, которые способствуют оттоку внутриглазной жидкости и/или снижают ее секрецию. Лечение способно лишь приостановить или замедлить потерю зрения. Противоглаукомные средства по эффекту действия различают как препараты:
- улучшающие отток внутриглазной жидкости;
- уменьшающие выработку внутриглазной жидкости.
Фармакологическая классификация ЛС, понижающих ВГД, делит их по механизму действия на группы и подгруппы.
1. Холиномиметические средства:
- M-холиномиметики — Пилокарпин;
- M-, N-холиномиметики — Карбахол.
2. Адреномиметические средства:
- α-, β-адреномиметики — Эпинефрин (Адреналин);
- α2-адреномиметики — Клонидин (Клофелин), Бримонидин (Альфаган Р).
3. Адренолитические (адреноблокирующие) средства:
- α1-, β1,2-адреноблокаторы — Золепродолол (Проксодолол);
- β1,2-адреноблокаторы — Тимолол (Арутимол, Окумед, Тимололлонг);
- β-адреноблокаторы — Бетаксолол (Бетоптик, Оптибетол).
4. Антиферментные препараты:
- Ингибиторы карбангидразы — Бринзоламид (Азопт), Ацетазоламид, Дорзоламид (Трусопт).
5. Аналоги простагландинов:
- Аналоги простагландина F2α — Латанопрост (Ксалатан, Ксалатамакс), Биматопрост (Биматан);
- Фторированные аналоги простагландина F2α — Травопрост (Траватан), Тафлупрост (Тафлотан).
6. Комбинированные препараты: Фотил, Ксалоком, Проксофелин и др.
ХОЛИНОМИМЕТИЧЕСКИЕ СРЕДСТВА
Пилокарпин (Pilocarpinum) 1% р-р 5 мл, 10 мл, 15 мл капли, фл.; 1,5 мл тюбик–капельница — растительный алкалоид, производное метилимидазола, выделяется из листьев растения Pilocarpus pinnatifolius Jaborandi, произрастающего в Бразилии. Препарат оказывает прямое возбуждающее периферическое М–холиномиметическое действие. В офтальмологии при местном применении вызывает миотический эффект (выраженный миоз, при сокращении циркулярных волокон мышцы радужки), спазм аккомодации и снижает внутриглазное давление, оказывая противоглаукомное действие. Снижение ВГД обусловлено сокращением цилиарной мышцы и мышцы радужной оболочки глаза, которое приводит к расширению угла передней камеры глаза и изменяет физическую структуру трабекулярной сети, облегчая отток водянистой влаги.
Пилокарпин проникает через роговицу и хорошо всасывается через конъюнктиву. В конъюнктивальном мешке практически не абсорбируется. При местном применении после инстилляции обнаруживается в водянистой влаге глаза через 30 мин. Пилокарпин связывается многими тканями глаза. Период полувыведения из сред глаза составляет T½ = 1,5–2,5 час. Пилокарпин не метаболизируется в тканях глаза и выводится в неизмененном виде с внутриглазной жидкостью.
С показаниями к применению можно ознакомиться в инструкции к препарату.
Пилокарпин (глазные капли) входит в Перечень ЖНВЛП.
Назначают Пилокарпин гидрохлорид в виде водных растворов или растворов с добавлением полимерных соединений. В качестве растворителя используют 1% р-р метилцеллюлозы, который оказывает пролонгированное действие. Поддержание постоянной высокой концентрации препарата в тканях глаза нецелесообразно, т.к. это может привести к снижению эффективности и вызвать стойкий спазм цилиарной мышцы. Функциональное состояние цилиарной мышцы является весьма важным для «гимнастики» глаза. Сокращения этой мышцы постоянно воздействуют на трабекулярный аппарат, встряхивая и очищая его, улучшая его кровоснабжение. Поэтому желательна периодическая, на 1–3 месяца в течение года, отмена приема и замена препарата на другие противоглаукомные средства.
Важно! Из побочных эффектов пилокарпина следует отметить миоз, который наступает через 10–20 мин. после инстилляции и длится 6 часов. При длительном применении миоз сохраняется постоянно, что существенно снижает остроту зрения у пожилых больных. Через 10–30 мин. после закапывания наблюдается функциональное нарушение зрения — спазм аккомодации (ложная близорукость), и глаз из-за переутомления теряет свою способность реагировать на изменение фокусного расстояния. Данный процесс обратим. Применение Пилокарпина противопоказано при индивидуальной чувствительности к компонентам препарата, при иритах, циклитах, иридоциклитах, кератитах, состоянии после офтальмологических операций и др. заболеваниях глаз, при которых сужение зрачка нежелательно.
Противопоказано применение детям до 18 лет, женщинам при беременности и в период кормления грудью. С осторожностью применяют у больных с отслойкой сетчатки в анамнезе и у молодых больных с миопией высокой степени.
Карбахол (Carbachol) — синтетический препарат, стимулирующий М- и N-холинорецепторы. Выпускается в виде р-ра 10 мл фл. Глазные капли содержат в 1 мл 30 мг карбахола и 2,5 мг гидроксиэтилцеллюлозы.
В настоящее время отсутствует в аптеках!
АДРЕНОМИМЕТИЧЕСКИЕ СРЕДСТВА
Эпинефрин (Epinephrinum) — ТН “Адреналин” 0,5%, 1% и 2% р-р д/инъек. 1 мг/мл — применяют при лечении простой открытоугольной формы глаукомы.
Прямой стимулятор альфа и бета-адренорецепторов различной локализации. Снижает ВГД за счет улучшения оттока водянистой влаги из глаза по дренажной системе, и в связи с сосудосуживающим действием кратковременно уменьшается секреция водянистой продукции.
Важно! Препарат противопоказан при закрытоугольной и смешанной глаукоме, артериальной гипертензии, выраженном атеросклерозе, сахарном диабете и тиреотоксикозе, при беременности. Среди местных побочных реакций отмечают слезотечение, аллергические реакции, гиперемию конъюнктивы, темную пигментацию краев век, реже роговицы, и серьезным осложнением при лечении данным препаратом является возникновение отека желтого пятна. При длительном применении возникают системные побочные эффекты со стороны ССС.
Клонидин (Clonidinum) — ТН “Клофелин” капли для глаз. Выпускается препарат по 1,25 мг, 2,5 мг или 5,0 мг клонидина гидрохлорида в тюбике–капельнице по 1,3 мл, 1,5 мл, 2,0 мл и 5,0 мл, а также по 5,0 мл и 10,0 мл во флаконе–капельнице.
Средство возбуждает пресинаптические альфа2-адренорецепторы, уменьшает продукцию внутриглазной жидкости, улучшает отток и снижает внутриглазное давление (ВГД). Снижение ВГД наблюдается через 30 мин. после инстилляции, эффект сохраняется до 8 час. ВГД при применении понижается на 20–25% от исходного уровня.
Рекомендуется закапывать Клонидин в конъюнктивальный мешок от 2 до 4 раз в сутки. При длительном применении препарат практически не изменяет ширину зрачка, но ослабевает фармакологический эффект и ВГД повышается.
Важно! На фоне лечения Клонидином необходимо проводить постоянный мониторинг уровня офтальмотонуса. При применении могут возникать такие побочные эффекты, как зуд, жжение в глазах, сухость и/или отек конъюнктивы, хронические конъюнктивиты, гиперемия, заложенность носа.
Следует отметить, что даже при местном офтальмологическом применении ЛП может понижаться системное артериальное давление. Противопоказанием для назначения является повышенная индивидуальная чувствительность к Клонидину, воспалительные заболевания переднего отдела глаза, выраженный атеросклероз сосудов головного мозга и др.
Бримонидин (Brimonidinum) — ТН “Альфаган Р”,р-р 0,15% 5 мл; ТН “Люксфен” р-р 0,2% 5 мл, ТН “Брим Антиглау ЭКО” р-р 2 мг/мл 5 мл, флакон-капельница. Активное вещество бримонидина тартрат, производное бромхиноксалина, селективно стимулирует альфа2–адренорецепторы, потенциальный вазоконстриктор.
Препарат местно закапывается в конъюнктивальный мешок пораженного глаза по 1 капле 3 раза в сутки с интервалом между введениями около 8 час. Под действием Бримонидина понижение ВГД происходит за счет снижения образования и повышения оттока внутриглазной жидкости по увеосклеральному пути. При применении глазных капель максимальное снижение внутриглазного давления (ВГД) достигается через 2 часа и составляет в среднем 10–12 мм рт. ст.
Вызывает более выраженное понижение ВГД по сравнению с Клонидином, не проходит ГЭБ. В большинстве случаев вызывает миоз, наблюдается сужение зрачка на 1 мм. Метаболизируется Бримонидин преимущественно в печени, выводится препарат и его метаболиты почками. Системное всасывание препарата замедлено и не вызывает существенных изменений в организме больного.
Важно! При применении препарата отмечается гиперемия конъюнктивы, ощущение жжения в глазу, сухость во рту, сонливость. Необходимо тщательное наблюдение и мониторинг состояния пациентов в возрасте от 2 до 7 лет (особенно с массой тела до 20 кг) в связи с высокой частотой встречаемости и выраженности сонливости. В том случае если работа больного взрослого связана с потенциально опасными видами деятельности, вождением автотранспортных средств, его необходимо заранее предупредить о возможном снижении концентрации внимания и скорости психомоторных реакций и рекомендовать воздержаться от этих видов деятельности. При развитии аллергических реакций на препарат необходимо прекратить лечение и обратиться к врачу
Противопоказан при повышенной чувствительности к Бримонидину, беременным, в период кормления грудью, детский возраст до 2 лет и с низкой массой тела до 20 кг.
Срок годности препарата после первого вскрытия флакона–капельницы составляет 28 дней.
Преферанская Н.Г. Информация предоставлена газетой “Московские аптеки” Все статьи >>