Содержание
- Что может вызвать приступ?
- Как выглядит простой фебрильный приступ?
- Что такое сложные фебрильные судороги? Чем они отличаются от обычных?
- Как помочь ребенку во время приступа?
- Какие исследования проводят после фебрильного приступа?
- Как лечить лихорадку у ребенка, ранее имевшего фебрильные судороги?
- Вероятность повторения фебрильных судорог
- Важно знать
- Первые симптомы новообразований
- Первые общемозговые симптомы опухоли
- Очаговые признаки опухолей на ранних стадиях
- Диагностика при подозрении на опухоль головного мозга
- Когда бить тревогу?
21.07.2020

Чтобы понимать функциональное состояние органа зрения новорожденного ребенка, рассмотрим немного внутриутробное развитие малыша.
Зачаток органа зрения закладывается на 22 дне эмбриогенеза в виде глазных бороздок в переднем мозге, далее из них формируется глазной пузырек (в этот момент идет закладка будущего хрусталика) и затем на 5 неделе беременности – образуется глазной бокал (в этот момент формируется закладка роговицы, сосудистой сети будущего глазного яблока и сетчатки). В конце 2 месяца беременности формируется слезная железа и идет закладка глазодвигательных мышц и век, а также конъюнктивы, в дальнейшем идет дифференциация заложенных клеток.
Полное анатомическое формирование органа зрения, в том числе зрительных трактов и коры головного мозга, отвечающего за зрение, формируется к 8 месяцу беременности, но ребенок рождается с функционально недоразвитой зрительной системой. Окончательное развитие сетчатки, как 1 нейрон (начало зрительного пути) происходит только под воздействием света после рождения (внутриутробно света нет!).
Учитывая все выше сказанное, видно, как важен период первого триместра беременности для закладки здорового глаза ребенка, и если в этот период мама, например, болеет, курит, принимает алкоголь или сильные медикаменты и тп, то может произойти сбой в системе эмбриогенеза, который в свою очередь приведет к возможным внутриутробным порокам развития.
Но вот малыш родился…
Его глаза при рождении различают только свет, к концу 1 месяца жизни идет формирование фиксации взора. Ребенок начинает фиксировать игрушку, следить за предметами.
В норме при рождении ребенок имеет дальнозоркость в 3.0-3.5 диоптрии (это заложено природой на вырост, при росте ребенка плюсовая рефракция уменьшается и к 7 годам ребенок выходит на остроту зрения 100%).
При изначальном уменьшении дальнозоркости при рождении мы говорим о так называемом «малом запасе» рефракции (ранние завершение рефрактогенеза) и это состояние является группой риска по возможному возникновению близорукости в дальнейшем
Глазик ребенка при рождении круглый, а не вытянутый, как у взрослого человека. Хрусталик также приближен к круглой форме. На заметку: хрусталик растет всю жизнь!
Как раньше говорилось, сетчатка и зрительный нерв начинают формироваться активно именно под воздействием света, и окончательный вид приобретают к 7-8 месяцам жизни ребенка, до этого зрительный нерв при осмотре глазного дна выглядит серым, иногда темного, почти черного цвета, и это норма для детей первых месяцев жизни.
К 7-8 месяцам диск зрительного нерва становится бледно-розовым, все световые рефлексы с сетчатки также к этому времени должны сформироваться.
В первые месяцы жизни ребенок скашивает глаза к носу, это обычно пугает родителей. Не надо бояться! Это физиологическое косоглазие за счет низкой остроты зрения новорожденного ребенка.
Также малыш не видит двумя глазами, как взрослые, он видит каждым глазом по отдельности и не умеет еще сливать образы с каждого глаза в единую картинку, это косоглазие должно полностью исчезнуть к первому году жизни. Иногда может кратковременно с периодичностью возникать до 1,2 – 1,3 месяцев жизни.
К году ребенок видит 10-20% от того, что видит взрослый (по таблице проверки остроты зрения – это первый, второй ряд оптотипов)
Родителям надо обращать внимание на косоглазие, если оно постоянное, угол косоглазия очень большой и не меняется, если косит один глаз, если косоглазие расходящиеся (косит к виску, а не к носу), если нет синхронности движения глаз, если косоглазие не уменьшается после 7-8 месяцев жизни ребенка.
На что еще нужно обращать внимание родителям и почему следует обратиться к офтальмологу?
1 – Сразу же при рождении зрачки должны реагировать на свет, если зрачки не расширяются в темноте и не сужаются на свету – обязательно обратитесь к офтальмологу!
2 – Если при фотографировании вы видите разный цвет зрачков – это прямой повод прийти к офтальмологу, не откладывая посещение.
Разность цвета зрачков может быть вызвана помутнением хрусталика, внутриглазной опухолью (лейкория или кошачий зрачок, когда виден желтоватый оттенок зрачка при ретинобластоме – злокачественной опухоли сетчатки!)
3 – Если родителей смущает размер и вид зрачков. В норме зрачок черный, круглый, активно сужается или расширяется при разной освещенности. На фотографиях рефлекс должен быть розовый или красный, не сильно отличающийся между глазами по интенсивности.
4 – Если к 1-1,5 месяцам жизни ребенок не следит за игрушкой, наблюдается разный размер глазной щели.
5 – Ребенок недоношенный, маловесный, длительно находился под кислородом или ему оказывались реанимационные мероприятия. Такие детки осматриваются первоначально в роддоме и если вопрос стоит о ретинопатии недоношенных, то осмотр идет каждую неделю до завершения васкулогенеза сетчатки. При раннем родоразрешении в сетчатке, которая еще не готова к воздействию света, могут патологически разрастаться сосуды, которые приводят к кровоизлияниям, отслойке сетчатки и как следствие – к возможной потере зрения.
6 – Первый плановый осмотр офтальмолога необходимо пройти на 1-3 месяце жизни, далее после 7 месяцев и в 1 год. В дальнейшем осмотры назначаются по ситуации, но не реже 1 раза в 6-12 месяцев.
7 – Отягощенный наследственный анамнез, если родители или ближайшие родственники имею заболевания глаз. Дети таких родителей осматриваются каждые 6 месяцев после 1 года.
И в заключении, сетчатка у детей “улыбается”! (так говорил мой учитель…) Так пусть эта “улыбка” будет всегда!
Здоровья малышам и их родителям!

Об авторе
Нарушение координации движения медицинским термином называется «атаксия». Это состояние является признаком процесса, который был спровоцирован проблемами функционирования и распределения нервных импульсов, направляемых из головного мозга.
Чтобы проводить результативное лечение, необходимо провести комплексную диагностику и устранить факторы, первоначально повлиявшие на процесс деятельности мозга человека. Самолечение в такой ситуации невозможно и недопустимо. Это обусловлено тем, что возможны серьезные последствия, такие как инвалидность или летальный исход.
Опорно-двигательный аппарат подвержен контролю нервной системы. Нейроны, располагающиеся в спинном и головному мозге, взаимосвязаны. Благодаря их слаженной работе, передается сигнал в главный орган человека. Оттуда исходит ответный импульс, провоцирующий действие.
При правильной работе нейронов из разных областей, сигнал получается четким и молниеносным. Если в какой-то части существуют проблемы, то импульс подается замедленно или отсутствует вовсе. Нарушения называются потерей координации движения.
Чаще всего заболевание возникает у пожилых людей, переступивших 60-летний порог, независимо от того, мужчина это или женщина. Причиной возникновения, в первую очередь, выступает старение организма и невозможность четко и в полной мере выполнять поставленные задачи. Болезнь может развиваться не только у взрослых, но и у детей.
Виды и типы
Выделяют статическое и динамическое нарушение. В первом случае проблемы с координацией возникают только при вертикальном расположении человека, когда больной стоит. Во второй ситуации дискоординация появляется при любом движении.
Диагностируются следующие типы атаксии:
- Заднестолбовой (сенситивный) – развивается при поражении спинальных и периферических нервов, а также таламуса и задних столбиков спинного мозга. Передвижение затруднено, пациент при ходьбе не ощущает под собой твердой поверхности и собственных действий. Причиной возникновения являются изменения в чувствительности мышечно-суставной системы.
- Мозжечковый – проявляется из-за повреждений в мозжечковой системе. Он делится на 2 вида: динамический или статико-локомоторный. При первом виде происходит нарушение работы полушарий мозжечка. Человек делает частые хаотические движения, присутствует раскоординация, дрожь рук и ног, выявляется расстройство речи. Второй тип характеризуется поражением червя мозжечка. У пациента прослеживается нетвердая походка, он пошатывается и расставляет ноги при ходьбе. При тяжелом протекании нарушается поддержка головы, ее удержание в одном положении становится невозможным.
- Вестибулярный – происходят расстройства в вестибулярном аппарате. Голова постоянно кружится, состояние сопровождается тошнотой и рвотой. При смене положения или резком движении симптоматика ухудшается.
- Корковый – проблема возникает в коре на участке лобной доли в передних отделах. Импульсы из этой части направлены на мозжечок. Наблюдается изменение походки, шаткость и неуверенность при ходьбе. Корпус человека отклоняется в разные стороны, ступни выставляются по одной прямой, возникает заплетание ног.
Чтобы правильно диагностировать тип заболевания, сначала выявляются факторы его возникновения. На основании этих данных пациенту назначается терапия. Чтобы устранить проблему, нужно точно знать причины нарушения координации движения при ходьбе.
Причины возникновения заболевания
Проблема движения является опасной и серьезной для пациента с отклонениями. Находясь в таком состоянии, человек не имеет возможности скоординировать собственные действия.
На развитие заболевания влияет много факторов. Выделяют следующие причины:
- Черепно-мозговая травма
- Новообразований головного мозга
- Болезнь Паркинсона
- Дисциркуляторная энцефалопатия
- Дорсопатии
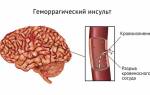
- Инсульт
- Детский церебральный паралич
- Интоксикация при неправильном приеме лекарственных средств
- Отравление газами
- Аутоиммунные заболевания
- Склеротические изменения в старческом возрасте
- Инфекционные болезни: менингит, энцефалит
- Прием наркотических препаратов
- Каталепсия – расслабление мускулатуры из-за всплеска эмоций.
Выявить болезнь не составляет труда, симптомы заметны невооруженным глазом. Но чтобы точно знать, какие они бывают, необходимо ознакомиться с клинической картиной.
Симптомы проявления
Люди с развивающейся болезнью плохо передвигаются, с неуверенностью, у них отсутствует равновесие, просматривается рассеянность, артикуляция нарушена. При попытке начертить в воздухе фигуру, например, круг, у больного получается зигзаг или ломаная линия.
Один из методов проверки на координацию является тест, где больного просят дотронуться до носа. В случае развития заболевания человек не может нормально выполнить поставленную задачу. Пациент попадает то в рот, то в глаз. По почерку также видны негативные изменения: буквы написаны неравномерно, наползают друг на друга, прыгают по строке. Эти признаки свидетельствуют о неврологических проблемах.
При нарушении координации проявляются следующие симптомы:
- Зрачок воспринимает настоящее как иллюзию, предметы постоянно находятся в движении или вращении;
- Походка изменяется, присутствуют частые падения;
- Фиксируется повышенное артериальное давление, выявляется гипертония;
- Больной становится вялым, проявляется сонливость или нарушается сон;
- Возникает сбой в работе органов слуха: то слышатся шумы, то внезапная тишина;
- Наблюдается тремор конечностей;
- Отмечается потеря четкости и слаженности движений;
- Присутствуют головные боли без видимых причин и сильное головокружение;
- Нарушение ритма дыхания, одышка, выявляется усиленная потливость;
- Возникают нарушения психоневрологического состояния – бред, галлюцинации.
Независимо от того, какой присутствует симптом, следует срочно обратиться к врачу. Доктор оценивает состояние пациента и точно устанавливает диагноз, на основании которого назначается терапевтическое воздействие. Раннее выявление нарушений в координации движений приводит к уменьшению симптоматики и непродолжительной терапии.
Лечение атаксии
Чтобы точно выявить заболевание, которым страдает пациент, доктор записывает жалобы, проводит внешний осмотр и тестирование. Для точности постановки диагноза необходимо пройти определенное обследование:
- Биохимический анализ крови в развернутом виде;
- Магнитно-резонансную и компьютерную томографию;
- Анализ мочи и крови общего типа;
- Ультразвуковое исследование внутренних органов.
В зависимости от жалоб пациента диагностика подвергается корректировке, расширяется спектр необходимых анализов. Доктор на основе полученных результатов рассказывает, как и почему нужно лечиться.
Чтобы лечить нарушение координации движения, применяется комплексный подход, в который входит медикаментозная терапия, а так же при исключении противопоказаний- реабилитация.. Для терапии используют следующие медикаменты:
- Ноотропы и ангиопротекторы;
- Витамины B, A, C, B12;
- Антибиотики, справляющиеся с присутствующей инфекцией в головном мозге или среднем ухе;
- Медикаменты, активирующие клеточный метаболизм.
Все лекарственные средства назначаются доктором для больного в индивидуальном порядке.
Разработан ряд упражнений, призванных восстановить равновесие, а так же с целью профилактики их возникновений:
- При проезде в общественном транспорте лучше не садиться, а оставаться стоять. Ноги раздвигаются на ширину плеч, нужно удержаться от поддержки. Стараться координировать свои движения, балансируя на весу;
- Поставить ноги вместе, руки развести в разные стороны, глаза закрыть. Выстоять в положении нужно 20 секунд. После опустить руки и повторить процедуру еще раз;
- Требуется ежедневно долго гулять, совершая пешие прогулки. Необходимо пройтись по узкому бордюру без помощи посторонних. Это упражнение можно осуществлять в домашних условиях. Для этого нужно нарисовать линию или выложить доску и стараться ровно пройти по отмеченной поверхности;
- Занятие с лестницей. По ней нужно в течение дня несколько раз подниматься по перекладинам и спускаться.
- Обе ноги устанавливаются на одной линии, так чтобы носок упирался в пятку другой. Руки разводятся в разные стороны. Простоять так нужно 15-20 секунд, после поменять положение.
Благодаря ежедневным занятиям все системы постепенно приводятся в норму. Терапия лекарствами дополнительно воздействует на внутренние органы и приводит в норму кровообращение. Это позволяет быстро лечить приобретенную болезнь.
Таким образом, нарушение координации движения – патологический процесс, происходящий из-за сбоев в работе нервной системы. Симптоматика заболевания очевидна, поэтому не стоит затягивать с лечением. Правильно и ежедневно выполняемые упражнения, а также прием рекомендуемых препаратов позволяют быстро восстановить состояние пациента.
Фебрильные судороги (приступы) — это эпизоды судорог у детей на фоне высокой температуры.
Приступ может произойти с вероятностью до 4%:
- у ребенка в возрасте от 6 месяцев до 5 лет, у которого раньше не было никаких неврологических проблем;
- при повышении температуры выше 38 ⁰C.
Что может вызвать приступ?
Инфекции, из-за которых повышается температура. Инфекция может быть вызвана бактериями, но чаще фебрильные приступы происходят при вирусных болезнях (например, при розеоле и гриппе).
Прививки, после которых повышается температура. Есть небольшая вероятность фебрильных судорог после вакцинации от кори, краснухи и паротита, а также дифтерии, столбняка и коклюша. Но риски от неполной вакцинации выше, чем риск от фебрильного приступа после вакцинации.
Наследственность. Если у кого-то из родителей были фебрильные приступы, вероятность того, что судороги при температуре случатся у ребенка, выше.
Фебрильный приступ, особенно возникший впервые в жизни, очень пугает родителей. На самом деле, большинство таких приступов не опасны, не приводят к осложнениям и повреждению мозга. Вероятность того, что у ребенка с простыми фебрильными судорогами разовьется эпилепсия, лишь незначительно выше, чем у детей, которые никогда не испытывали фебрильных приступов.
Как выглядит простой фебрильный приступ?
- Ребенок теряет сознание, не откликается, может закатить глаза вверх.
- Руки и ноги ритмично подергиваются, это происходит симметрично с двух сторон.
- Приступ обычно продолжается менее минуты, но в некоторых случаях — до 5 минут.
- После приступа ребенок может быть сонлив в течение часа, но при этом не ощущает слабость в руке или ноге и постепенно приходит в норму.
Что такое сложные фебрильные судороги? Чем они отличаются от обычных?
При этом виде фебрильных судорог приступ может начаться с подергивания одной руки (ноги) или с поворота головы в одну сторону (асимметрия).
- Приступ может длиться дольше 15 минут, или приступы могут повторяться несколько раз в течение суток.
- Приступ может случиться при относительно невысокой температуре, ниже 38 ⁰C.
- После приступа может быть длительная сонливость, слабость в одной руке или ноге.
Как помочь ребенку во время приступа?
- Положите ребенка на бок, на ровную поверхность и убедитесь, что он не упадет и не ударится обо что-то во время судорог (например, о прутья кроватки).
- Засеките время и сообщите врачу, когда начался приступ и сколько он длился.
Внимание!
Ребенок может испугаться приступа еще больше, чем родители. Постарайтесь успокоить его, поддержите.
Если приступ возник впервые в жизни, длится дольше 5 минут, ребенок необычно сонлив и заторможен до или после приступа, вызовите скорую помощь.
В остальных случаях — безотлагательно покажите ребенка педиатру. Врач должен осмотреть ребенка после приступа и убедиться, что у него нет признаков инфекции центральной нервной системы (менингита или энцефалита).
Какие исследования проводят после фебрильного приступа?
Чтобы поставить этот диагноз, чаще всего достаточно осмотра врача. При подозрении на менингит проводится люмбальная пункция. Иногда доктор может назначить исследования мочи и крови, если не ясна причина высокой температуры.
В случае сложных судорог планово проводят электроэнцефалографию и МРТ. Эти исследования необходимы, поскольку такой тип фебрильных приступов может быть проявлением редких эпилептических синдромов, которые требуют противосудорожного лечения.
Как лечить лихорадку у ребенка, ранее имевшего фебрильные судороги?
Если у ребенка не наблюдается повышение температуры во время болезни или после вакцинации, жаропонижающие препараты давать не рекомендуется! Это не снижает риск приступа.
Если температура поднялась, препараты для ее снижения облегчают общее самочувствие, но не помогают от приступов.
Вред от противосудорожных препаратов для профилактики фебрильных приступов превышает пользу, их практически никогда не назначают.
Если фебрильные судороги у ребенка затяжные, в начале приступа рекомендуется ввести ему препарат из группы бензодиазепинов в виде клизмы, спрея в нос или геля на щеку. К сожалению, ни одна из подобных форм в России не зарегистрирована. Поэтому, если приступ длится дольше 5 минут, врач скорой помощи может сделать укол такого лекарства.
Из жаропонижающих препаратов детям можно давать ибупрофен в дозе 10 мг/кг каждые 8 часов или парацетамол в дозе 15 мг/кг каждые 6 часов. Не давайте детям аспирин!
Вероятность повторения фебрильных судорог
После первого в жизни простого фебрильного приступа повторные судороги случаются у ⅓ детей. Обычно повторный приступ происходит в течение 2 лет после первого.
Вероятность повторения фебрильного приступа выше, если:
- первый приступ был в возрасте до 15 месяцев;
- приступ произошел при температуре меньше 38 ⁰C;
- у родителей, брата или сестры тоже были фебрильные судороги;
- ребенок ходит в детский сад.
Важно знать
Родители часто принимают за фебрильные судороги обычный озноб, связанный с лихорадкой. При таком ознобе руки и ноги ребенка могут ритмично дрожать. Это похоже на судороги, но ребенок при этом находится в сознании и реагирует, если к нему обращаются. Чтобы врач мог лучше сориентироваться, было ли произошедшее судорогами, и если да, то какими, постарайтесь четко зафиксировать длительность приступа, описать его максимально конкретно, а в идеале — запишите происходящее на видео (один человек оказывает ребенку помощь, второй снимает на телефон).
Читайте также
Первый судорожный приступ: тактика действий
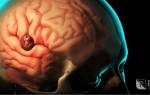
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.
В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Похожие статьи
Комментарии–> Главная Поиск
Различные способы поиска
Поиск по базе данных: 

Репозиторий OAI—PMH
Репозиторий Российская Офтальмология Онлайн по протоколу OAI-PMH
Конференции
Офтальмологические конференции и симпозиумы
Видео
Видео докладов
Поздравляем–>