Содержание
- I. Дальнозоркость (гиперметропия)
- II Близорукость (миопия)
- III. Астигматизм
- IV. Пресбиопия (возрастная дальнозоркость)
- История создания зрительного протеза
- Первые ретинальные импланты
- Тренды ретинальных имплантов: основные фундаментальные технологии
- Российский опыт ретинального протезирования
- Кортикальные системы имплантации
Главная Поиск
Различные способы поиска
Поиск по базе данных: 

Репозиторий OAI—PMH
Репозиторий Российская Офтальмология Онлайн по протоколу OAI-PMH
Конференции
Офтальмологические конференции и симпозиумы
Видео
Видео докладов
Поздравляем–> –> Онлайн трансляцииXIX Конгресс Российского глаукомного общества 3-4 Декабря 2021 9:00
Анализаторы
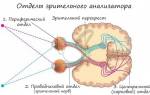
Одним из важнейших свойств всего живого является раздражимость – способность воспринимать информацию о внутренней и внешней среде с помощью рецепторов. В ходе этого ощущение, свет, звук преобразуются рецепторами в нервные импульсы, которые анализируются центральным отделом нервной системы.
И.П. Павлов при изучении восприятия корой головного мозга различных раздражений ввел понятие анализатор. Под этим термином скрыта вся совокупность нервных структур, начинающаяся рецепторами и оканчивающаяся корой больших полушарий.
В любом анализаторе выделяют следующие отделы:
- Периферический – рецепторный аппарат органов чувств, который преобразует действие раздражителя в нервные импульсы
- Проводниковый – чувствительные нервные волокна, по которым движутся нервные импульсы
- Центральный (корковый) – участок (доля) коры больших полушарий, который анализирует поступающие нервные импульсы
Зрительный анализатор
С помощью зрения человек получает большую часть информации об окружающей среде. Поскольку эта статья посвящена зрительному анализатору, рассмотрим его строение и отделы. Наибольшее внимание обратим на периферическую часть – орган зрения, состоящий из глазного яблока и вспомогательных органов глаза.
Глазное яблоко лежит в костном вместилище – глазнице. Глазное яблоко имеет три оболочки, которые мы детально изучим:
- Наружная, называемая также – фиброзная оболочка
- Средняя – сосудистая оболочка
- Внутренняя оболочка – сетчатка
Большую часть полости глаза занимает стекловидное тело – прозрачное округлое образование, которое придает глазу шарообразную форму. Также внутри находится хрусталик – прозрачная двояковыпуклая линза, расположенная позади зрачка. Вы уже знаете, что изменения кривизны хрусталика обеспечивают аккомодацию – настройку глаза на наилучшее видение объекта.
Но благодаря каким именно механизмам происходит изменение его кривизны? Это возможно за счет сокращения ресничной мышцы. Попробуйте поднести к носу свой палец, постоянно смотря на него. Вы почувствуете в глазах напряжение – это связно с сокращением ресничной мышцы, благодаря чему хрусталик становится более выпуклым, чтобы мы могли рассмотреть близкорасположенный предмет.
Представьте другую картину. В кабинете врач говорит пациенту: “Расслабьтесь, посмотрите вдаль”. При взгляде вдаль ресничная мышца расслабляется, хрусталик становится уплощенным. Я очень надеюсь, что приведенные мной примеры помогут вам мнемонически запомнить состояния ресничной мышцы при рассматривании объектов вблизи и вдали.
По мере прохождения света через прозрачные среды глаза: роговицу, жидкость передней камеры глаза, хрусталик, стекловидное тело – свет преломляется и оказывается на сетчатке. Запомните, что изображение на сетчатке:
- Действительное – соответствует тому, что на самом деле видим
- Обратное – перевернуто вверх ногами
- Уменьшенное – размеры отраженной “картинки” пропорционально уменьшены
Проводниковый и корковый отделы зрительного анализатора
Мы с вами изучили периферический отдел зрительного анализатора. Теперь вы знаете, что палочки и колбочки, возбужденные световым воздействием, генерируют нервные импульсы. Отростки нервных клеток собираются в пучки, которые образуют зрительный нерв, выходящий из глазницы и направляющийся к корковому представительству зрительного анализатора.
Нервные импульсы по зрительному нерву (проводниковый отдел) достигают центрального отдела – затылочных долей коры больших полушарий. Именно здесь происходит обработка и анализ информации, полученной в виде нервных импульсов.
При падении на затылок в глазах может появиться белая вспышка – “искры из глаз”. Это связано с тем, что при падении механически (вследствие удара) возбуждаются нейроны затылочной доли, зрительного анализатора, что и приводит к подобному явлению.
Заболевания
Конъюнктива – слизистая оболочка глаза, расположенная над роговицей, покрывающая глаз снаружи и выстилающая внутреннюю поверхность век. Главная функция конъюнктивы – выработка слезной жидкости, увлажняющей и смачивающей поверхность глаза.
В результате аллергических реакций или инфекций нередко происходит воспаление слизистой оболочки глаза – конъюнктивит, который сопровождается гиперемией (повышенным кровенаполнением) сосудов глаза – “красными глазами”, а также светобоязнью, слезотечением и отеком век.
Нашего пристального внимания требуют такие состояния как близорукость и дальнозоркость, которые могут быть врожденными, и, в таком случае, связанными с изменением формы глазного яблока, либо приобретенными и связанными с нарушением аккомодации. В норме лучи собираются на сетчатке, но при этих заболеваниях все складывается иначе.
При близорукости (миопии) фокус лучей от отраженного предмета возникает впереди сетчатки. При врожденной близорукости глазное яблоко имеет удлиненную форму, из-за которой лучи не могут достичь сетчатки. Приобретенная близорукость развивается из-за чрезмерной преломляющей силы глаза, которая может возникать вследствие увеличения тонуса ресничной мышцы.
Близорукие люди плохо видят предметы, расположенные вдали. Для коррекции миопии им требуются очки с двояковогнутыми линзами.
При дальнозоркости (гиперметропии) фокус лучей, отраженных от предмета, собирается позади сетчатки. При врожденной дальнозоркости глазное яблоко укороченное. Приобретенная форма характеризуется уплощением хрусталика и нередко сопутствует пожилому возрасту.
Дальнозоркие люди плохо видят близкорасположенные предметы. Им необходимы очки с двояковыпуклыми линзами для коррекции зрения.
Гигиена зрения
Для того, чтобы сохранить хорошее зрение на долгие годы, или же не допустить дальнейшего ухудшения зрения, следует придерживаться следующих правил гигиены зрения:
- Читать, держа текст на расстоянии 30-35 см от глаз
- При письме источник света (лампа) для правшей должен находиться с левой стороны, и, наоборот, для левшей – с правой стороны
- Следует избегать чтения лежа при слабом освещении
- Следует избегать чтения в транспорте, так как расстояние от текста до глаз постоянно меняется. Ресничная мышца то сокращается, то расслабляется – это приводит к ее слабости, снижению способности к аккомодации и ухудшению зрения
- Следует избегать травм глаза, так как повреждения роговицы вызывают нарушение преломляющей способности, что приводит к ухудшению зрения
© Беллевич Юрий Сергеевич 2018-2021
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
В самом простом смысле зрение — это в первую очередь два глаза, которые получают и обрабатывают информацию об окружающем нас мире. На самом деле человеческое зрение, разумеется, устроено гораздо сложнее, и информация от органов чувств (то есть глаз) проходит несколько этапов обработки: как самим глазом, так и далее — мозгом. Вместе с офтальмологической клиникой 3Z рассказываем, как зрительная система человека формирует изображение действительности, и объясняем, почему мы не видим мир перевернутым, маленьким, трясущимся и разделенным на две части.
Из школьного курса физики вы можете помнить про линзы — приборы из прозрачного материала с преломляющей поверхностью, способные, в зависимости от своей формы, собирать или рассеивать попадающий на них свет. Именно линзам мы обязаны тому, что в мире существуют фотоаппараты, видеокамеры, телескопы, бинокли и, конечно, контактные линзы и очки, которые носят люди. Человеческий глаз — это точно такая же линза, а точнее — сложная оптическая система, состоящая из нескольких биологических линз.
Первая из них — роговица, внешняя оболочка глаза, наиболее выпуклая его часть. Роговица — это вогнуто-выпуклая линза, которая принимает лучи, исходящие из каждой точки предмета, и передает их дальше через переднюю камеру, заполненную влагой, и зрачок к хрусталику. Хрусталик, в свою очередь, представляет собой двояковыпуклую линзу, по форме напоминающую миндаль или сплющенную сферу.
Двояковыпуклая линза — собирающая: лучи, проходящие через ее поверхность, собираются за ней в одну точку, после чего формируется копия наблюдаемого предмета. Интересный момент состоит в том, что изображение объекта, сформированное на заднем фокусе такой линзы, — действительное (то есть соответствует тому самому наблюдаемому предмету), перевернутое и уменьшенное. Изображение, которое формируется за хрусталиком, поэтому, точно такое же.
То, что изображение уменьшенное, позволяет глазу видеть объекты, по величине в несколько десятков, сотен и тысяч раз превосходящие его по размеру. Другими словами, хрусталик компактно складывает изображение и в таком же виде отдает его сетчатке, выстилающей бо́льшую часть внутренней поверхности глаза — места заднего фокуса хрусталика. Вместе роговица и хрусталик, таким образом, — это компонент зрительной системы, который собирает рассеянные лучи, исходящие от объекта, в одну точку и формирует их проекцию на сетчатке. Строго говоря, никакой «картинки» на сетчатке на самом деле нет: это всего лишь следы фотонов, которые затем преобразуются рецепторами и нейронами сетчатки в электрический сигнал.
Этот электрический сигнал затем проходит в головной мозг, где обрабатывается отделами зрительной коры. Все вместе эти отделы отвечают за то, чтобы преобразовать сигналы о расположении фотонов — единственную информацию, которую получает сам глаз — в имеющие смысл образы. При этом мозг — система взаимосвязанная, и за то, как мы воспринимаем то, что происходит в действительности, отвечают не только наши глаза и зрительная система, но и другие органы чувств, способные получать информацию. Мы не видим мир перевернутым благодаря тому, что у нашего вестибулярного аппарата есть информация о том, что мы стоим ровно, двумя ногами на земле, и дерево, растущее из земли, соответственно, перевернутым быть не должно.
Подтверждение этому — эксперимент, который поставил на самом себе американский психолог Джордж Стрэттон (George Stratton) в 1896 году: ученый изобрел специальное устройство — инвертоскоп, чьи линзы также могут переворачивать изображение, на которое смотрит тот, кто их носит. В своем устройстве Стрэттон проходил неделю и при этом не сошел с ума от необходимости передвигаться в перевернутом пространстве. Его зрительная система быстро адаптировалась под измененные обстоятельства, и уже через пару дней ученый видел мир таким, каким привык видеть его с детства.
Другими словами, в мозге нет специального отдела, который переворачивает изображение, поступившее на сетчатку: за это отвечает вся зрительная система головного мозга, которая, с учетом информации от других органов чувств, позволяет нам точно определить ориентацию объектов в пространстве.
Клиники 3Z – крупнейшая в России сеть офтальмологических клиник, которая насчитывает 36 диагностических центров и клиник в восьми регионах России. За 15 лет работы офтальмохирурги 3Z провели более 210 тысяч операций, из них около 65 тысяч — по передовым технологиям коррекции зрения.
Первые и главные нейроны, участвующие в обработке светового стимула, — это фоторецепторы (светочувствительные сенсорные нейроны). Два основных вида фоторецепторов в сетчатке — это палочки и колбочки, получившие свои название за палочко- и колбочкообразную форму, соответственно. Палочки и колбочки заполнены светочувствительными пигментами — родопсином и йодопсином соответственно. Родопсин в разы чувствительнее к свету, чем йодопсин, но только к свету с одной длиной волны (около 500 нанометров в видимой области) — именно поэтому палочки, содержащие родопсин, отвечают за зрение человека в темноте: они улавливают даже мельчайшие лучи, помогая нам различать очертания предметов, при этом не позволяя точно определить их цвет. А вот за цветовосприятие уже как раз отвечают «дневные» фоторецепторы — колбочки.
Светочувствительный йодопсин, входящий в состав колбочек, бывает трех видов в зависимости от того, к свету с какой длиной волны он чувствителен. В нормальном состоянии колбочки человеческого глаза реагируют на свет с длинной, средней и короткой волной, что примерно соответствует красно-желтому, желто-зеленому и сине-фиолетовому цветам (а если проще — красному, зеленому и синему). Колбочек, которые содержат тот или иной вид йодопсина, в сетчатке разное количество, и их баланс как раз и помогает различать все краски окружающего мира. В случае, когда колбочек с тем или иным видом йодопсина, недостаточно или просто нет, говорят о наличии дальтонизма — особенности зрения, при котором недоступно распознавание всех или некоторых цветов. Вид дальтонизма напрямую зависит от того, какие именно колбочки «не работают», но самым распространенным у человека считается дейтеранопия — при ней отсутствуют колбочки, чей йодопсин чувствителен к свету со средней длиной волны (то есть плохо воспринимают зеленый цвет или не воспринимают его вообще).
При этом палочки и колбочки покрывают не весь соответствующий слой поверхности сетчатки: в ней присутствует так называемое слепое пятно, не содержащее светочувствительных рецепторов вообще. Так как их нет, свет в границах пятна обрабатывать нечему — именно поэтому те объекты, которые попадают в «поле зрения» слепого пятна, для человека невидимы. Зрение любого человека (к счастью или к сожалению) не позволяет увидеть эти слепые пятна, но некоторые заболевания приводят к появлению скотомы (то есть слепого участка в поле зрения) и вне соответствующего места на сетчатке.
Сигнал, получаемый и обрабатываемый фоторецепторами, затем переходит к другому слою нейронов — биполярным клеткам. Такие клетки — своеобразные посредники, которые связывают колбочки и палочки с ганглионарными клетками — нейронами сетчатки, которые генерируют нервные импульсы и затем передают их по зрительному нерву в зрительную кору головного мозга через латеральное коленчатое тело (небольшой бугорок на поверхности таламуса).
Латеральное коленчатое тело, принявшее сигналы от ганглионарных клеток сетчатки, сначала передает их первичной зрительной коре — наиболее эволюционно древней части зрительной системы головного мозга (для удобства и лаконичности ее также называют V1). В этом месте начинается формирование действительного изображения того, что происходит вокруг нас, — фотоны, принятые глазом, начинают обретать форму, и цвет, очертания, наличие движения и другие аспекты изображения превращаются в электрическую активность. В зависимости от того, что эти сигналы передают (движение объекта в пространстве или же его форму), они далее посылаются для обработки по вентральному и дорсальному пути в другие отделы зрительной коры. К примеру, средняя височная зрительная область (ее порядковый номер — пять, то есть кратко ее называют V5) считается частью дорсального пути, так как отвечает за обработку движения, а четвертая зона (V4) отвечает за обработку цвета, поэтому относится к вентральному пути.
Современные технологии помогают решить проблемы со зрением. Для коррекции близорукости, дальнозоркости и астигматизма в клиниках 3Z собраны 6 лучших мировых практик коррекции зрения: ReLEx SMILE, ReLEx FLEx, Femto Super LASIK, Super LASIK, ФРК и имплантация факичных интраокулярных линз. Каждому пациенту технология подбирается индивидуально, чтобы обеспечить наилучший результат. Поэтому острота зрения после операции часто составляет 120% или даже 150%. Отделы, отвечающие за обработку информации от органов чувств и, как мы уже выяснили, помогающие воссоздавать картину реального мира зрительной системе, — не единственные участки мозга, которые участвуют в процессе зрения. Важную роль также играет и моторная кора головного мозга, отвечающая за обработку движений. Важна моторная кора потому, что глаза все время двигаются: перемещение взгляда помогает следить за движущимся изображением или рассмотреть то, что не попадает в поле зрения целиком.
В спокойном состоянии (тогда, когда мы смотрим на статичный предмет или даже на фон) глаза все равно двигаются, совершая очень быстрые синхронные движения (до 80 миллисекунд) — саккады. Информация о том, что глазу нужно изменить положение, посылается к нему из моторной коры. Чуть раньше точно такой же (или, по крайней мере, похожий) сигнал посылается к зрительной коре в качестве так называемой «эфферентной копии». Благодаря этому зрительная кора получает информацию о том, что глаз будет двигаться, еще до того, как это движение начнется — это помогает зрительной коре игнорировать возможные мелкие движения.
Поэтому механизм того, как формируется в нашем мозге изображение действительности, — это не только оптика и химические реакции, происходящие на сетчатке. Важнейшую роль в создании этой картинки играет наш мозг — причем не только зрительная кора, которая делает фигуры объемными, отделяет их от фона и раскрашивает в нужные цвета, но и остальные отделы, которые отвечают за жизненно важные функции. В клинике 3Z работают со всеми видами нарушения зрения, возникающими из-за неправильной формы глаза (близорукость и дальнозоркость) или чрезмерной кривизны роговицы (астигматизм). До 15 июля коррекцию зрения в 3Z можно сделать в рассрочку без предварительного взноса и переплат. Акция действует на все виды лазерной коррекции зрения, а также на имплантацию факичных интраокулярных линз (ФИОЛ).
Елизавета Ивтушок
При нормальном зрении, оптическая система глаза правильно преломляет лучи света. Для того чтобы понять как происходит нарушение зрения, необходимо знать анатомию и физиологию глаза. Глаз как оптическая система в норме (видео).
Расстройства зрения, как правило, возникают из-за неспособности нашего глаза преломлять правильно свет, а именно, на сетчатке глаза не точно фокусируется изображение. Существует четыре типа нарушений зрения.
I. Дальнозоркость (гиперметропия)
– это нарушение рефракции глаза, при котором изображение предметов фокусируется ЗА сетчаткой глаза. Гиперметропия возникает при значительном укорачивании глазной оси, либо роговица обладает слабой преломляющей силой.
При дальнозоркости расстояние между роговицей глаза и сетчаткой слишком маленькое. Фокусировки не происходит, т.к луч света сталкивается на своем пути с сетчаткой глаза. Приведем пример из жизни. Если вы будете фокусировать на экран картинку диапроектором, а затем перемещать экран ближе к диапроектору, то вы заметите, что изображение на нем становится размытым. Так и при дальнозоркости сетчатка (экран) располагается слишком близко к зрачку. Головной мозг, воспринимая размытую картинку, дает хрусталику команду на аккомодацию (увеличение оптической силы сферы), чтобы фокус сместить вперед на сетчатку глаза. Эта “автоматическая система” работает, пока хватает эластичности хрусталика.
Часто люди с дальнозоркостью не жалуются на качество зрения, так как способность к аккомодации у них вполне развита.
- Выделяют несколько степеней гиперметропии:
- слабая – до +2 диоптрий. Симптомы: хорошее зрение вблизь и вдаль, жалобы на головную боль, быструю зрительную утомляемость.
- средняя – до +5 диоптрий. Симптомы: зрение вдаль хорошее, но вблизи затруднено.
- сильную – выше +5 диоптрий. Симптомы: зрение плохое вблизь и вдаль. Ресурсы глаза фокусировать изображение на сетчатке исчерпаны. Даже далеко расположенные предметы невозможно рассмотреть.
- Профилактика и лечение:
- Соблюдение режима освещения. Нагружать зрение рекомендуется только при достаточном освещении. Если используете настольную лампу, то ее мощность должна составлять не > 60-100 Ватт. Рекомендуется не использовать искусственный дневной свет.
- Соблюдение режима физических и зрительных нагрузок. Необходимо чередовать зрительные нагрузки с активным отдыхом.
- Проведение гимнастики для глаз. Гимнастику для глаз рекомендовано проводить через 20-30мин усиленной нагрузки на глаза. Под наблюдением офтальмолога показана тренировка мышц, отвечающих за аккомодацию, такими способами как: видеокомпьютерная коррекция зрения, лазерная стимуляция, закапывание лекарственных препаратов.
- Правильная диагностика и коррекция зрения.
- Общеукрепляющие мероприятия – массаж воротниковой зоны, плавание, контрастный душ и т.д.
- Полноценное и сбалансированное питание (пища обогащенная белками, витаминами и микроэлементами: Mn, Zn, Cr, Cu).
Способы коррекции дальнозоркости (гиперметропии): – контактные линзы; – очки; – лазерная коррекция.
II Близорукость (миопия)
– это нарушение рефракции глаза, при котором изображение предметов формируется ПЕРЕД сетчаткой. Миопия бывает двух видов: 1) осевая – из-за увеличения длины глаза; 2) рефракционная – роговица с большой преломляющей силой.
При близорукости расстояние от роговицы глаза до сетчатки слишком большое. Луч света, попадая в оптическую систему глаза, фокусируется перед сетчаткой, а затем рассеивается, что формирует размытое изображение. При фокусировке хрусталиком, размытость изображения только увеличивается. Четкость видения у близоруких людей увеличивается благодаря приближению предмета к глазам. Слабый прищур помогает рассматривать удаленные объекты, поскольку образуется малое входное отверстие для прохождения световых лучей.
- Выделяют несколько степеней миопии:
- слабая – до 3 диоптрий;
- средняя – до 6 диоптрий;
- сильная – выше 6 диоптрий.
- Профилактика и лечение миопии:
- Соблюдение режима освещения. Нагружать зрение рекомендуется только при достаточном освещении. Если используете настольную лампу, то ее мощность должна составлять не > 60-100 Ватт. Рекомендуется не использовать дневной свет.
- Соблюдение режима зрительных и физических нагрузок. При миопии до трех диоптрий не ограничиваются физические нагрузки. При миопии свыше 3 диоптрий не допустимы тяжелые физические нагрузки (поднятие тяжестей и т.д). Тренировка мышц под наблюдением офтальмолога следующими способами: видеокомпьютерная коррекция зрения, лазерная стимуляция, закапывание лекарственных препаратов.
- Проведение гимнастики для глаз. Каждый раз через 20-30 минут активной зрительной работы рекомендовано проводить гимнастику для глаз.
- Правильная коррекция зрения.
- Общеукрепляющие мероприятия – массаж воротниковой зоны, плавание, контрастный душ и т.д.
- Полноценное и сбалансированное питание, обогащенное витаминами, белками, микроэлементами цинк, медь, хром, марганец поможет в комплексе мер по коррекции нарушения зрения.
Способы коррекции близорукости (миопии): – контактные линзы; – очки; – лазерная коррекция.
III. Астигматизм
– это нарушение преломления света в теле глаза, при котором изменяется сферичность роговицы (иногда хрусталика, сетчатки), соответственно, изображение предмета формируется не в виде точки, а как отрезок прямой. В нормальном состоянии оптические системы глаза (роговица, хрусталик) имеют ровную сферическую поверхность. При астигматизме поверхность дефективна. Она обладает разной кривизной по разным направлениям. Соответственно, при астигматизме в разных меридианах поверхности роговицы присутствует разная преломляющая сила и изображение предмета при прохождении световых лучей через такую роговицу получается с искажениями. Некоторые участки изображения могут фокусироваться на сетчатке, другие — “за” или “перед” ней (бывают и более сложные случаи). В результате вместо нормального изображения человек видит искаженное, в котором одни линии четкие, другие — размытые. Представить это можно, посмотрев на свое искаженное отражение в овальной чайной ложке.
Считается, что примерно одна шестая часть населения всего мира страдает от астигматизма разной степени выраженности. Астигматизм до 0,5 DD (“функциональный”, врожденный) встречается у многих людей и почти не влияет на остроту зрения. Никакие коррекционные мероприятия не проводятся.
При астигматизме в 1DD и выше ощущается сильный зрительный дискомфорт. Необходима коррекция нарушения, иначе возможно ухудшение зрения и развитие косоглазия.
- Астигматизм по степени различают:
- – слабая – до 3 DD;
- – средняя – от 3 до 6 DD;
- – высокая – свыше 6 DD.
Способы коррекции астигматизма: – Контактные линзы (торические); – Очки. При использовании впервые очков для коррекции астигматизма, в течение первых дней у человека будет происходить адаптация к ним, поскольку первоначально он будет видеть объекты наклоненными и бесформенными до того момента, пока мозг не приспособится к новому видению. – Лазерная коррекция нарушения зрения.
IV. Пресбиопия (возрастная дальнозоркость)
— это такое нарушение рефракции, при котором человек теряет возможность видеть объекты на разном расстоянии, вследствие старения хрусталика.
Пресбиопии подвержены все взрослые люди в возрасте от 40–50 лет. В связи с естественными возрастными изменениями уплотняется ядро хрусталика, он теряет прозрачность и, как следствие, нарушается способность правильно преломлять свет. Также ослабевает цилиарная мышца, отвечающая за фокусировку хрусталика.
- Симптомы при пресбиопии:
- – зрительное утомление (аккомодативная астенопия): усталость глаз, головные боли, тупая боль в глазных яблоках, переносице и надбровьях, слезотечение и легкая светобоязнь;
- – предметы, расположенные вблизи, становятся расплывчатыми, нечеткими, что проявляется желанием отодвинуть объект занятий подальше от глаз, включить более яркое освещение.
Дальнозоркие люди раньше ощущают проявления пресбиопии, чем другие. Люди с близорукостью, особенно неглубокой (от -1 до -2 DD), имеют самое выгодное положение. Небольшой минус компенсирует нарушение фокусировки и смещает момент начала использования очков для чтения вблизи. Людям с более глубокой близорукостью (от -3 до -5 DD), вероятно, плюсовые очки вообще не понадобятся, они будут использовать только линзы для зрения в даль.
- Профилактика пресбиопии:
- – избегать чрезмерных зрительных нагрузок;
- – правильно подбирать освещение;
- – выполнять гимнастику для глаз;
- – полноценное и сбалансированное питание содержащие достаточное количество витаминов А, В1, В2, В6, В12, С и микроэлементов Cr, Cu, Mn, Zn и др. поможет в комплексе мер для коррекции нарушения зрения.
- В настоящее время можно корректировать пресбиопию разными способами:

Мы привыкли ассоциировать зрение лишь с глазами. Однако помимо самих глазных яблок в процессе участвует зрительная кора головного мозга, которой мы фактически «видим», и нервные пути, которые соединяют глаза с мозгом. Практически на каждом этапе можно попытаться реализовать протезирование.
История создания зрительного протеза
Немецкий психолог Иоганн Пуркинье в 1823 году заинтересовался вопросами зрения и галлюцинаций, а также возможностью искусственной стимуляции зрительных образов. Принято считать, что именно он впервые описал зрительные вспышки — фосфены, которые он получил при проведении простого опыта c аккумулятором, пропуская через голову электрический ток и описывая свой визуальный опыт.
Спустя 130 лет, в 1956 году, австралийский ученый Дж. И. Тассикер запатентовал первый ретинальный имплант, который не давал какого-то полезного зрения, но показал, что можно искусственно вызывать зрительные сигналы.
Ретинальный имплант (имплант сетчатки) «вводит» визуальную информацию в сетчатку, электрически стимулируя выжившие нейроны сетчатки. Пока вызванные зрительные восприятия имели довольно низкое разрешение, но достаточное для распознавания простых объектов.
Но глазное протезирование долго тормозилось из-за технологических ограничений. Прошло очень много времени, прежде чем появились какие-то реальные разработки, которые смогли дать «полезное зрение», то есть зрение, которым человек мог бы воспользоваться. В 2019 году в мире насчитывалось около 50 активных проектов, фокусирующихся на протезировании зрения.
Первые ретинальные импланты
Пару лет назад на рынке было доступно три ретинальных импланта, которые прошли клинические испытания и были сертифицированы государственными регулирующими органами: европейским CE Mark и американским FDA.
- Second Sight Medical Products, США
- Pixium Vision, Франция
- Retina Implant AG, Германия

Бионические импланты — это целая система внешних и внутренних устройств.
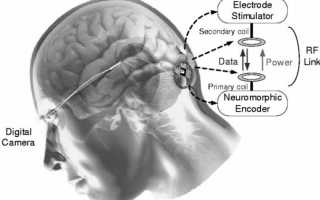
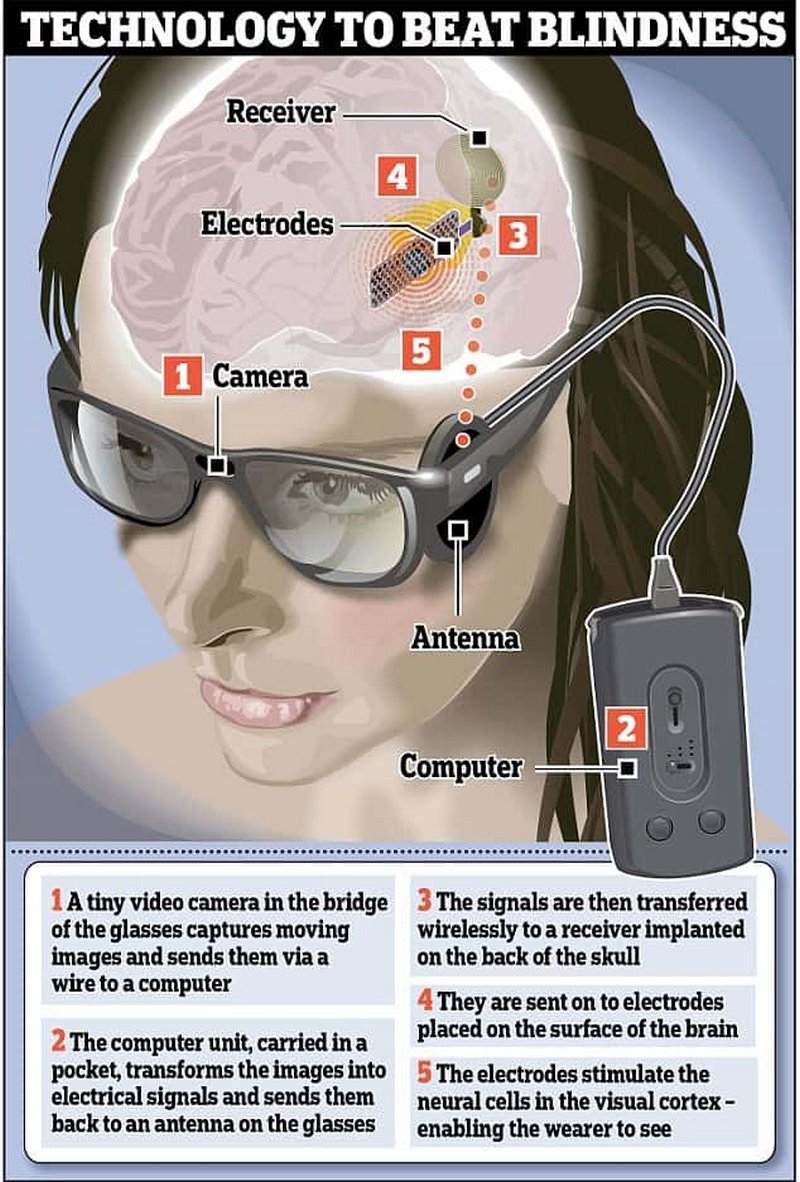
IRIS II (Pixium Vision) и Argus II (Second Sight) имели внешние устройства (очки с видеокамерой и блок обработки видеосигнала). Слепой человек смотрит при помощи камеры, с нее картинка направляется в процессор, где изображение обрабатывается и распадается на 60 пикселей (для системы Argus II). Затем сигнал направляется через трансмиттер на электродную решетку, вживленную на сетчатке, и электрическим током стимулируются оставшиеся живые клетки.
В немецком импланте Alfa АMS (Retina Implant) нет внешних устройств, и человек видит своим собственным глазом. Имплант на 1600 электродов вживляется под сетчатку. Свет через глаз попадает на светочувствительные элементы и происходит стимуляция током. Питается имплант от подкожного магнитного коннектора.
Все три ретинальных импланта больше не производятся, так как появилось новое поколение кортикальных протезов (для стимуляции коры головного мозга, а не сетчатки глаза). Однако хотя проектов по фундаментальным разработкам по улучшению ретинальных имплантов еще много, ни один из них не прошел клинические испытания:
- Улучшенный имплант DRY AMD PRIMA компании Pixium с увеличением количества электродов для стимуляции большего количества клеток сетчатки проходит клинические испытания. Для участия в программе испытаний еще ищут пять кандидатов;
- Retina Implant AG закрыли производство;
- Second Sight проводят клинические испытания своего кортикального импланта, но в марте 2020 года компания уволила 80% сотрудников из эксплуатационно-производственного подразделения.
Тренды ретинальных имплантов: основные фундаментальные технологии
Ретинальные нанотрубки
Группа ученых из Китая (Shanghai Public Health Clinical Center) в 2018 году провела эксперимент на мышах, в ходе которого вместо не функционирующих фоторецепторов сетчатки предложила использовать нанотрубки. Преимущество этого проекта — маленький размер нанотрубок. Каждая из них может стимулировать только несколько клеток сетчатки.
Биопиксели
Группа ученых из Оксфорда стремится сделать протез максимально приближенным к естественной сетчатке. Биопиксели в проекте выполняют функцию, схожую с настоящими клетками. Они имеют оболочку из липидного слоя, в который встроены фоточувствительные белки. На них воздействуют кванты света и как в настоящих клетках изменяется электрический потенциал, возникает электрический сигнал.
Перовскитная искусственная сетчатка
Все предыдущие фундаментальные разработки направлены на стимулирование всех слоев живых клеток. При помощи технологии перовскитной искусственной сетчатки китайские ученые пытаются предоставить возможность не только получать световые ощущения, но и различать цвет за счет моделирования сигнала таким образом, чтобы он воспринимался мозгом как имеющий определенную цветность.
Фотогальваническая пленка Polyretina
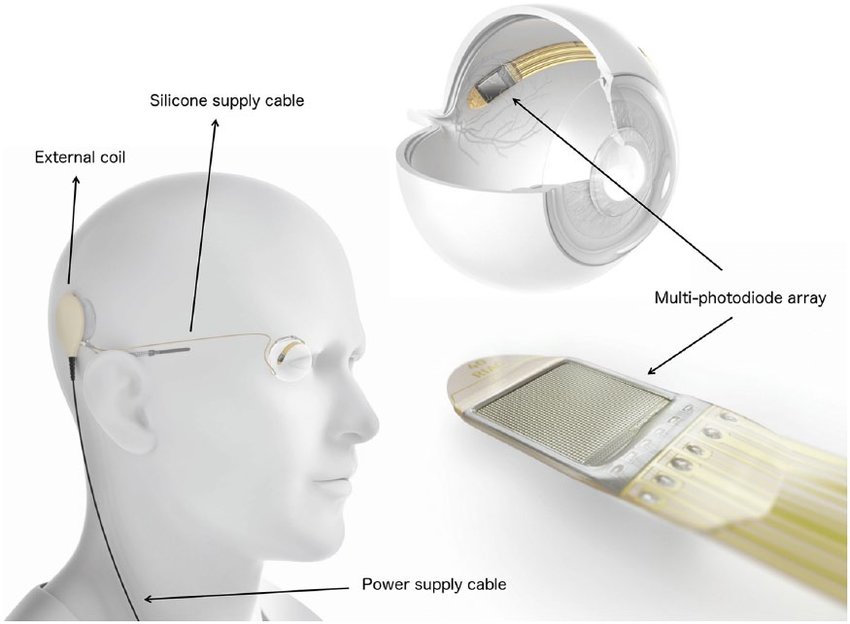
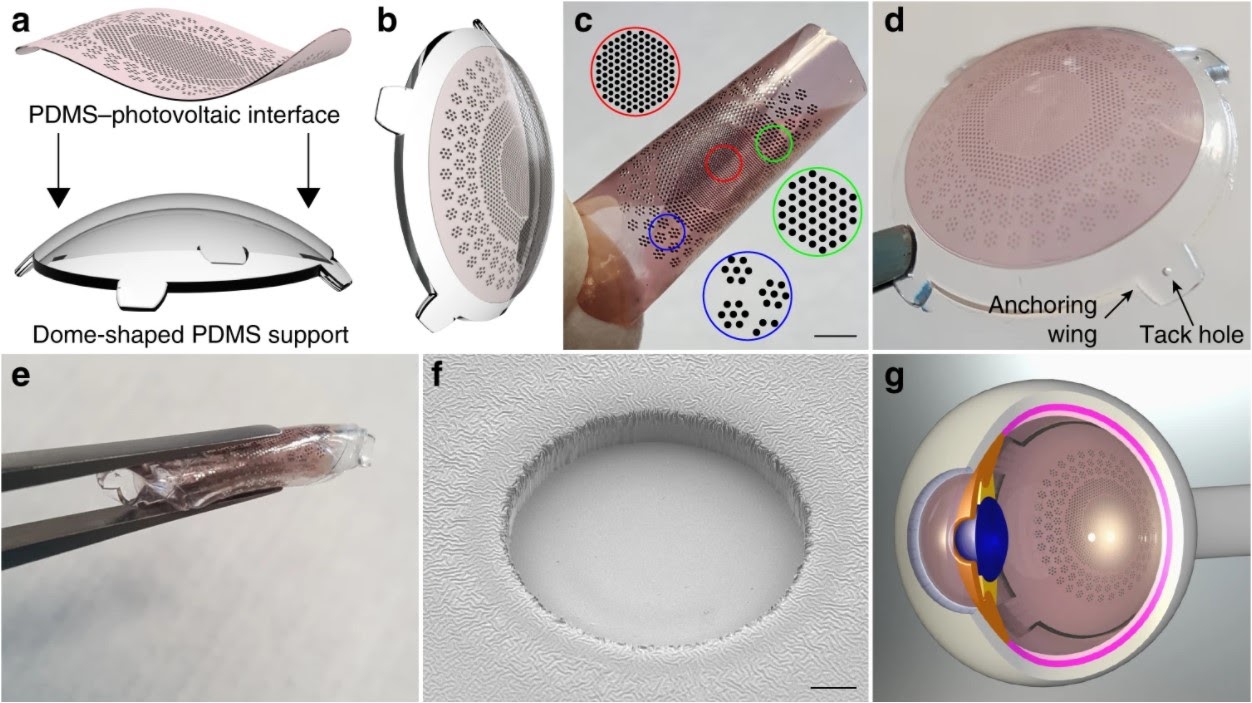
В Polyretina используется маленькая пленка, покрытая слоем химического вещества, которое имеет свойство поглощать свет и конвертировать его в электрический сигнал. Пленка размещена на сферическом основании, чтобы можно было удобно разместить ее на глазном дне.
Субретинальное введение полупроводникового полимера
Итальянские ученые предлагают технологию введения полупроводникового полимерного раствора под сетчатку, при помощи которого свет фиксируется и трансформируется в электрические сигналы.
Российский опыт ретинального протезирования
В России в 2017 году при поддержке фондов «Со-единение» и «Искусство, Наука и Спорт» было приобретено и установлено два ретинальных импланта Argus II американской компании Second Sight. Это единственные операции по восстановлению зрения, которые были проведены в России за все время. Каждая операция вместе с реабилитацией стоила порядка 10 млн руб, а сама система имплантации для одного пациента — порядка $140 тыс. Все прошло успешно, и два полностью слепых жителя Челябинска — Григорий (не видел 20 лет) и Антонина (не видела 10 лет) — получили предметное зрение. Предметное зрение означает, что человек может видеть очертания предметов — дверь, окно, тарелку — без деталей. Читать и использовать смартфон они не могут. Оба пациента имели диагноз «пигментный ретинит» (куриная слепота).
На момент 2019 года в мире установлено около 350 имплантов, произведенных компанией Second Sight. Около 50 тысяч россиян нуждаются в подобном протезе сетчатки.
В России опытом в протезировании зрения может похвастаться лишь один проект — АНО Лаборатория «Сенсор-Тех».
«Трендом в фундаментальных разработках бионических протезов является стремление сделать их максимально безопасными, приближенными к биологическим тканям людей и с максимально возможным разрешением. Но настоящую революцию вызвали кортикальные импланты, и смысл в ретинальных имплантах пропал, так как они ставятся только при пигментном ретините и возрастной макулярной дегенерации при отсутствии ряда противопоказаний. Кортикальные же импланты значительно расширяют горизонт показаний и позволяют восстанавливать полезное зрение даже людям, вовсе лишенным глаз», — рассказал Андрей Демчинский, к.м.н., руководитель медицинских проектов АНО Лаборатория «Сенсор-Тех».
Кортикальные системы имплантации
Кортикальные протезы — это подгруппа визуальных нейропротезов, способных вызывать зрительные восприятия у слепых людей посредством прямой электрической стимуляции затылочной коры мозга, которая отвечает за распознавание изображений. Этот подход может быть единственным доступным лечением слепоты, вызванной глаукомой, терминальной стадией пигментного ретинита, атрофией зрительного нерва, травмой сетчатки, зрительных нервов и т.п. За последние пять лет ученые решили задачу создания такого внутрикортикального визуального нейропротеза, с помощью которого можно было бы восстановить ограниченное, но полезное зрение.
В 1968 году Г.С. Бридли и В.С. Левин провели первую операцию по установке кортикальных имплантов. Первый имплант состоял из шапочки с коннекторами (устанавливали на череп под кожу) и отдельной дуги с электродами (устанавливали под череп), которые стимулировали кору головного мозга. Эксперимент был проведен на двух добровольцах для оценки возможности получения полезного зрения. Позднее импланты были извлечены. Технология кортикальных имплантов была заморожена по причине провоцирования приступов эпилепсии при стимуляции большего количества клеток мозга.
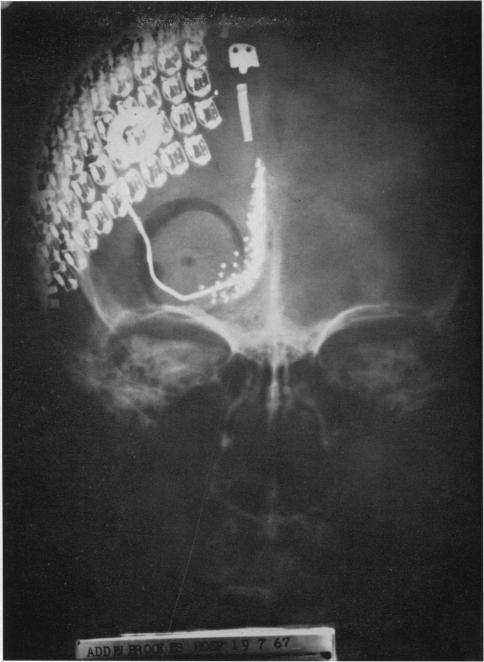
Кортикальный имплант Orion
Спустя 45 лет американский лидер разработки ретинальных имплантов Second Sight создал кортикальную протезную систему ORION. В конце 2017 года Second Sight получили разрешение от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) на проведение клинических испытаний. До апреля 2018 года было установлено шесть устройств. По результатам испытаний оказалось, что все пациенты ощущали зрительные стимулы, a у трех пациентов результаты были схожи с ретинальным имплантом Argus II и дали полезное предметное зрение. Клинические испытания будут проходить до июня 2023 года. Обязательным условием установки импланта является наличие у пациента зрительного опыта, то есть он может использоваться только для людей со сформированной зрительной корой, которые родились зрячими и потеряли зрение.
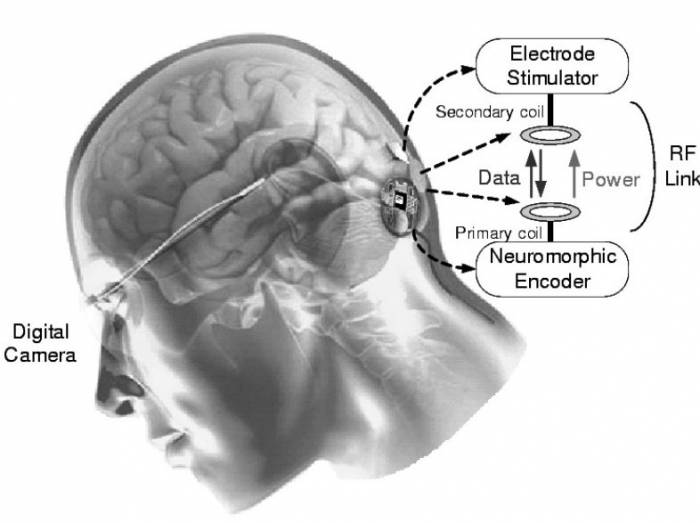
Кортикальный нейропротез CORTIVIS
Испанские ученые разработали кортикальный имплант под названием CORVITIS. Протез состоит из нескольких компонентов. Одна или две камеры обеспечивают получение изображения, которое затем обрабатывается биопроцессором, чтобы преобразовать визуальный образ в электрические сигналы. На втором этапе информация сводится в серию изображений и передается по радиочастотной связи на имплантированное устройство. Этот радиочастотный блок обеспечивает беспроводную передачу питания и данных во внутреннюю систему. Имплантированный электронный блок декодирует сигналы, определяет и контролирует форму напряжения и амплитуду формы волны, которая будет подаваться на соответствующие электроды. Клинические испытания на пяти пациентах завершатся в мае 2023 года.
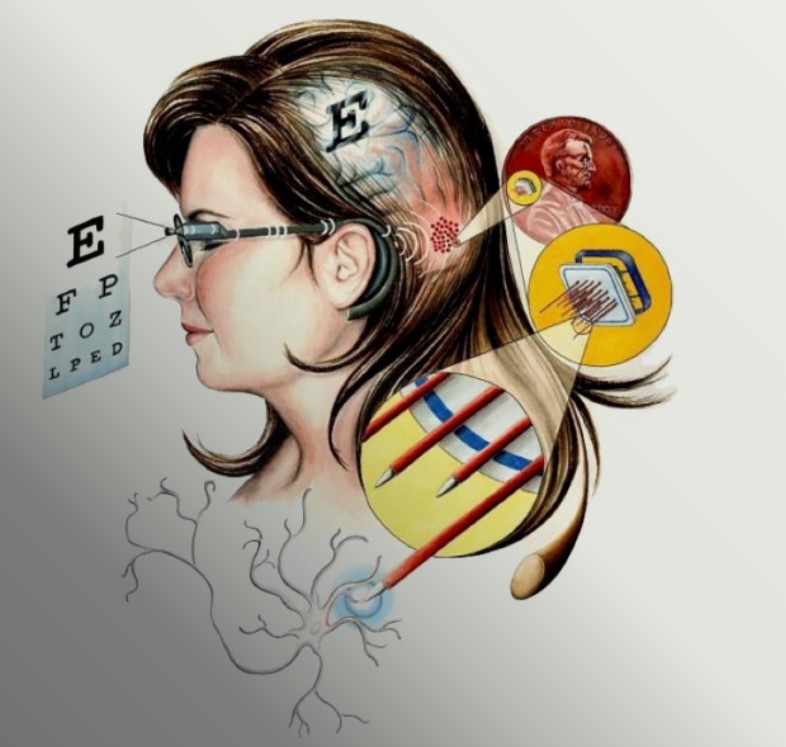
Интракортикальный зрительный протез (WFMA)
Американские ученые разработали технологию многоканальной внутрикортикальной стимуляции с помощью беспроводных массивов металлических микроэлектродов и создали беспроводную плавающую микроэлектродную решетку (WFMA).
Система протеза состоит из группы миниатюрных беспроводных имплантируемых решеток-стимуляторов, которые могут передавать информацию об изображении, снятом на встроенную в очки видеокамеру, непосредственно в мозг человека. Каждая решетка получает питание и цифровые команды по беспроводной связи, так что никакие провода или разъемы не пересекают кожу головы. Посылая команды в WFMA, изображения с камеры передаются непосредственно в мозг, создавая грубое предметное визуальное восприятие изображения. Хотя восприятие не будет похоже на нормальное зрение, с его помощью человек может вести самостоятельную деятельность. Система ICVP получила одобрение FDA для проведения клинических испытаний.
Кортикальный протез NESTOR
Голландские ученые также разработали схожую технологию системы протезирования. Принцип функционирования протеза такой же, как в проектах выше. Камера отправляет сигнал на имплант, который состоит из тысяч электродов и смарт-чипа. С помощью процессора зрительное восприятие можно контролировать и регулировать.
«Хотя полное восстановление зрения пока кажется невозможным, кортикальные системы создают по-настоящему значимые визуальные восприятия, при помощи которых слепые люди могут распознавать, локализировать и брать предметы, а также ориентироваться в незнакомой среде. Результат — в существенном повышении уровня жизни слепых и слабовидящих. Такие вспомогательные устройства уже позволили тысячам глухих пациентов слышать звуки и приобретать языковые способности, и такая же надежда существует в области визуальной реабилитации», — обнадежил Андрей Демчинский.
Обновлено 14.08.2020