Содержание
- Первые симптомы новообразований
- Первые общемозговые симптомы опухоли
- Очаговые признаки опухолей на ранних стадиях
- Диагностика при подозрении на опухоль головного мозга
- Когда бить тревогу?
- Содержание:
- Как действует атропин
- Через сколько действует атропин
- Как долго сохраняется действие атропина
- Как избежать передозировки и побочных реакций
- Литература:
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.
В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
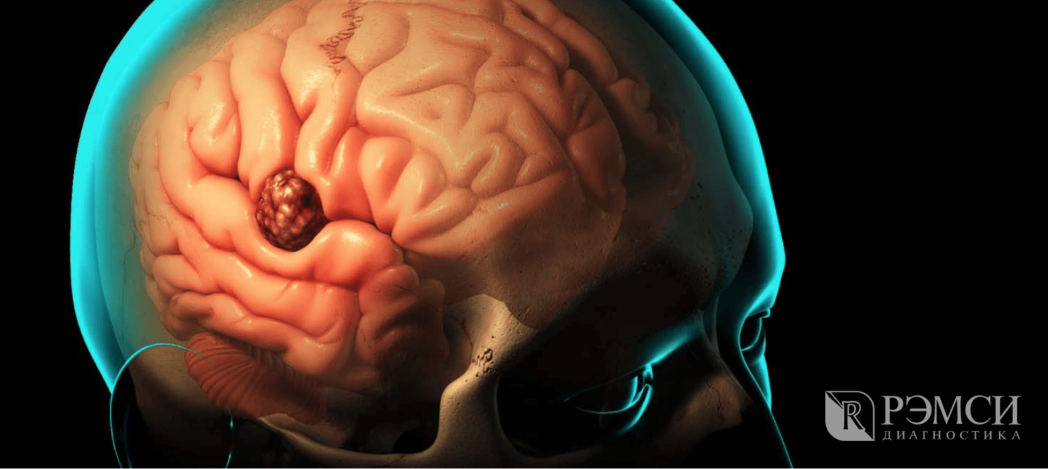
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Похожие статьи
Комментарии–>
Головокружение – это ощущение нарушения положения тела в пространстве. Больные с головокружением представляют весьма неоднородную группу и обращаются за помощью к врачам разных специальностей – оториноларингологам, терапевтам, неврологам, нейрохирургам. Это обусловлено тем, что головокружение может быть симптомом самых разных состояний – заболеваний внутреннего уха, слухового нерва, а также мозговых вестибулярных структур (нарушение кровообращения в вертебрально-базилярном бассейне, рассеянный склероз, опухоли, нейродегенеративные заболевания).
Иногда больные под “головокружением” подразумевают самые разнообразные ощущения, не относящиеся к поражению вестибулярного аппарата: дурноту, “предобморочное” состояние, чувство легкого опьянения, нарушения четкости зрения и т.п., которые могут быть связаны с заболеваниями системы кровообращения (артериальная гипотония, нарушения ритма сердца, внутричерепная гипертензия) и другими факторами.
У больных с головокружением часто выявляются заболевания ушей (до 47% пациентов), вегетативно-сосудистая дистония (58-71%), вертебрально-базилярная недостаточность. Более чем у 70% больных с головокружением наблюдается патология шейного отдела позвоночника. Эпидемиологическое исследование выявило, что синдром головокружения значительно чаще встречается у женщин (60%), чем у мужчин (30%).
Отоневрологической группой Научного центра неврологии РАМН на протяжении многих лет проводится анализ закономерностей развития, проявлений и возможностей лечения различных вариантов головокружения, особенно при сосудистых заболеваниях головного мозга (вследствие атеросклероза, артериальной гипертонии, деформаций сонных и позвоночных артерий и др.). В результате исследований оказалось, что у 77% больных с данной патологией длительность приступов головокружения составляла от нескольких минут до нескольких часов, у 15% пациентов они были очень кратковременными и длились секунды, а в остальных случаях головокружение носило затяжной характер и могло продолжаться сутками. В абсолютном большинстве случаев (97,5%) приступы были связаны с переменой положения головы или туловища. Сосудистое головокружение нередко сопровождается рядом дополнительных симптомов. Могут наблюдаться неустойчивость при ходьбе (80% больных по нашим данным), головная боль (90%), шум в голове (50%), нарушение памяти (90%), быстрая утомляемость (95% пациентов).
У половины пациентов отмечалась наследственная отягощенность в отношении болезней системы кровообращения (артериальная гипертония, ишемическая болезнь сердца или сосудистые заболевания мозга у родителей). У 65% была, вероятнее всего, конституционно обусловленная вестибулопатия: с детства отмечалась повышенная чувствительность к вестибулярным нагрузкам и непереносимость качелей, каруселей, головокружение и тошнота при пользовании легковым транспортом и др.
Головокружение сосудистого происхождения значительно снижает трудоспособность и социальную адаптацию пациентов. По нашим данным, снижение работоспособности в связи с головокружением отмечали 87% больных, а ограничение возможности заниматься домашними делами – все пациенты. Временная нетрудоспособность, связанная с головокружением, отмечалась у 37% больных, причем нередко – повторно. Практически все больные с сосудистым головокружением жалуются на снижение качества жизни. Таким образом, проблема адекватного лечения таких пациентов является чрезвычайно актуальной с медицинской и социальной точек зрения.
Лечение больных с сосудистым головокружением предполагает применение комбинации препаратов, улучшающих кровообращение в мозге и оказывающих положительный эффект на устранение вестибулярных нарушений. В последние годы показана важная роль в функционировании вестибулярных структур особого нейромедиатора и биологически активного вещества – гистамина. Именно поэтому в качестве базового средства лечения синдрома головокружения в настоящее время принято использовать бетагистина дигидрохлорид (Бетасерк, Solvay Pharma) – препарат, имеющий структурное сходство с гистамином. Проведенные ранее исследования свидетельствуют о специфическом действии и высокой эффективности Бетасерка при лечении головокружения. Препарат не вызывает привыкания или седативного эффекта, имеет различную дозировку и поэтому весьма удобен в применении, в том числе в амбулаторной практике. Лечение Бетасерком оказывает положительное влияние и на сопутствующие симптомы (головные боли, проявления вегетативной дисфункции, нарушение равновесия и др.), и на показатели мозгового кровотока.
Наш опыт 2-месячного применения Бетасерка при головокружении сосудистого генеза продемонстрировал, что после завершения такого курса у 97% больных отмечено уменьшение выраженности и частоты приступов головокружения, при этом у 13% пациентов они полностью прекратились, у 60% достигнутое улучшение было существенным, у 23% – относительно небольшим и лишь у отдельных больных улучшения состояния отмечено не было. Наши данные подтвердили имеющиеся сведения о возможности положительной динамики при применении Бетасерка и в отношении сопутствующих жалоб и синдромов. Так, при снижении слуха улучшение наступило у 73,3% больных, при шуме в голове или в ушах – у 91% больных. Из 24 больных, отмечавших неустойчивость при ходьбе, улучшение походки отметили 22 (91,7%), причем у 9 из них пошатывание при ходьбе полностью прекратилось.
После лечения Бетасерком у более чем 83% больных улучшилась работоспособность, им стало заметно легче заниматься домашними делами, а у 96% пациентов повысилась оценка качества жизни, в том числе у 19 – существенно.
Важно подчеркнуть, что указанная субъективная динамика подтверждается данными объективных методов исследования. Так, при отоневрологическом и электрофизиологическом обследовании после лечения Бетасерком у 76% пациентов зафиксировано улучшение функционального состояния вестибулярного анализатора, повысилась симметричность вестибулярных реакций, а также установлено достоверное улучшение проведения акустического сигнала в стволе головного мозга и слуховых нервах (по данным акустических вызванных потенциалов мозга).
Таким образом, результаты многолетних исследований показывают значительную распространенность синдрома головокружения у пациентов трудоспособного возраста, и на одном из первых мест среди причин этого расстройства находятся разнообразные сосудистые заболевания мозга. Необходимо еще раз отметить сложный характер развивающихся нарушений у таких больных и нередкое сочетание головокружения с дополнительными жалобами на снижение слуха, шум в ушах и голове, неустойчивость при ходьбе. Практически все страдающие головокружением отмечают снижение работоспособности, быструю утомляемость, изменение настроения. Вышеуказанные симптомы должны заставить пациента, его близких и лечащего врача насторожиться и принять все необходимые меры для предотвращения прогрессирования болезни и развития более серьезных и тяжелых стадий сосудисто-мозговой недостаточности. Лечение препаратом Бетасерк в дозе 48 мг в день (24 мг дважды в день, средняя длительность курса 2 месяца), проводимое по назначению врача, улучшает состояние большинства больных с головокружением при начальных и обратимых формах сосудистых заболеваний мозга. © Журнал “Нервы”, 2007, №2
ФОРМА записи на приём к специалисту… 04.11.19
Опубликовано вс, 24/01/2021 – 11:43
Ковид – вирус , проникающий в мозг
COVID-19 у большинства пациентов протекает с легкой формой гриппоподобного заболевания. Пожилые пациенты с сопутствующими заболеваниями, такими как артериальная гипертензия, диабет, заболевания легких и сердца, более подвержены тяжелым заболеваниям и летальному исходу . COVID-19 может поражать как центральную, так и периферическую нервную систему. Вирус SARS-CoV-2 вызывает заболевание COVID-19 и может проникнуть в мозг.
Неврологические осложнения часто возникают у пациентов в тяжелом или критическом состоянии с сопутствующими заболеваниями. Наиболее тяжелые психические и неврологические расстройства , измененная сенсорная система (возбуждение, делирий и кома), возникают из-за гипоксических и метаболических нарушений. Характерный “цитокиновый шторм” провоцирует серьезные метаболические изменения и полиорганную недостаточность. Острая геморрагическая некротическая энцефалопатия связана именно с “цитокиновым штормом”.
Неврологические осложнения стали важной причиной заболеваемости и смертности в условиях продолжающейся пандемии COVID-19. Первоначально считалось, что это заболевание ограничивается респираторной системой, но теперь мы понимаем, что коронавирусная болезнь 2019 (COVID-19) также затрагивает множество других органов, включая центральную и периферическую нервную систему. Из-за своего глобального распространения и многофакторных патогенных механизмов COVID-19 представляет глобальную угрозу для всей нервной системы.
Исследования показывают, что аксональный транспорт SARS-CoV-2 в мозг может происходить через решетчатую пластинку, прилегающую к обонятельной луковице, что может привести к симптоматической аносмии.
Кто пострадает от ковида в большей степени?
Текущие исследования показывают, что плохой прогноз у пациентов с COVID-19 связан с такими факторами, как пол (мужской), возраст (> 60 лет), основные заболевания (гипертония, диабет и сердечно-сосудистые заболевания), вторичный острый респираторный дистресс – синдром и другие соответствующие факторы.
Дыхательная недостаточность и поражение центральной нервной системы
Дыхательная недостаточность – смертельное проявление COVID-19, которое является причиной смертей во всем мире, вероятно, имеет нейрогенное происхождение и может быть результатом вирусной инвазии I черепного нерва , попадающей в дыхательные центры ствола мозга.
Заболевания центральной нервной системы , вызванные ковидом
Помимо дыхательной недостаточности, у многих госпитализированных пациентов наблюдаются неврологические нарушения , от головной боли и потери обоняния до спутанности сознания и инсультов ( глубокие коагулопатии могут проявляться ишемическим или геморрагическим инсультом). Примеры заболевания ЦНС COVID-19 включают нейрогенную дыхательную недостаточность, энцефалопатию, тихую гипоксемию, генерализованный миоклонус, энцефалит, острый диссеминированный энцефаломиелит, менингит, ишемический и геморрагический инсульт, тромбоз венозного синуса и эндотелиалит. . В редких случаях сообщалось о вирусном энцефалите SARS-CoV-2 или таких картинах, как острый диссеминированный энцефаломиелит или острая некротическая энцефалопатия. Выявлен синдром лобной гипоперфузии. Имеются отдельные сообщения о судорожных припадках во время и после ковида.
Первые симптомы ковида
Неспецифическая головная боль – часто встречающийся неврологический симптом. Описан новый вид головной боли «головная боль, связанная со средствами индивидуальной защиты». Полная или частичная аносмия и агевзия – частые проявления поражения периферической , да и пожалуй, центральной нервной системы. Итак, расстройства со стороны ЦНС включают: головную боль и снижение чувствительности, которые считаются начальными показателями потенциального неврологического поражения; аносмия, гипосмия, гипогевзия и дисгевзия – частые самые ранние симптомы коронавирусной инфекции
Заболевания периферической нервной системы, вызванные ковидом
В периферической нервной системе COVID-19 связан с дисфункцией обоняния и вкуса, травмой мышц, синдромом Гийена-Барре и его вариантами, синдромом Миллера-Фишера; краниальным полиневритом; и редкими случаямт вирусной миопатии с рабдомиолизом. . В последнее время наблюдается множество случаев синдрома Гийена-Барре у пациентов с COVID-19, и ответственность за это считают обусловлена постинфекционным иммуноопосредованным воспалительным процессом. Напомним читателю, что синдром Гийена-Барре действительно реагирует на внутривенный иммуноглобулин. Миалгия / усталость также распространены после ковида , а повышенный уровень креатинкиназы у больных с ковидом явно указывает на явное поражение мышц и мозга .
Ожидается, что COVID-19 нанесет ущерб нервной системе в долгосрочной перспективе. Представляет интерес оценка возможности нейротропизма и механизмов нейропатогенеза SARS-CoV-2, поскольку они связаны с острыми и хроническими неврологическими последствиями инфекции.
Механизмы повреждения мозга при ковиде
Вирус SARS-CoV-2 попадает в мозг либо гематогенным путем, либо через обонятельную систему. Число признанных неврологических последствий инфекции SARS-CoV-2 быстро увеличивается. Они могут быть результатом различных механизмов, включая индуцированные вирусами гипервоспалительные и гиперкоагуляционные состояния, прямую вирусную инфекцию центральной нервной системы (ЦНС) и постинфекционные иммунно-опосредованные процессы.
Рецепторы ангиотензинпревращающего фермента – “ворота” для острого респираторного синдрома
ACE2 экспрессируется в нескольких тканях, включая альвеолярные клетки легких, ткань желудочно-кишечного тракта и головной мозг. Два рецептора ангиотензинпревращающего фермента, присутствующие на эндотелиальных клетках сосудов головного мозга, являются возможной точкой входа вируса . с моей точки зрения, именно поэтому блокаторы этого фермента ( каптоприл, эналаприл ) например , некоторые препараты , используемые для лечения гипертонии отчасти защищают организм человека от ковида. . Полагают, что механизм антигипертензивного действия связан с конкурентным ингибированием активности ангиотензинпревращающего фермента , которое приводит к снижению скорости превращения ангиотензина I в ангиотензин II (который оказывает выраженное сосудосуживающее действие и стимулирует секрецию альдостерона в коре надпочечников).
Однако , не все так просто, с другой стороны , текущие клинические исследования показали, что ангиотензин-превращающий фермент 2 (ACE2) является рецептором хозяина для тяжелого острого респираторного синдрома – коронавируса 2 (SARS-CoV-2). Кроме того, ACE2 является основным компонентом ренин-ангиотензиновой системы. ACE2 ухудшает ангиотензин II, пептид, ответственный за развитие инсульта. Подавление ACE2 дополнительно активирует иммунологический каскад. Понимание уровеня и характера экспрессии ACE2 человека в различных тканях могут иметь решающее значение для уязвимости по отношению к ковиду , появление специфических симптомов, и, в конце концов результаты лечения инфекции SARS-CoV-2. Поскольку SARS-CoV-2 связывается с ACE2, он препятствует активности ACE2 в обеспечении нейропротекции, особенно в случае пациентов с инсультом. Из-за подавления ACE2 воспалительная реакция активируется в ишемической полутени.
ACE2 экспрессируется эпителиальными клетками легких на высоком уровне, что является основной мишенью заболевания, как видно из посмертной ткани легких пациентов, умерших от COVID-19, что выявляет диффузное альвеолярное повреждение с клеточными фибромиксоидными экссудатами с двух сторон. Для сравнения, ACE2 экспрессируется на низком уровне эндотелиальными клетками сосудов сердца и почек, но также может быть мишенью вируса в тяжелых случаях COVID-19. Интересно, что инфекция SARS-CoV-2 подавляет экспрессию ACE2, что также может играть важную патогенную роль в COVID-19. Важно отметить, что таргетирование на ось ACE2 / Ang 1-7 и блокирование взаимодействия ACE2 с белком S SARS-CoV-2 для сдерживания инфекции SARS-CoV-2 становятся очень привлекательным терапевтическим потенциалом для лечения и профилактики COVID-19.
ACE2 является важным компонентом ренин-ангиотензиновой системы (RAS). Классическая регуляторная ось RAS ACE-Ang II-AT1R и контррегуляторная ось ACE2-Ang 1-7-MasR играют важную роль в поддержании гомеостаза . ACE2 широко распространен в сердце, почках, легких и яичках. ACE2 противодействует активации классической системы RAS и защищает от повреждения органов, защищая от гипертонии, диабета и сердечно-сосудистых заболеваний. Подобно SARS-CoV, SARS-CoV-2 также использует рецептор ACE2 для вторжения в альвеолярные эпителиальные клетки человека. Синдром острого респираторного дистресс-синдрома – клиническое заболевание с высокой смертностью, и ACE2 оказывает защитное действие при этом типе острого повреждения легких.
Инсульт , как последствие ковида
. В настоящее время во всем мире проводится несколько клинических испытаний, а также реализуются многие другие проекты , которые находятся на разных стадиях планирования для того , чтобы облегчить эффективное ведение пациентов с инсультом и инфекцией COVID-19 . Механизмы инсульта у пациентов с COVID-19. SARS-CoV-2 способны подавлять ACE2 и, в свою очередь, сверхактивировать ось классической ренин-ангиотензиновой системы и снижать активацию ее альтернативного пути в головном мозге. Последующий дисбаланс вазодилатации, нейровоспаления, окислительного стресса и тромботической реакции может вносить свой вклад в патогенез инсульта во время инфекции SARS-CoV-2.
Профилактика поражения центральной нервной системы при ковиде
Ввиду существенных положительных функций становится очевидной неоднозначность АСЕ2, в том числе при коронавирусной инфекции. Перспективным терапевтическим направлением при коронавирусной инфекции может оказаться влияние на ренин-ангиотензиновую систему. Предварительные данные о применении ингибиторов АСЕ2 – препаратов, содержащих данный рецептор в циркуляторной форме, и блокаторов ангиотензинового рецептора II свидетельствуют об их эффективности и, как следствие, улучшении состояния и прогнозов для пациентов с коронавирусной инфекцией.
Из-за защитных эффектов ACE2 в отношении хронических основных заболеваний и острого респираторного синдрома разработка вакцины на основе шипового белка и препаратов, повышающих активность ACE2, может стать одним из наиболее многообещающих подходов к лечению COVID-19 в будущем
Категория сообщения в блог: Биологическая психиатрия
Глаз — сенсорный орган, основной задачей которого является обеспечение функции зрения. Зрачок — круглое отверстие в центре радужки, пропускающее световые лучи внутрь глазного яблока на сетчатку. В норме у здорового человека зрачки обоих глаз одинаковы по размеру. Всем известно, что при ярком освещении зрачки становятся меньше (сужаются), а в темноте — увеличиваются (расширяются). Как правило, сужение и расширение зрачков происходит синхронно, и даже при воздействии яркого света на один глаз, зрачок второго глаза также сужается. Но существует множество причин, по которым симметрия зрачков утрачивается, и они становятся разными по размеру. MedAboutMe разбирался, почему возникает асимметрия зрачков и всегда ли данный процесс является следствием каких-либо патологий.
Содержание:
Сколько действует атропин, во многом зависит от содержания активного вещества в фармакологическом препарате, принимаемой дозы, состояния здоровья пациента. Несмотря на скорость воздействия и эффективность средства, самолечение очень опасно для человека, поскольку может вызвать тяжелые побочные реакции и необратимые последствия для психики и физического самочувствия.
Как действует атропин
Медикаменты, содержащие это соединение, являются блокираторами центральных и в незначительной степени периферических М-холинорецепторов, природными естественными аминами. Действующее вещество уменьшает их чувствительность и восприимчивость к ацетилхолину.
В результате снижаются секреторные функции слюнных, пищеварительных, легочных и потовых желез. Падает тонус гладкомышечной ткани внутренних органов: дыхательной и мочевыделительной систем, желудочно-кишечного тракта. Лекарственное средство замедляет перистальтику ЖКТ, но мало изменяет скорость выделение желчи.
Даже при приеме в терапевтических дозировках наблюдается прямое влияние на центральную нервную систему. Соединение легко преодолевает гематоэнцефалический барьер и умеренно стимулирует некоторые участки головного мозга. С этим связан отсроченный, но продолжительный седативный эффект при лечении атропиносодержащими средствами, который помогает устранять тремор при паркинсонизме.
Употребление лекарств в повышенных дозах приводит к психическому возбуждению, мышечным спазмам, галлюцинациям и бреду. Токсический эффект атропина проявляется также в увеличении числа сердечных сокращений, изменении показателей артериального давления, ажитации и даже коматозном состоянии.
Через сколько действует атропин

Сколько действуют капли атропин для глаз? Все зависит от того, какое вещество применяется, для каких целей и в каких количествах. Обычно в офтальмологии используют лекарство в таких случаях:
- для диагностических целей: при обследовании глазного дна, определении степени рефракции;
- при лечении острых воспалительных процессов: ирита, кератита, иридоциклита и др.;
- при травматических повреждениях.
Мидриатическое воздействие способствует расслаблению глазных мышц, функциональному покою, устранению аномальных явлений. Для диагностики целесообразно применять средства, при которых достигается быстрый эффект на короткое время. В среднем максимальное расширение зрачков наступает спустя полчаса после введения капель, а при использовании Гоматропина мидриаз проявляется через 40-60 минут.
При кажущейся беспечности таких медицинских средств без назначения врача применять их крайне опасно. Ведь только специалист знает, сколько действуют глазные капли атропин, какие имеют противопоказания и побочные проявления, и сможет подобрать оптимальную дозировку и длительность терапевтического курса.
Как долго сохраняется действие атропина
В медикаментозных целях назначаются препараты с более длительным периодом влияния, а для обследования и диагностики — с краткосрочным эффектом. Это обусловлено медицинской целесообразностью, поскольку в некоторых случаях после исследования необходимо быстро нейтрализовать влияние препарата на организм для выполнения определенных действий. К примеру, от вождения автомобиля следует удержаться приблизительно 2 часа после введения капель из-за снижения остроты зрения и подвижности глазной мышцы.
Средняя продолжительность медикаментозного влияния атропина составляет 7-10 суток, в некоторых случаях — 2-3 недели. Эффект от препаратов при использовании их для диагностических процедур составляет разный промежуток, например, для Платифиллина длится 5-6 часов и 1-2 дня — при приеме Гоматропина.
Сколько времени действует атропин, зависит от следующих факторов:
- типа используемого препарата: чем выше содержание активного вещества, тем дольше продолжается эффект от лекарства;
- способа применения: при пероральном потреблении этот период составляет 7-14 дней, при парентеральном — намного короче;
- дозировки и частоты применения: разовые порции выводятся быстрее, а при систематическом приеме соединение накапливается в организме;
- возраста и состояния здоровья пациента;
- совмещения лекарства с другими фармакологическими средствами и алкоголем.
В любом случае принимать медикаменты нужно только по назначению и под контролем врача, чтобы не допустить тяжелых последствий для организма.
Как избежать передозировки и побочных реакций
Единственным методом обезопасить себя от нежелательных проявлений при лечении атропином является строгое и неукоснительное соблюдение рекомендаций специалиста. При систематическом употреблении возможны некоторые ухудшения самочувствия: головные боли, головокружение, трудности с мочеиспусканием, мидриаз, сбои сердцебиения, гиперемические нарушения и отечность коньюнктивы.
При появлении таких неприятных симптомов врач сможет оценить состояние, определить, как долго действует атропин, и при необходимости скорректировать дозировку и схему приема. В некоторых случаях назначается симптоматическое лечение для снятия побочных реакций и нормализации функций всех органов.
Но при выявлении первых признаков передозировки человеку необходимо немедленно обратиться за медицинской помощью. Нарушение зрения, потеря координации, трудности с дыханием, гипертермия, повышенная сонливость, зрительные и слуховые галлюцинации, кома — вот те симптомы, которые могут привести к необратимым изменениям и смерти.
Даже если вы знаете, как и сколько действуют капли атропина или раствор, не пытайтесь помочь пострадавшему самостоятельно. Человеку в случае передозировки могут понадобиться экстренные реанимационные меры, промывание желудка, детоксикация, введение антидота, медикаментозный и психотерапевтический курс, восстановительный период. Полноценный комплекс процедур могут предоставить только в медицинском учреждении.
Литература:
- Гегерштедт А. Ф. Случаи отравления атропином. — Санкт-Петербург: Трей. 1996. — 35 с.
- Беренбойм Д. М. Сравнительная характеристика действия атропина и платифиллина на сердечно-сосудистую систему. — Оренбург: Изд-во ОГМИ, 1999. — 15 с.
- Гинзбур Я. Л. О некоторых действиях мускарина и атропина. — Санкт-Петербург: Медицина. 1988. — 45 с.
- Автократов Д. М. К вопросу о действии некоторых алколоидов опия (морфия, наркотина, апоморфина) и атропина. — Казань: Изд-во Б.Л. Домбровского, 2000. — 130 с.