Содержание
- Большие (широкие) зрачки — причины и лечение
- Причины больших зрачков
- Использование некоторых лекарственных препаратов
- Травма глаза
- Заболевания головного мозга
- Доброкачественный эпизодический односторонний мидриаз
- Врожденные особенности
- Лечение расширенных зрачков
- Что может вызвать приступ?
- Как выглядит простой фебрильный приступ?
- Что такое сложные фебрильные судороги? Чем они отличаются от обычных?
- Как помочь ребенку во время приступа?
- Какие исследования проводят после фебрильного приступа?
- Как лечить лихорадку у ребенка, ранее имевшего фебрильные судороги?
- Вероятность повторения фебрильных судорог
- Важно знать
- От обычного к нетипичному
- О причинах
- Когда нужно показаться врачу

Головокружение – это ощущение нарушения положения тела в пространстве. Больные с головокружением представляют весьма неоднородную группу и обращаются за помощью к врачам разных специальностей – оториноларингологам, терапевтам, неврологам, нейрохирургам. Это обусловлено тем, что головокружение может быть симптомом самых разных состояний – заболеваний внутреннего уха, слухового нерва, а также мозговых вестибулярных структур (нарушение кровообращения в вертебрально-базилярном бассейне, рассеянный склероз, опухоли, нейродегенеративные заболевания).
Иногда больные под “головокружением” подразумевают самые разнообразные ощущения, не относящиеся к поражению вестибулярного аппарата: дурноту, “предобморочное” состояние, чувство легкого опьянения, нарушения четкости зрения и т.п., которые могут быть связаны с заболеваниями системы кровообращения (артериальная гипотония, нарушения ритма сердца, внутричерепная гипертензия) и другими факторами.
У больных с головокружением часто выявляются заболевания ушей (до 47% пациентов), вегетативно-сосудистая дистония (58-71%), вертебрально-базилярная недостаточность. Более чем у 70% больных с головокружением наблюдается патология шейного отдела позвоночника. Эпидемиологическое исследование выявило, что синдром головокружения значительно чаще встречается у женщин (60%), чем у мужчин (30%).
Отоневрологической группой Научного центра неврологии РАМН на протяжении многих лет проводится анализ закономерностей развития, проявлений и возможностей лечения различных вариантов головокружения, особенно при сосудистых заболеваниях головного мозга (вследствие атеросклероза, артериальной гипертонии, деформаций сонных и позвоночных артерий и др.). В результате исследований оказалось, что у 77% больных с данной патологией длительность приступов головокружения составляла от нескольких минут до нескольких часов, у 15% пациентов они были очень кратковременными и длились секунды, а в остальных случаях головокружение носило затяжной характер и могло продолжаться сутками. В абсолютном большинстве случаев (97,5%) приступы были связаны с переменой положения головы или туловища. Сосудистое головокружение нередко сопровождается рядом дополнительных симптомов. Могут наблюдаться неустойчивость при ходьбе (80% больных по нашим данным), головная боль (90%), шум в голове (50%), нарушение памяти (90%), быстрая утомляемость (95% пациентов).
У половины пациентов отмечалась наследственная отягощенность в отношении болезней системы кровообращения (артериальная гипертония, ишемическая болезнь сердца или сосудистые заболевания мозга у родителей). У 65% была, вероятнее всего, конституционно обусловленная вестибулопатия: с детства отмечалась повышенная чувствительность к вестибулярным нагрузкам и непереносимость качелей, каруселей, головокружение и тошнота при пользовании легковым транспортом и др.
Головокружение сосудистого происхождения значительно снижает трудоспособность и социальную адаптацию пациентов. По нашим данным, снижение работоспособности в связи с головокружением отмечали 87% больных, а ограничение возможности заниматься домашними делами – все пациенты. Временная нетрудоспособность, связанная с головокружением, отмечалась у 37% больных, причем нередко – повторно. Практически все больные с сосудистым головокружением жалуются на снижение качества жизни. Таким образом, проблема адекватного лечения таких пациентов является чрезвычайно актуальной с медицинской и социальной точек зрения.
Лечение больных с сосудистым головокружением предполагает применение комбинации препаратов, улучшающих кровообращение в мозге и оказывающих положительный эффект на устранение вестибулярных нарушений. В последние годы показана важная роль в функционировании вестибулярных структур особого нейромедиатора и биологически активного вещества – гистамина. Именно поэтому в качестве базового средства лечения синдрома головокружения в настоящее время принято использовать бетагистина дигидрохлорид (Бетасерк, Solvay Pharma) – препарат, имеющий структурное сходство с гистамином. Проведенные ранее исследования свидетельствуют о специфическом действии и высокой эффективности Бетасерка при лечении головокружения. Препарат не вызывает привыкания или седативного эффекта, имеет различную дозировку и поэтому весьма удобен в применении, в том числе в амбулаторной практике. Лечение Бетасерком оказывает положительное влияние и на сопутствующие симптомы (головные боли, проявления вегетативной дисфункции, нарушение равновесия и др.), и на показатели мозгового кровотока.
Наш опыт 2-месячного применения Бетасерка при головокружении сосудистого генеза продемонстрировал, что после завершения такого курса у 97% больных отмечено уменьшение выраженности и частоты приступов головокружения, при этом у 13% пациентов они полностью прекратились, у 60% достигнутое улучшение было существенным, у 23% – относительно небольшим и лишь у отдельных больных улучшения состояния отмечено не было. Наши данные подтвердили имеющиеся сведения о возможности положительной динамики при применении Бетасерка и в отношении сопутствующих жалоб и синдромов. Так, при снижении слуха улучшение наступило у 73,3% больных, при шуме в голове или в ушах – у 91% больных. Из 24 больных, отмечавших неустойчивость при ходьбе, улучшение походки отметили 22 (91,7%), причем у 9 из них пошатывание при ходьбе полностью прекратилось.
После лечения Бетасерком у более чем 83% больных улучшилась работоспособность, им стало заметно легче заниматься домашними делами, а у 96% пациентов повысилась оценка качества жизни, в том числе у 19 – существенно.
Важно подчеркнуть, что указанная субъективная динамика подтверждается данными объективных методов исследования. Так, при отоневрологическом и электрофизиологическом обследовании после лечения Бетасерком у 76% пациентов зафиксировано улучшение функционального состояния вестибулярного анализатора, повысилась симметричность вестибулярных реакций, а также установлено достоверное улучшение проведения акустического сигнала в стволе головного мозга и слуховых нервах (по данным акустических вызванных потенциалов мозга).
Таким образом, результаты многолетних исследований показывают значительную распространенность синдрома головокружения у пациентов трудоспособного возраста, и на одном из первых мест среди причин этого расстройства находятся разнообразные сосудистые заболевания мозга. Необходимо еще раз отметить сложный характер развивающихся нарушений у таких больных и нередкое сочетание головокружения с дополнительными жалобами на снижение слуха, шум в ушах и голове, неустойчивость при ходьбе. Практически все страдающие головокружением отмечают снижение работоспособности, быструю утомляемость, изменение настроения. Вышеуказанные симптомы должны заставить пациента, его близких и лечащего врача насторожиться и принять все необходимые меры для предотвращения прогрессирования болезни и развития более серьезных и тяжелых стадий сосудисто-мозговой недостаточности. Лечение препаратом Бетасерк в дозе 48 мг в день (24 мг дважды в день, средняя длительность курса 2 месяца), проводимое по назначению врача, улучшает состояние большинства больных с головокружением при начальных и обратимых формах сосудистых заболеваний мозга. © Журнал “Нервы”, 2007, №2
ФОРМА записи на приём к специалисту… 04.11.19
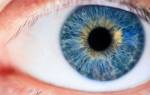
Большие (широкие) зрачки — причины и лечение
В здоровом состоянии зрачки меняются в размерах в зависимости от освещения: при ярком свете они сужаются, чтобы защитить глаза от излишнего света, а в темноте — расширяются, чтобы даже при тусклом освещении пропустить в глаз как можно больше лучей света.
Расширяются и сужаются зрачки при этом синхронно: они остаются одинакового размера в сравнении друг с другом.
Но бывает так, что расширение зрачков происходит независимо от освещения. Чаще всего это является признаком патологии, причем не всегда связанной с глазами.
Причины больших зрачков
Увеличиться в размерах зрачки могут по нескольким причинам и далеко не всегда это тот стереотипный вариант, который указывает на алкогольное или наркотическое опьянение человека.
Использование некоторых лекарственных препаратов
В группу таких препаратов входит несколько видов лекарств. Например, антигистаминные, средства от укачивания, противосудорожные препараты, противоотечные средства и др.
Травма глаза
Такое нарушение работы зрачков может возникать при серьезных травмах глаза или после повреждения во время сложных операций на глазе. Чаще всего зрачок при этом не только расширен, но и имеет неправильную форму и неровные края.
Заболевания головного мозга
Неестественное расширение зрачков может быть также признаком инсульта или новообразований и опухолей в мозгу, а также может возникать от травм головы.
Доброкачественный эпизодический односторонний мидриаз
Расстройство функций глаза, при котором зрачок одного глаза периодически расширяется. При этом пациент чаще всего испытывает головную боль и тошноту и жалуется на нечеткое зрение. Такие эпизоды в среднем длятся двенадцать часов, после чего зрачок возвращается в свое нормальное состояние, и больше никакого дискомфорта человек не испытывает.
Доброкачественный эпизодический мидриаз нередко встречается у молодых женщин, которые страдают от мигреней.
Врожденные особенности
Очень редко бывает так, что человек рождается с поврежденное или целиком отсутствующей радужкой глаза, поэтому зрачок оказывается увеличенным. В таких случаях расширены зрачки, как правило, на обоих глазах, а у пациента при этом наблюдаются значительные проблемы со зрением и высокая чувствительность к свету. Например, развивается глаукома (повышенное внутриглазное давление), катаракта или нистагм (непроизвольное движение глаз)
Лечение расширенных зрачков
Определенного рецепта для избавления от этого симптома нет: все зависит от причин, которое вызвали такое состояние. Мы рекомендуем обратиться для начале к офтальмологу, а дальше врач при необходимости порекомендует вам посещение смежного специалиста.
Не забывайте проходить регулярные обследования зрения. Стабильное посещение офтальмолога сокращает риск развития серьезных патологий глаз. Чем раньше обнаружить проблему, тем проще ее решить. Приходите в Глазную клинику доктора Беликовой, мы всегда рады вам помочь 🙂
Фебрильные судороги (приступы) — это эпизоды судорог у детей на фоне высокой температуры.
Приступ может произойти с вероятностью до 4%:
- у ребенка в возрасте от 6 месяцев до 5 лет, у которого раньше не было никаких неврологических проблем;
- при повышении температуры выше 38 ⁰C.
Что может вызвать приступ?
Инфекции, из-за которых повышается температура. Инфекция может быть вызвана бактериями, но чаще фебрильные приступы происходят при вирусных болезнях (например, при розеоле и гриппе).
Прививки, после которых повышается температура. Есть небольшая вероятность фебрильных судорог после вакцинации от кори, краснухи и паротита, а также дифтерии, столбняка и коклюша. Но риски от неполной вакцинации выше, чем риск от фебрильного приступа после вакцинации.
Наследственность. Если у кого-то из родителей были фебрильные приступы, вероятность того, что судороги при температуре случатся у ребенка, выше.
Фебрильный приступ, особенно возникший впервые в жизни, очень пугает родителей. На самом деле, большинство таких приступов не опасны, не приводят к осложнениям и повреждению мозга. Вероятность того, что у ребенка с простыми фебрильными судорогами разовьется эпилепсия, лишь незначительно выше, чем у детей, которые никогда не испытывали фебрильных приступов.
Как выглядит простой фебрильный приступ?
- Ребенок теряет сознание, не откликается, может закатить глаза вверх.
- Руки и ноги ритмично подергиваются, это происходит симметрично с двух сторон.
- Приступ обычно продолжается менее минуты, но в некоторых случаях — до 5 минут.
- После приступа ребенок может быть сонлив в течение часа, но при этом не ощущает слабость в руке или ноге и постепенно приходит в норму.
Что такое сложные фебрильные судороги? Чем они отличаются от обычных?
При этом виде фебрильных судорог приступ может начаться с подергивания одной руки (ноги) или с поворота головы в одну сторону (асимметрия).
- Приступ может длиться дольше 15 минут, или приступы могут повторяться несколько раз в течение суток.
- Приступ может случиться при относительно невысокой температуре, ниже 38 ⁰C.
- После приступа может быть длительная сонливость, слабость в одной руке или ноге.
Как помочь ребенку во время приступа?
- Положите ребенка на бок, на ровную поверхность и убедитесь, что он не упадет и не ударится обо что-то во время судорог (например, о прутья кроватки).
- Засеките время и сообщите врачу, когда начался приступ и сколько он длился.
Внимание!
Ребенок может испугаться приступа еще больше, чем родители. Постарайтесь успокоить его, поддержите.
Если приступ возник впервые в жизни, длится дольше 5 минут, ребенок необычно сонлив и заторможен до или после приступа, вызовите скорую помощь.
В остальных случаях — безотлагательно покажите ребенка педиатру. Врач должен осмотреть ребенка после приступа и убедиться, что у него нет признаков инфекции центральной нервной системы (менингита или энцефалита).
Какие исследования проводят после фебрильного приступа?
Чтобы поставить этот диагноз, чаще всего достаточно осмотра врача. При подозрении на менингит проводится люмбальная пункция. Иногда доктор может назначить исследования мочи и крови, если не ясна причина высокой температуры.
В случае сложных судорог планово проводят электроэнцефалографию и МРТ. Эти исследования необходимы, поскольку такой тип фебрильных приступов может быть проявлением редких эпилептических синдромов, которые требуют противосудорожного лечения.
Как лечить лихорадку у ребенка, ранее имевшего фебрильные судороги?
Если у ребенка не наблюдается повышение температуры во время болезни или после вакцинации, жаропонижающие препараты давать не рекомендуется! Это не снижает риск приступа.
Если температура поднялась, препараты для ее снижения облегчают общее самочувствие, но не помогают от приступов.
Вред от противосудорожных препаратов для профилактики фебрильных приступов превышает пользу, их практически никогда не назначают.
Если фебрильные судороги у ребенка затяжные, в начале приступа рекомендуется ввести ему препарат из группы бензодиазепинов в виде клизмы, спрея в нос или геля на щеку. К сожалению, ни одна из подобных форм в России не зарегистрирована. Поэтому, если приступ длится дольше 5 минут, врач скорой помощи может сделать укол такого лекарства.
Из жаропонижающих препаратов детям можно давать ибупрофен в дозе 10 мг/кг каждые 8 часов или парацетамол в дозе 15 мг/кг каждые 6 часов. Не давайте детям аспирин!
Вероятность повторения фебрильных судорог
После первого в жизни простого фебрильного приступа повторные судороги случаются у ⅓ детей. Обычно повторный приступ происходит в течение 2 лет после первого.
Вероятность повторения фебрильного приступа выше, если:
- первый приступ был в возрасте до 15 месяцев;
- приступ произошел при температуре меньше 38 ⁰C;
- у родителей, брата или сестры тоже были фебрильные судороги;
- ребенок ходит в детский сад.
Важно знать
Родители часто принимают за фебрильные судороги обычный озноб, связанный с лихорадкой. При таком ознобе руки и ноги ребенка могут ритмично дрожать. Это похоже на судороги, но ребенок при этом находится в сознании и реагирует, если к нему обращаются. Чтобы врач мог лучше сориентироваться, было ли произошедшее судорогами, и если да, то какими, постарайтесь четко зафиксировать длительность приступа, описать его максимально конкретно, а в идеале — запишите происходящее на видео (один человек оказывает ребенку помощь, второй снимает на телефон).
Читайте также
Первый судорожный приступ: тактика действий
21.07.2020

Чтобы понимать функциональное состояние органа зрения новорожденного ребенка, рассмотрим немного внутриутробное развитие малыша.
Зачаток органа зрения закладывается на 22 дне эмбриогенеза в виде глазных бороздок в переднем мозге, далее из них формируется глазной пузырек (в этот момент идет закладка будущего хрусталика) и затем на 5 неделе беременности – образуется глазной бокал (в этот момент формируется закладка роговицы, сосудистой сети будущего глазного яблока и сетчатки). В конце 2 месяца беременности формируется слезная железа и идет закладка глазодвигательных мышц и век, а также конъюнктивы, в дальнейшем идет дифференциация заложенных клеток.
Полное анатомическое формирование органа зрения, в том числе зрительных трактов и коры головного мозга, отвечающего за зрение, формируется к 8 месяцу беременности, но ребенок рождается с функционально недоразвитой зрительной системой. Окончательное развитие сетчатки, как 1 нейрон (начало зрительного пути) происходит только под воздействием света после рождения (внутриутробно света нет!).
Учитывая все выше сказанное, видно, как важен период первого триместра беременности для закладки здорового глаза ребенка, и если в этот период мама, например, болеет, курит, принимает алкоголь или сильные медикаменты и тп, то может произойти сбой в системе эмбриогенеза, который в свою очередь приведет к возможным внутриутробным порокам развития.
Но вот малыш родился…
Его глаза при рождении различают только свет, к концу 1 месяца жизни идет формирование фиксации взора. Ребенок начинает фиксировать игрушку, следить за предметами.
В норме при рождении ребенок имеет дальнозоркость в 3.0-3.5 диоптрии (это заложено природой на вырост, при росте ребенка плюсовая рефракция уменьшается и к 7 годам ребенок выходит на остроту зрения 100%).
При изначальном уменьшении дальнозоркости при рождении мы говорим о так называемом «малом запасе» рефракции (ранние завершение рефрактогенеза) и это состояние является группой риска по возможному возникновению близорукости в дальнейшем
Глазик ребенка при рождении круглый, а не вытянутый, как у взрослого человека. Хрусталик также приближен к круглой форме. На заметку: хрусталик растет всю жизнь!
Как раньше говорилось, сетчатка и зрительный нерв начинают формироваться активно именно под воздействием света, и окончательный вид приобретают к 7-8 месяцам жизни ребенка, до этого зрительный нерв при осмотре глазного дна выглядит серым, иногда темного, почти черного цвета, и это норма для детей первых месяцев жизни.
К 7-8 месяцам диск зрительного нерва становится бледно-розовым, все световые рефлексы с сетчатки также к этому времени должны сформироваться.
В первые месяцы жизни ребенок скашивает глаза к носу, это обычно пугает родителей. Не надо бояться! Это физиологическое косоглазие за счет низкой остроты зрения новорожденного ребенка.
Также малыш не видит двумя глазами, как взрослые, он видит каждым глазом по отдельности и не умеет еще сливать образы с каждого глаза в единую картинку, это косоглазие должно полностью исчезнуть к первому году жизни. Иногда может кратковременно с периодичностью возникать до 1,2 – 1,3 месяцев жизни.
К году ребенок видит 10-20% от того, что видит взрослый (по таблице проверки остроты зрения – это первый, второй ряд оптотипов)
Родителям надо обращать внимание на косоглазие, если оно постоянное, угол косоглазия очень большой и не меняется, если косит один глаз, если косоглазие расходящиеся (косит к виску, а не к носу), если нет синхронности движения глаз, если косоглазие не уменьшается после 7-8 месяцев жизни ребенка.
На что еще нужно обращать внимание родителям и почему следует обратиться к офтальмологу?
1 – Сразу же при рождении зрачки должны реагировать на свет, если зрачки не расширяются в темноте и не сужаются на свету – обязательно обратитесь к офтальмологу!
2 – Если при фотографировании вы видите разный цвет зрачков – это прямой повод прийти к офтальмологу, не откладывая посещение.
Разность цвета зрачков может быть вызвана помутнением хрусталика, внутриглазной опухолью (лейкория или кошачий зрачок, когда виден желтоватый оттенок зрачка при ретинобластоме – злокачественной опухоли сетчатки!)
3 – Если родителей смущает размер и вид зрачков. В норме зрачок черный, круглый, активно сужается или расширяется при разной освещенности. На фотографиях рефлекс должен быть розовый или красный, не сильно отличающийся между глазами по интенсивности.
4 – Если к 1-1,5 месяцам жизни ребенок не следит за игрушкой, наблюдается разный размер глазной щели.
5 – Ребенок недоношенный, маловесный, длительно находился под кислородом или ему оказывались реанимационные мероприятия. Такие детки осматриваются первоначально в роддоме и если вопрос стоит о ретинопатии недоношенных, то осмотр идет каждую неделю до завершения васкулогенеза сетчатки. При раннем родоразрешении в сетчатке, которая еще не готова к воздействию света, могут патологически разрастаться сосуды, которые приводят к кровоизлияниям, отслойке сетчатки и как следствие – к возможной потере зрения.
6 – Первый плановый осмотр офтальмолога необходимо пройти на 1-3 месяце жизни, далее после 7 месяцев и в 1 год. В дальнейшем осмотры назначаются по ситуации, но не реже 1 раза в 6-12 месяцев.
7 – Отягощенный наследственный анамнез, если родители или ближайшие родственники имею заболевания глаз. Дети таких родителей осматриваются каждые 6 месяцев после 1 года.
И в заключении, сетчатка у детей “улыбается”! (так говорил мой учитель…) Так пусть эта “улыбка” будет всегда!
Здоровья малышам и их родителям!
Об авторе
Обладать подобной внешней отличительной чертой мечтает каждая девушка. Но иметь глаза-хамелеоны могут немногие. В древние времена хамелеоны были признаком опасности. Считалось, что их носители имели связь с потусторонними силами. Сегодня люди готовы платить за изменения цвета радужной оболочки глаз с косметической целью. Используя оттеночные контактные линзы и даже прибегая к имплантации искусственной радужки.
От обычного к нетипичному
Не углубляясь в шкалу Бунака, выделяют типичные цвета глаз: черные, карие, зеленые, серые и голубые. За насыщенность цвета отвечает пигмент меланин. Чем больше накопленного пигмента, тем темнее глаза. Черные и карие глаза практически не способны подвергаться трансформации цвета. Это самые сильные из существующих оттенков. Они имеют доминантный ген, который подавляет все другие цвета. Серые глаза более всего подвержены изменениям. Глаза, меняющие цвет радужной оболочки, называются хамелеонами. Они получили название по аналогии с рептилией, имеющей свойство маскируясь менять окраску.
О причинах
Природа происхождения явления не изучена в той мере, чтобы сделать единогласный вывод. Учеными полагается, что оттенок радужной оболочки глаз изменяется под влиянием нервной и эндокринной систем.
По наблюдениям, глаза меняют цвет в зависимости от времени суток, освещения, одежды и настроения. Хамелеоны могут менять оттенок от светлого к темному и наоборот в рамках одного дня. Цвет меняется одновременно на обоих глазах.
Глаза-хамелеоны уникальны и не являются патологией. Однако нехарактерное непроходящее изменение цвета глаз (или одного глаза) может на неё указывать.
Когда нужно показаться врачу

При сидерозе, радужная оболочка приобретает ржавый цвет, т.к. она пропитывается окислами железа от осколка внутри глаза.
Существует состояние, при котором у одного человека радужки глаз отличаются по цвету (гетерохромия).
Помочь отличить норму от отклонения поможет врач-офтальмолог глазной клиники «Мединвест». При изменении цвета глаз, болезненных ощущениях, снижении остроты зрения, обратитесь в «Мединвест» для профессиональной диагностики глаз.
Заполните форму- обращение на сайте или запишитесь на прием по номеру: +7 (351) 220-15-05