Содержание
- Первые симптомы новообразований
- Первые общемозговые симптомы опухоли
- Очаговые признаки опухолей на ранних стадиях
- Диагностика при подозрении на опухоль головного мозга
- Когда бить тревогу?
- Содержание:
- Кокаин: описание наркотика
- Как определить наркомана по зрачкам: симптомы кокаиновой интоксикации
- Когда следует обратиться за наркологической помощью
- Литература:
- Действительно ли покраснение глаз может свидетельствовать о заражении коронавирусом?
- Причины покраснения глаз
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.
В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
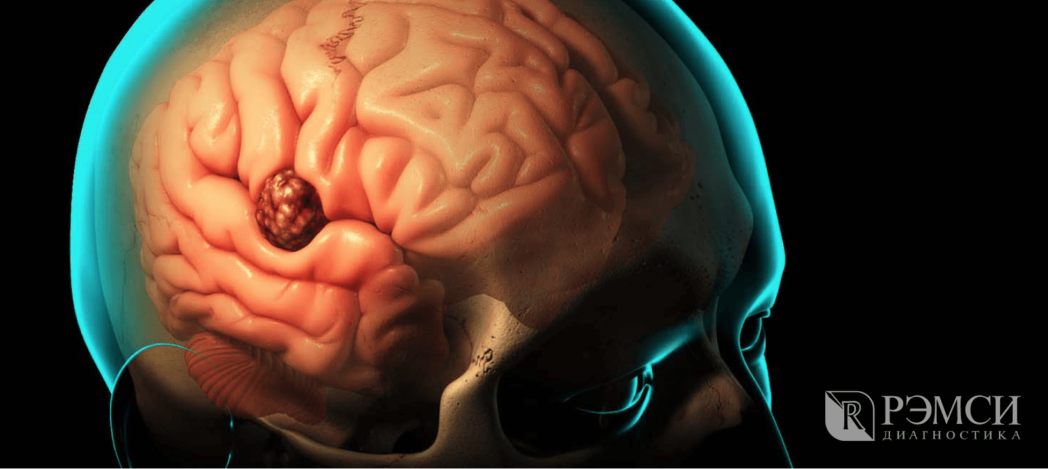
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Похожие статьи
Комментарии–>
Содержание:
Наркозависимость можно распознать по различным симптомам. В первую очередь рекомендуют обратить внимание на нехарактерные для конкретного человека изменения в поведении, эмоциональную лабильность, ухудшение состояния здоровья. Но все эти проявления зависимый всеми силами пытается скрыть от окружающих, но один симптом спрятать крайне сложно: после употребления кокаина помимо поведенческих расстройств, у наркоманов зрачки расширены. Есть ли другие достоверные признаки наркомании? Чем чревато употребление кокаина? Насколько тяжело такая форма зависимости поддается лечению?
Кокаин: описание наркотика
Кокаин — один из алкалоидов листьев кустарника Erythoxylum coca, широко распространенного в Южной Америке. Установлено, что еще во II — III тысячелетии до н.э. это растение широко использовали населявшие материк племена при проведении религиозных обрядов. Но после вторжения испанцев наркотическое соединение появилось и в Европе.
Долгое время кокаин употребляли в медицине для лечения депрессии, местного обезболивания при проведении малоинвазивных хирургических вмешательств. Но после более, чем 5000 официально зарегистрированных летальных исходов на фоне применения кокаина, он был запрещен, и на сегодняшний день внесен в список №1 Единой конвенции о наркотических средствах ООН.
Механизм действия
Расширенные зрачки наркомана являются следствием влияния кокаина на центральную нервную систему. Наркотик блокирует обратный захват норадреналина, серотонина и дофамина в нервных синапсах, пролонгируя тем самым его действия. Именно этим и обусловлен выраженный эйфоризирующий эффект и психомоторное возбуждение.
На нелегальном рынке психостимулятор распространяется в двух формах:
- В виде гидрохлорида. Такое химическое соединение обладает способностью быстро проникать через слизистые оболочки, поэтому его вдыхают через нос, втирают в десна, реже — глотают или вводят внутривенно. Но как показывает практика, приобретаемая «на улице» доза обычно содержит не более 10% «чистого» наркотика, остальные 90% — это примеси, которые усугубляют его токсичное действие.
- В виде основания («крэк»). Представляет собой белые или прозрачные кристаллы, устойчивые к нагреванию, поэтому его курят с помощью специальных приспособлений.
Как определить наркомана по зрачкам: симптомы кокаиновой интоксикации
Первые признаки опьянения появляются в среднем через несколько секунд, пика они достигают в течение 10–15 минут. При кокаиновой форме зависимости во время интоксикации обычно не возникает вопроса, как определить наркомана употребляющего по зрачкам. Человек выглядит полностью отрешенным от окружающей действительности: он говорит невпопад, восприятие звуков и цветов обострены до предела, его «накрывает» ощущение собственной идеальности и всесильности. В таком состоянии зависимый редко задумывается о токсическом влиянии кокаина на организм.
Почему у наркоманов большие зрачки
В норме зрачок глаза реагирует на световые раздражители, его размер регулируется симпатической и парасимпатической нервной системой. При ярком свете зрачки сужаются, чтобы снизить интенсивность световых лучей, попадающих на сетчатку, в темноте происходит обратный процесс. Проверка зрачкового рефлекса является одним из главных способов оценки функционирования ЦНС.
Употребление кокаина вызывает дисбаланс основных нейромедиаторов, нарушается нервная регуляция процессов сокращения и расслабления мускулатуры глаза, именно поэтому большие зрачки наркомана — один из признаков острой интоксикации психостимуляторами.
Симптомы передозировки
Превышение допустимой дозы кокаина чревато такими осложнениями:
- тахиаритмией и сердечной недостаточностью, которая является одной из самых частых причин летального исхода при передозировке;
- психоз, сопровождающийся галлюцинациями, параноидальным бредом;
- артериальной гипертонией;
- судорожным синдромом;
- повышением температуры до критических показателей.
Какие зрачки наркомана при передозировке? Как правило, зрачковый рефлекс восстанавливается спустя несколько часов после приема наркотика, по истечении этого времени, а также при подозрении на употребление слишком высокой дозы большие зрачки наркомана могут свидетельствовать о тяжелом поражении ЦНС, внутримозговом кровоизлиянии или ишемическом инсульте. В подобном состоянии ни в коем случае нельзя заниматься самолечением, необходимо как можно быстрее вызвать врача.
Когда следует обратиться за наркологической помощью
Независимо от того, у наркомана зрачки сужены или же расширены, определить зависимость можно и по другим симптомам. Для кокаиновой наркомании характерны такие признаки:
- повышенная потливость, озноб, «мурашки» на коже, что обусловлено нарушениями функций вегетативной системы;
- патологическая возбудимость ЦНС: человек вздрагивает при резком включении света, шуме, прикосновении к плечу и т.д.;
- бессонница, постоянное беспокойство, суетливость;
- апатия и опустошенность, безучастность, отсутствие интереса к делам семьи, незаинтересованность в успехах на работе/в учебе;
- утрата интереса к тому, что раньше человек находил увлекательным: занятиям спортом, хобби и т.д.;
- ухудшение памяти, забывчивость;
- снижение аппетита, похудение;
- ринорея, слезотечение.
Кокаиновая наркомания крайне тяжело поддается терапии. Даже после проведения полноценной детоксикации остаточные проявления абстинентного синдрома сохраняются на протяжении минимум полутора месяцев. Больной склонен к депрессии, пессимистической оценке собственного будущего. Многие, вызванные употреблением кокаина осложнения, необратимы. Так, неврологические и кардиоваскулярные расстройства требуют многолетней поддерживающей терапии.
Если вы подозреваете у кого-то из ваших близких зависимость, не стоит искать ответ, как выглядят зрачки наркомана на различных форумах, а тем более, заниматься самолечением. Патологические зрачковые рефлексы могут быть следствием множества других заболеваний, которые в любом случае требуют профессиональной консультации врача.
В первую очередь следует открыто поговорить с человеком и понаблюдать за его реакцией. Приступ раздражительности, агрессии, нежелание продолжать разговор, а тем более, посетить доктора являются весомым поводом для обращения к наркологу.
Литература:
- Курсов С.В. Кокаиновая интоксикация. — Медицина неотложных состояний, 2020. — №5, том 16.
- Алексеева Н.С. и др. Практическая неврология. — 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2016. — 427 с.
- Куташов В.А, Наркология. Клиника. Диагностика. Лечение. — М.: б.и., 2016. — 982 с.
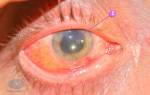
В начале октября прошли первые теледебаты кандидатов в вице-президенты США Камалы Харрис и Майка Пенса. Вполне естественно, что основное внимание политиков во время публичной дискуссии занимала глобальная пандемия коронавируса. Пока они страстно пикировались, периодически переходя на личности, главным предметом интереса зрителей, наблюдавших за прениями сторон, стал левый (красный) глаз действующего вице-президента.
Зная о том, что вирус в настоящее время распространяется по Белому дому, пользователи социальных сетей поспешили предположить, что красный глаз Майка Пенса — признак наличия у него коронавирусной инфекции (спойлер — нет, на самом деле следствие разрыва конъюнктивального сосуда). Сейчас об этом новом симптоме COVID-19 достаточно часто пишут в прессе. Но нужно ли связывать каждый случай покраснения глаз с коронавирусом?
Действительно ли покраснение глаз может свидетельствовать о заражении коронавирусом?
Причиной покраснения глаза может быть конъюнктивит, который, в свою очередь, может являться одним из симптомов коронавирусной инфекции. Об этом еще в марте заявила Американская академия офтальмологии. Но Центры по контролю и профилактике заболеваний США (CDC) не включают конъюнктивит в список частых симптомов COVID-19. Мета-анализ, опубликованный в Журнале медицинской вирусологии в мае, предоставил данные об 1,1% случаев конъюнктивита среди всех случаев COVID-19. Исследование показало, что конъюнктивит чаще встречается в тяжелых случаях коронавируса (3% по сравнению с 0,7% легких случаев).
Таким образом, конъюнктивит не является одним из основных симптомов COVID-19, равно как и не является самой распространенной причиной покраснения глаз.
Дальше попробуем разобраться, каковы же наиболее частые причины этого явления.
Причины покраснения глаз
Покраснение глаза возникает, когда сосуды на его поверхности (сосуды конъюнктивы, эписклеры, склеры) расширяются, что придает белкам глаз красный или розовый оттенок. Расширяться они могут по разным причинам, например, при подъеме артериального давления, употреблении алкоголя, зрительном перенапряжении, неполноценном сне и недосыпе, во время плача. Кроме того, глаза могут краснеть при их раздражении сигаретным дымом, пылью, при контакте с хлорированной водой в бассейне. Также глаза краснеют при механической травме глаза и окружающих его структур, попадании инородного тела в глаза.
Среди других частых причин покраснения глаз рассматриваются следующие:
Синдром сухого глаза (ССГ) — наиболее частая причина продолжительного покраснения глаз. Это состояние возникает, когда собственных слез недостаточно или страдает качество слезной пленки на поверхности глаза, вследствие чего слеза быстро испаряется с глазной поверхности. В результате глаз становится сухим, что приводит к его раздражению и появлению покраснения. Также сухость и раздражение глаз может возникнуть, если вы смотрите на экран компьютера в течение длительного времени (компьютерный зрительный синдром). Спровоцировать сухость в глазах может постоянный прием некоторых лекарственных препаратов, гормональные изменения в организме и сопутствующие заболевания (синдром Шегрена, сахарный диабет, аутоиммунные заболевания и др.).
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), при котором помимо покраснения глаз может наблюдаться отек, боль, зуд, жжение в глазах, слезотечение, выделения из глаз (слизистые, гнойные). Конъюнктивит бывает инфекционным (около 80% всех случаев острого конъюнктивита вирусные, также встречается бактериальный, реже хламидийный и грибковый) и аллергическим. В зависимости от причины, вызвавшей воспаление, тактика лечения различается.
Блефарит — воспаление века, частая причина покраснения и раздражения глаз вследствие нарушения работы «слезных» желез, располагающихся в толще век и продуцирующих секрет, который участвует в создании слезной пленки. Часто причиной блефарита (помимо инфекционных) является плохая гигиена век или использование некачественной косметики.
Увеит — воспаление сосудистой оболочки глаза, помимо покраснения может вызвать боль, ухудшение зрения, повышенную светочувствительность и светобоязнь. Симптомы часто возникают внезапно и быстро прогрессируют. При появлении признаков увеита следует незамедлительно обратиться к офтальмологу, так как промедление с лечением может привести к серьезным повреждениям глаза и необратимым последствиям, вплоть до слепоты.
Частое использование глазных капель (от покраснения глаз) — капли вызывают косметический эффект «отбеливания» глаз за счет содержащихся в них сосудосуживающих компонентов. Удивительно, но частое использование этих капель может сделать глаза еще более красными — за счет эффекта «обратного расширения» конъюнктивальных сосудов на фоне их постоянного применения. Перед закапыванием любых глазных капель следует сначала проконсультироваться с офтальмологом, чтобы установить причину покраснения глаз.
Контактные линзы — могут быть причиной покраснения и раздражения глаз за счет неправильной «посадки» линзы в глазу (плохо подобранные линзы), при слишком долгом их ношении, плохой гигиене линз. Более тяжелое осложнение, связанное с контактными линзами, включает в себя бактериальную инфекцию роговицы глаза, которая может угрожать зрению.
Субконъюнктивальное кровоизлияние — появляется вследствие разрыва кровеносного сосуда под конъюнктивой глаза, что часто выглядит довольно устрашающе, но обычно не причиняет непоправимого вреда глазу. Может быть следствием избыточного напряжения, поднятия слишком тяжелых предметов, сильного чихания и кашля, а также подъемов АД (часто у пожилых).
Острый приступ закрытоугольной глаукомы — серьезное заболевание глаз, при котором, помимо покраснения глаза, наблюдается резкая выраженная боль в глазу, головная боль, помутнение зрения, появление радужных кругов перед глазом. Обычно подобное состояние наблюдается в одном глазу, возникает вследствие быстрого повышения внутриглазного давления и требует неотложной медицинской помощи.
Эписклерит — воспалительное заболевание эписклеры, ткани между конъюнктивой и склерой. Характерно диффузное или локальное покраснение глазного яблока за счет расширения не только конъюнктивальных сосудов, но и эписклеральных сосудов, лежащих глубже. Реже встречается узелковая форма эписклерита, когда на глазном яблоке формируется узелок под конъюнктивой, окруженный расширенными сосудами. Часто эписклерит является самокупирующимся заболеванием, не требующим активного лечения. Зачастую причина эписклерита неизвестна, но в 1/3 случаев он возникает у пациентов с системными заболеваниями.
Это наиболее частые причины покраснения глаз, большинство из них не приводят к серьезным осложнениям для органа зрения. В случаях, если покраснение не проходит в течение нескольких дней или сопровождается болью, ухудшением зрения, светобоязнью, следует незамедлительно обратиться к офтальмологу.
Часто «красный глаз» пытается сказать нам что-то важное, не нужно этим пренебрегать, но и пугаться не стоит. Лучше всего — обратиться к специалисту и определить причину, даже если в итоге покраснение глаза не принесет никакого вреда.
08 июня 2021 22:59 Общество pixabay.com  / 
Изменение цвета белка глаз не только придает человеку уставший вид, но и может быть симптомом серьезного заболевания. Кандидат медицинских наук, врач-офтальмолог, лазерный хирург Ксения Чиненова объяснила ФАН, почему может меняться цвет белка и когда стоит обратиться к врачу.
Специалист рассказала, что белок в офтальмологии называют склерами — это наружная соединительнотканная оболочка глаз. Склеры имеют белый цвет и выполняют защитную и опорную функцию.
По словам врача, изменение цвета склер может быть симптомом ряда заболеваний — глазных или общесоматических.
«Существуют приобретенные и врожденные изменения. Врожденные изменения — чаще всего это меланоз, то есть очаговая или диффузная пигментация. Она проявляется в виде пятен серого, аспидного, слабо-фиолетового или коричневого цветов», — пояснила Чиненова.
Врожденные изменения белка глаз как правило не носят патологического характера и не требуют лечения. Чиненова добавила, что также существует ряд врожденных заболеваний, унаследованных по аутосомно-доминантному или рецессивному признаку, которые влияют на цвет белка. Например, синдром голубых склер — это также врожденное изменение, которое связано с нарушением структуры коллагена. Обычно этот синдром сопровождается рядом других заболеваний — тугоухость, деформация скелета и повышение ломкости костей.
freepik.com / kroshka__nastya
Однако цвет склер может измениться и после рождения, предупредила Чиненова. Если у человека меняется цвет в желтый, то это как правило является симптомом желтухи, заявила офтальмолог. В таких случаях необходимо обратиться к врачу для постановки диагноза.
«Нередко желтые белки глаз являются признаком заболевания печени. Это могут быть острый гепатит, хронический гепатит и ряд других заболеваний, требующих вмешательства специалистов. Например, желтуха новорожденных — довольно частое явление, при котором повышается уровень билирубина в крови, меняется цвет кожи и склер», — отметила офтальмолог.
Врач успокоила, что в большинстве случаев желтуха новорожденных — это физиологическое состояние. При правильном ведении у неонатолога и снижении уровня билирубина восстанавливается также и цвет склер.
Существуют и другие заболевания, которые проявляются в виде изменения цвета склер, добавила Чиненова.
«Изменения цвета склер бывает и при воспалительных заболеваниях, таких как эписклерит, склерит, иногда даже конъюнктивит. Очень сложно разобраться, что начинает краснеть – склеры, эписклеральная оболочка или конъюнктива», — рассказала офтальмолог.
При изменении цвета белка глаз Чиненова рекомендовала обращаться к врачу-офтальмологу, который поставит правильный диагноз и подберет подходящее лечение для восстановления прозрачности склер и выздоровление пациента.
Ранее донские медики впервые пересадили роговицу ребенку. Подобные операции уже успешно проводятся в двух городах России, и Ростов-на-Дону пополнил этот список.
Вернуться назад
Подписаться
Новости партнеров
Ожидая появления на свет малыша, многие родители хотят узнать – хотя бы примерно – как он будет выглядеть и на кого будет похож. Впрочем, к «спойлерам» все относятся по-разному. Некоторые пары даже просят врачей во время УЗИ не называть пол ребенка, потому что хотят, чтобы это стало сюрпризом: «Какая разница, девочка или мальчик? Это наш малыш, и мы будем его любить в любом случае».
Есть и такие пары, которым хочется заранее знать мельчайшие подробности. Например, выбирая доноров половых клеток, многие люди спрашивают наших специалистов, какого цвета будут глаза у ребенка. Некоторые просят хотя бы примерно оценить вероятность, что малыш окажется кареглазым, зеленоглазым или голубоглазым. И есть пациенты, которые хотят, чтобы у ребенка был цвет глаз как у одного из родителей.
Ответить на эти вопросы не так просто, как может показаться на первый взгляд. Генетика человека – сложная штука. Порой она ведет себя непредсказуемо и преподносит сюрпризы.
Классический пример из учебника биологии, который не работает в реальности
Многие люди помнят из курса школьной биологии, что в каждой клетке человеческого тела содержится два одинаковых (кроме X и Y хромосом у мальчиков) набора хромосом: один мы получаем от матери, второй от отца. Таким образом, каждый ген представлен двумя копиями. В представлении большинства людей существует доминантный, более «сильный», ген «кареглазости» и рецессивный, «слабый», ген «голубоглазости». Какие два гена встретятся – таким и будет цвет глаз. Чтобы получились голубые глаза, человек должен получить два соответствующих гена. А если есть хотя бы один ген «кареглазости», то он «победит» ген «голубоглазости», и глаза будут карими. А если «победа» окажется неполной, то цвет глаз будет зеленым.
Так выглядит классическая простейшая схема наследования, открытая в XIX веке австрийским биологом и монахом Грегором Менделем:
Рис. Схема наследования цвета глаз, которую представляют себе большинство людей. В этой схеме A – условный ген «кареглазости», a – условный ген «голубоглазости». В реальности всё сложнее.
Аналогичным образом эту схему воспринимали ученые в начале XX века. В 1907 году американские исследователи Чарльз и Гертруда Давенпорт разработали модель наследования цвета глаз, в которой предположили, что карий цвет является доминантным признаком, голубой – рецессивным, а у двух голубоглазых родителей обязательно должен родиться голубоглазый ребенок.
Чаще всего этот принцип работает. Но исследователи раз за разом сталкивались с исключениями, например, когда у двух голубоглазых родителей рождался ребенок с карими глазами. Да и сам принцип деления глаз на голубые, зеленые и карие оказался слишком упрощенным: на самом деле существует множество оттенков. У некоторых людей цвет глаз не однородный, а с более темным ободком вокруг зрачка. Стало понятно, что этот признак наследуется не так просто – скорее всего, тут задействован не один ген. Впоследствии эти предположения подтвердились.
Голубые глаза с желтовато-коричневым ободком вокруг зрачка.
Как устроена радужная оболочка, и почему она бывает разного цвета?
Цвет глаз зависит от количества света, которое отражает радужная оболочка глаза, или радужка. Она представляет собой светонепроницаемую диафрагму с отверстием в центре – зрачком. Радужка нужна для того, чтобы регулировать количество света, которое поступает на сетчатку. В ней есть две группы мышц: радиальные растягивают зрачок, а круговые сжимают. А еще в радужной оболочке есть клетки-меланоциты, в которых находятся особые органеллы – меланосомы. В них содержится меланин и другие пигменты, поглощающие свет. От их количества и зависит цвет глаз.
Сколько генов отвечают за цвет глаз?
На данный момент ученым известно, что за цвет глаз отвечают несколько генов. Белки, которые кодируют эти гены, влияют на синтез, распределение и транспорт меланина.
Ведущую роль играет ген OCA2, который находится в пятнадцатой хромосоме. Он кодирует белок P, который играет ключевую роль в созревании меланосом, определяет качество и количество меланина в радужной оболочке.
Существует несколько разных вариантов гена OCA2, это явление называется полиморфизмом. Некоторые из них производят больше белка P, некоторые меньше. Существует прямая связь: чем меньше белка P, тем меньше меланина, и тем более светлыми будут глаза.
У некоторых людей возникает мутация в гене OCA2, которая препятствует синтезу белка P. Дети с такими мутациями рождаются альбиносами – у них очень светлые глаза, кожа и волосы.
В той же пятнадцатой хромосоме находится другой важный ген – HERC2. Он содержит интрон – участок ДНК, который не кодирует никаких белков, но влияет на экспрессию (активность) гена OCA2. Ученые доказали, что по крайней мере один из полиморфизмов в этом интроне снижает активность OCA2, тем самым уменьшая количество меланина в радужке и делая глаза более светлыми.
Интересный факт: когда-то все люди на Земле были кареглазыми. Лишь 6–10 тысяч лет назад произошла мутация, благодаря которой появились голубые глаза.
Некоторые другие гены также играют роль в определении цвета глаз, хотя и менее значимую: ASIP, IRF4, SLC24A4, SLC24A5, SLC45A2, TPCN2, TYR и TYRP1. Считается, что эффекты этих генов накладываются на эффекты генов OCA2 и HERC2.
Пигмент меланин бывает двух разновидностей: эумеланин имеет черный или коричневый цвет, а феомеланин – красноватый, он придает глазам ореховый или янтарный оттенок. Кроме того, существует желтый пигмент липофусцин. Если он присутствует в радужке, и при этом мало меланина, то сочетание голубого и желтого дает зеленый цвет.
Наконец, на свет глаз может влиять плотность и оттенок волокон радужке. Так, если меланина мало, то высокая плотность волокон будет давать более светлый голубой цвет, а низкая плотность – более темный синий. А если волокна сероватого цвета, то при низком содержании меланина и радужка будет иметь более серый оттенок.
Всё может измениться
Цвет глаз может меняться в результате воздействия солнечного света и выработки дополнительного меланина, правда, это происходит только у маленьких детей. Обычно изменения происходят, когда малышу 3–6 месяцев – в этом возрасте уже можно судить об окончательном цвете глаз. Например, голубые глаза могут стать зелеными или карими, а карие могут еще больше потемнеть. Небольшие изменения могут происходить вплоть до трех лет. Только не стоит ожидать, что карие глаза станут голубыми – как правило, если у малыша изначально темная радужка, она уже не станет светлее.
Зачастую наследование цвета глаз всё же подчиняется менделевским законам из школьного учебника биологии. Но, за счет влияния других генов, возможны исключения. Природа оставляет за собой право преподнести родителям сюрприз, и это замечательно: благодаря этому каждый ребенок уникален. Он такой единственный. Да и какая разница, какого цвета глаза, если это ваш любимый родной малыш, которого вы так долго ждали?
Остались вопросы?
Всю актуальную и подробную информацию вы можете получить, позвонив по телефону: +7 (499) 653-66-09 или записавшись на консультацию к врачу-консультанту.
Записаться на консультацию
Зиновьева Юлия Михайловна
Врач-генетик
Ведёт генетическое обследование доноров Репробанка, осуществляет подбор доноров для пар, имеющих ранее рождённых детей с установленной генетической патологией.
+7 (499) 653-66-09
info@reprobank.ru