Содержание
- Что такое дегенерация желтого пятна (AMD) и почему она возникает
- Когда «хорошее» вещество становится плохим
- Виды дистрофии сетчатки
- Симптомы
- Диагноз дистрофии сетчатки глаза
- Оглавление:
- Когда появляются первые изменения
- Как проявляются возрастные изменения
- Можно ли избежать изменений в опорно-двигательном аппарате
- Международный офтальмологический центр
- >>Сетчатка
- >>Лечение возрастной макулярной дегенерации сетчатки
Возрастная макулярная дегенерация (ВМД), центральная хориоретинальная дистрофия, макулодистрофия, дистрофия типа Кунт-Юниуса, центральная дисциформная дистрофия – тяжелое прогрессирующее заболевание центральной зоны сетчатки и сосудистой оболочки. Эта заболевание одно из самых распространенных у лиц старше 60 лет и является основной причиной слепоты среди населения США и Европы. В Российской Федерации заболеваемость ВМД составляет 15 человек на 1000 населения. Риск развития этого заболевания возрастает с увеличением возраста пациента.
ВМД это хронический дистрофический или дегенеративный процесс в центральной зоны сетчатки, сосудистой оболочке, пигментном эпителии и мембране Бруха.
Единого мнения о том, что приводит к развитию макулярной денерации сетчатки не существует.
Существует несколько причин, увеличивающих риск развития ВМД:
- возраст пациента;
- пол (женщины болеют в 2 раза чаще мужчин);
- наследственность ( процесс имеет аутодоминантный тип наследования, т.е. прямые родственники страдали ВМД, риск заболевания возрастает);
- вредные привычки(курение);
- несбалансированное питание(дефицит витаминов, минеральных веществ, антиоксидантов);
- нарушение обмена (избыточная масса тела, нарушение холестериновово и белкового обмена);
- сердечно-сосудистые заболевания;
- профессиональная деятельность (работа с лазерами или источниками ионизирующего излучения, продолжительное воздействие прямых солнечных лучей).
ВМД, как правило, заболевание 2-х стороннее. Поражение второго глаза может произойти через 5-7 лет от начала заболевания.
На начальных стадиях заболевания жалобы могут отсутствовать. С прогрессированием дистрофического процесса пациентов начинает беспокоить снижение контрастности, нечеткость изображения, искривление линий и предметов. Могут возникать «вспышки» перед глазами. Пациентов беспокоят затруднения при чтении. При дальнейшем развитии процесса перед глазом возникает серое фиксированное пятно, которое затем становиться полностью непрозрачным. К сожалению, при наличие второго видящего глаза, пациент не сразу замечает возникшую проблему. Поэтому, особое внимание уделяется возможности самоконтроля пациента. В этих случаях показано применение теста Амслера.
Тест выполняется с помощью сетки Амслера. Это решетка с центральной точкой фиксации. Существует 7 разновидностей этой решетки, но для диагностики заболеваний центральной зоны сетчатки наиболее применим следующий тест (рис). Исследование проводиться каждым глазом отдельно. Если пациент носит очки для чтения или для коррекции близорукости исследование проводиться в очках.
Тест служит не только для выявления дистрофических изменений в сетчатке, но для контроля пациента с уже установленным диагнозом ВМД.
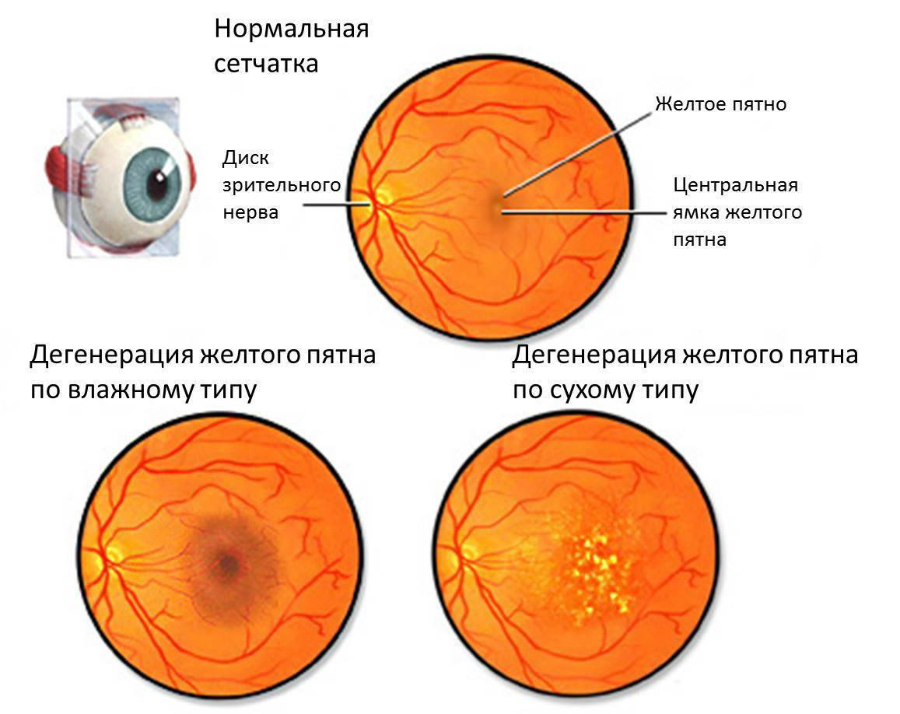
Среди ВМД выделяют «сухую» и «влажную» формы.
«Сухая форма» ВМД встречается, приблизительно, в 70% случаев. Имеет медленно прогрессирующее, доброкачественное течение. Значительного снижения зрения у этих пациентов не происходит. На глазном дне могут определяться участки депигментации, желтоватые мелкие очажки («твердые» друзы) или серо-белые куполообразные образования(«мягкие» друзы»), имеющие тенденцию к слиянию. Кроме того могут выявляться атрофические изменения, носящие название географической атрофии. При развитии у пациента географической атрофии, захватывающей центральную зону сетчатки, зрение может снизиться значительно.
«Влажная» форма встречается реже, имеет быстро прогрессирующее течение и приводит к стойкому снижению зрения. При этой форме ВМД происходит врастание новообразованных дефектных сосудов в сетчатку с последующим просачиванием через их стенку крови и жидкости. В результате этого процесса происходит формирование отека и кровоизлияний. Все это приводит к быстрому и стойкому снижению зрения.
Для диагностики ВМД применяют как стандартные офтальмологические методики (исследование остроты зрения, исследование поля зрения, ультразвуковое исследование глаза), так и современные высокоинформативные методики – флюоресцентную ангиографию сетчатки (ФАГ) и оптическую когерентную томографию(ОКТ).
ОКТ – высокочувствительный метод, позволяющий выявлять изменения в сетчатке , сосудистой оболочке и пигментном эпителии на самых ранних стадиях.
К сожаление, вылечить ВМД полностью невозможно. Однако с помощью современных методов лечения возможно добиться стабилизации заболевания и сохранение зрения.
Сейчас существует несколько направлений в лечении ВМД:
- лазерное лечение (фотодинамическая терапия, транспупиллярная термотерапия);
- хирургическое лечение ( удаление новобразованных мембран, транслокация макулы);
- интравитреальноевведение ингибитоов ангиогенеза (Бевазисумаб – авастинТМ , Ранибизумаб – луцентисТМ ).
В настоящее время предпочтение в лечении «влажной» формы ВМД отдается луцентису.
Назначение препарата и кратность введения решается врачом после проведения необходимых обследований.Первый курс лечения состоит из 3-х- 4-х инъекций. Интервал между уколами составляет 3 недели. Мониторинг эффективности лечения осуществляется с помощью оптической когерентной томографии. Дальнейшая тактика лечения решается лечащим врачом.
В настоящее время разработано следующее поколение биологический препаратов, так называемые ловушки (trap).
Что такое trap? Это уникальная молекула может захватывать растворимые рецепторы VEGF и плацентарного ростового фактора, который также участвует в развитии ВМД. Соединение этой молекулы с растворимыми рецепторами очень стойкое, тем самым достигается стойкий терапевтический эффект и, как следствие, стойкое улучшение зрения.
Лазерное лечение ВМД (фотодинамическая терапия, транспупиллярная термотерапия) имеет высокую вероятность осложнений и рецидивов, поэтому клинические показания к проведению этого вида лечения ограничены. Применение этих методов противопоказано при локализации дистрофического очага в области центральной ямки. В результате лазерного или теплового воздействия может сформироваться грубый рубец, что значительно снизит остроту зрения. Также на качество лечения могут оказывать влияние такие сопутствующие заболевания как катаракта, глаукома, возрастные изменения стекловидного тела.
Таким образом, следует сделать вывод, что лечение ВМД на современном этапе развития медицины возможно, необходимо только своевременное обращение пациента к врачу. Лечение ВМД на ранних стадиях процесса, когда нет грубых изменений на сетчатки, позволит пациенту сохранить зрение.
Читать также:
- Диагностика зрения
- Лечение сетчатки и увеитов
Новое исследование предполагает, что вещество интерлейкин -4 IL-4, которое долгое время считалось полезным, может приносить вред, вызывая нарушение зрения в пожилом возрасте. Это еще раз говорит о том, что в человеческом организме понятия «польза» и «вред» весьма относительны.
Что такое дегенерация желтого пятна (AMD) и почему она возникает
Заболевание является третьей по распространённости причиной потери зрения после катаракты и диабетического поражения сосудов. При этой патологии поражается сетчатка – задняя стенка глаза, на которой фокусируется изображение. Жёлтое пятно является её частью, отвечающей за центральное зрение.
Существует два основных типа болезни:
- Сухая дегенерация, возникающая в основном в очень пожилом возрасте и приводящая к постепенной потере зрения. Причиной слепоты в этом случае является возрастное отмирание клеток. Такая форма болезни считается доброкачественной.
- Влажная или неоваскулярная дегенерация – тяжёлая форма, развивающаяся в раннем возрасте. При этом заболевании на сетчатке образуются многочисленные неправильно развитые сосуды, которые лопаются, приводя к кровоизлияниям в сетчатку, ее отслоению и слепоте. Такая форма болезни считается злокачественной.
 Дегенерация желтого пятна ” data-image-caption=”
Дегенерация желтого пятна ” data-image-caption=”
Дегенерация желтого пятна
” data-medium-file=”https://unclinic.ru/wp-content/uploads/2020/05/degeneracija-zheltogo-pjatna-756×600.jpg” data-large-file=”https://unclinic.ru/wp-content/uploads/2020/05/degeneracija-zheltogo-pjatna-756×600.jpg” loading=”lazy” class=”size-medium wp-image-49146″ src=”https://unclinic.ru/wp-content/uploads/2020/05/degeneracija-zheltogo-pjatna-756×600.jpg” alt=”Дегенерация желтого пятна” srcset=”https://unclinic.ru/wp-content/uploads/2020/05/degeneracija-zheltogo-pjatna-756×600.jpg 756w, https://unclinic.ru/wp-content/uploads/2020/05/degeneracija-zheltogo-pjatna-768×609.jpg 768w, https://argus-eyeclinic.ru/info/wp-content/uploads/2022/08/pp_image_1066_iu6886oeptdegeneracija-zheltogo-pjatna.jpg 900w” sizes=”(max-width: 756px) 100vw, 756px” title=”Возрастная дегенерация желтого пятна: ученые обнаружили удивительного виновника”>
Существуют генетические анализы на предрасположенность к ранней дегенерации желтого пятна. У больных выявляются мутации гена ARMS2 (G205T) и CFH (C1204T), считающиеся ответственными за развитие заболевания.
Ввиду распространённости болезни, поиск методов ее лечения является одним из основных направлений медицинской науки. Поэтому исследование, проведенное в Японии, указавшее на возможную причину патологии, столь ценно. Его результаты опубликованы в журнале «eLife».
Когда «хорошее» вещество становится плохим
Исследования многих заболеваний, например, болезни Альцгеймера и Паркинсона показали, что вещество интерлейкин – 4 (IL-4), влияющее на работу иммунной системы и регулирующее воспаление, не дает развиться этим патологиям. Известно также, что IL-4 подавляет рост кровеносных сосудов, предотвращая рост опухолей. Кроме того, он помогает организму восстанавливать поврежденные ткани, в том числе кровеносные сосуды.
Исследователи из Университета Тоттори в Японии решили выяснить, защищает ли IL-4 клетки- фоторецепторы, находящиеся в сетчатке и обеспечивающие нормальное зрение, людей с влажной AMD. Результаты поразили.
Ученые измерили уровни IL-4 в водянистой влаге – водянистой жидкости в глазах – у 234 больных с влажной AMD. Оказалось, что его концентрация выше, чем у здоровых. Результаты были проверены на подопытных мышах. Грызуны с возрастными изменениями глаз также имели повышенный уровень интерлейкина 4, а его искусственное введение здоровым животным вызывало признаки дегенерации желтого пятна. У мышей начиналось разрастание кровеносных сосудов, которое и приводит к слепоте. Блокировка IL-4 при помощи антител приводила к обратной реакции.
Это подтвердили и другие исследования на мышиной модели, показавшие прямую зависимость роста патологических кровеносных сосудов, являющихся причиной потери зрения, от уровня интерлейкина-4. Результаты удивили, поскольку никто не ожидал, что причиной тяжелых нарушений зрения является вещество, всегда считавшиеся полезным.
Поскольку IL-4 играет ключевую роль в развитии болезни, он может служить мишенью для новых методов лечения этого заболевания. Можно будет блокировать сам интрелейкин-4 или рецепторы, с которыми он связывается.
На деле всё не так просто. Поскольку вещество выполняет огромное количество полезных функций, его чрезмерная блокировка может нанести большой вред организму. Ученым предстоит определить оптимальную концентрацию IL-4, которой нужно придерживаться. Поэтому открытие станет только первым звеном в цепи научных исследований.
Источник: https://www.medicalnewstoday.com/articles/age-related-macular-degeneration-study-finds-surprising-culprit#Aqueous-humor
Составляющая внутренней оболочки глаза – сетчатка состоит из 10 микрослоев при своей общей толщине всего в 0,4 мм. Каждый микроскопический слой выполняет определенный спектр функций в зрительном процессе.
Виды дистрофии сетчатки
В медицине существует различие центральной и периферической зоны сетчатки глаз. Именно центральная отвечает за четкость, детальность, восприятие цветов и качество зрения при ярком освещении. В свою очередь периферическая – отвечает за пространственное восприятие. Включая ориентацию и качество визуального ряда, при недостаточной освещенности (ночное время). Такое различие функций обусловлено физиологическим строением зон. В центральной зоне сосредоточены «колбочки», в периферийной – «палочки». Эти фоторецепторы отличаются уникальной структурой, чем обусловлено разграничение выполняемых ими функций. Заполнение глаза «колбочками» и «палочками» не имеет четких границ, зернистый слой сетчатки полностью заполнен фоторецепторами с разной степенью концентрации в зависимости от глазной зоны. При этом визуальное восприятие возможно при функционировании всей сетчатки Существует такое определение сетчатки, как «истинная ткань мозга, выдвинутая на периферию». Питание этого органа обеспечивается сложной сеткой из капилляров и сосудов, которыми пронизана сетчатка. Разрушение тканей характеризует процесс дистрофии сетчатки. Часто данный процесс возникает у пожилых пациентов и тогда болезнь классифицируется, как возрастная дистрофия сетчатки глаза. Дистрофия этого органа также имеет разделение на периферическую (подробная статья – здесь) и центральную (подробная статья – здесь). Несмотря на то что, центральная дистрофия, по мнению многих офтальмологов, представляет большую опасность, периферическая дистрофия также требует оперативного принятия мер. Абсолютная слепота может стать результатом поражения сетчатки.
Симптомы
Бессимптомность – главная проблема периферической дистрофии сетчатки, протекание которой человеком не ощущается. Второй проблемой заболевания является сложность в его диагностировании, особенно на ранних стадиях процесса. Основной фактор успешного выявления дистрофии – соответствующая квалификация специалиста и использование оборудования последнего поколения. При первичной диагностике проводится исследование периферической области методом расширения зрачка до максимально возможных размеров и осмотра с применением трехзеркального инструмента – «линзы Гольдмана». Дополнительно проверяются поля зрения и проводятся еще некоторые обследования.
Диагноз дистрофии сетчатки глаза
При обнаружении дистрофии периферической зоны с повреждением сосудистой оболочки и сетчатки, диагноз офтальмолога будет – хориоретинальная дистрофия (ПХРД). Если в стекловидном теле также обнаружены характерные повреждения – витреохориоретинальная дистрофия (ПВХРД).
Оглавление:
Симптомы возрастной макулярной дегенерации Макулодистрофия глаза: методы лечения Противопоказания Преимущества лечения в клинике Санта
Возрастная макулодистрофия – одно из распространенных заболеваний у пациентов после 50 лет. В основе патологии лежит нарушение питания сетчатки, в частности центральной ее зоны. Одна из причин таких изменений – старение, но немалая роль отводится и наследственности. Для лечения возрастной макулярной дегенерации в ход идут как традиционные, так и хирургические методы.
Возрастная макулодистрофия приводит к постепенной и безболезненной потере зрения. Пациент жалуется на затуманенность, которую не получается скорректировать путем подбора очков или линз, отсутствие различения оттенков тонов, размытые буквы при чтении.
Эти процессы происходят из-за поражения центра сетчатки – макулы, которая зовется еще желтым пятном. В этом месте находится наибольшее количество фоторецепторов, и она отвечает за предметное зрение.
С возрастом между сетчаткой и сосудистой оболочкой глаза откладываются продукты жизнедеятельности – друзы. Они формируются из-за плохого питания тканей и замедленного выведения продуктов обмена. Избыточное количество друз приводит к тому, что пигментный эпителий и фоторецепторы повреждаются. Процесс еще больше усугубляется под воздействием ультрафиолетовых лучей.
Далее развивается одна из форм патологии: сухая или влажная. Сухая макулодистрофия характеризуется отложением друз между пигментным эпителием и мембраной Бруха – барьером между сетчаткой и сосудистой оболочкой. У пациента снижается центральное зрение, особенно при слабом свете или в сумерках. Болезнь может остановиться в своем развитии на несколько лет или переходить в другие формы.
Влажная, или экссудативная макулодистрофия развивается вследствие разрастания сосудов – неоваскуляризации. Эта форма заболевания считается более агрессивной и ведет к стремительной потере зрения. Пациент жалуется на появление перед глазом серого пятна, искривленное восприятие предметов. При влажной макулодистрофии новообразованные сосуды проникают в субретинальное пространство, разрушают мембрану Бруха и образуют сосудистую сеть.
Через нее под центральную область сетчатки просачиваются элементы крови, жидкости. Эти процессы сопровождаются кровоизлияниями в макулу. Мембрана Бруха, фоторецепторы и пигментный эпителий отделяются друг от друга. Постепенно в области макулы формируется валик, окруженный рубцовой тканью. Влажная форма развивается быстро и за несколько месяцев или недель может привести к потере зрения.
Независимо от разновидности патологии, можно выделить общую, характерную для обоих видов симптоматику:
- снижение предметного зрения с появлением в центральной зоне черного или серого пятна;
- проблемы с чтением и письмом, распознаванием лиц, вождением авто;
- трудности с дифференциацией цветов и их оттенков;
- нарушения в восприятии расстояний, изменения текстуры окружающих предметов;
- необходимость в большем уровне освещения.
Появление этих симптомов указывает на возрастную макулярную дегенерацию, для лечения которой нужно сразу обратиться к офтальмологу.
Лечение возрастной дегенерации в Челябинске в клинике Санта невозможно без предварительной диагностики. Начинается она с осмотра глазного дна. Обязательными исследованиями являются тест Амслера, флюоресцентная ангиография, оптическая когерентная томография.
При сухой форме макулодистрофии рекомендуется антиоксидантная терапия, бады, витаминно-минеральные комплексы. С помощью этих методов приводится в норму обмен веществ и увеличивается антиоксидантная защита сетчатки.
Один из наиболее действенных способов лечения возрастной макулярной дегенерации – интравитреальные введения антиангиогенных препаратов. Этот метод больше подходит для терапии влажной формы патологии. Медикаменты ставят блок на сосудистом факторе роста, подавляя процесс субретинальной неоваскуляризации. Антиангиогенные препараты стабилизируют и улучшают зрительные функции. Основной недостаток метода – быстрое снижение эффекта при отказе от данного способа лечения.
Для лечения влажной макулодистрофии глаза могут быть показаны лазерные методики. Их цель – прекращение кровотока в новообразованных сосудах путем их коагуляции лазерным лучом. Но этот метод имеет ряд ограничений, связанным с высоким риском повреждения фоторецепторов.
Альтернатива лазерному лечению – фотодинамическая терапия. Лазер воздействует на новообразованные сосуды и блокирует в них кровоток, при этом применяется светочувствительный препарат, накапливаемый только в области неоваскуляризации. Под воздействием лазерного излучения он приводит к формированию тромба и останавливает кровоток. В ходе фотодинамической терапии воздействие происходит только на сосуды, фоторецепторы остаются нетронутыми.
Транспупиллярная термотерапия – метод, который хорошо зарекомендовал себя при лечении влажной формы. Это альтернатива фотодинамической терапии. В ходе манипуляций происходит облучение инфракрасным лазером, уменьшающее кровоток в сосудистой оболочке глаза, не затрагивая фоторецепторы.
Хирургическое лечение возрастной дегенерации сетчатки проводится в при тяжелых стадиях патологии. Показаниями могут быть множественные субретинальные кровоизлияния при влажной форме заболевания. Популярный метод оперативного вмешательства – витрэктомия, в ходе которой стекловидное тело иссекается для обеспечения доступа к сетчатке.
Макулярная дистрофия – заболевание, которое трудно поддается лечению. Чем быстрее оно будет начато, тем легче добиться улучшение зрения. Важно регулярно проходить осмотр у офтальмолога, чтобы предупредить развитие патологии.
Для каждого из перечисленных методов лечения макулодистрофии существуют свои противопоказания. Но есть и заболевания, при которых опасна любая из перечисленных методик:
- онкология;
- нарушения свертываемости крови;
- тяжелые соматические состояния;
- отсутствие светоощущения.
Выбор каким методом лечить возрастную макулодистрофию осуществляется офтальмологом после проведения комплексного обследования пациента с учетом выявленных противопоказаний.
Пройти обследование и лечение возрастной макулярной дегенерации можно в клинике Санта в Челябинске. У нас работают квалифицированные специалисты, которые уже провели сотни сложных операций и регулярно повышают свой профессиональный уровень.
К каждому пациенту при возрастной макулодистрофии осуществляется индивидуальный подход. Врач внимательно выслушивает жалобы, расспрашивает об особенностях организма. Диагноз возрастная макулодистрофия ставится после детального осмотра. При необходимости офтальмолог отправляет пациента к другим специалистам узкого профиля. Выбор метода лечения проводится с согласованием с пациентом после получения результатов анализа.
Благодаря опыту и квалификации наших офтальмологов вы сможете вернуть себе зрение при возрастной макулодистрофии и возможность увидеть мир четким и ярким. Записывайтесь на прием по телефону: операторы подберут для визита комфортное для вас время.
Многие люди считают, что те изменения, которые происходят в организме с возрастом – это болезнь, которую нужно лечить. На самом деле определенные изменения происходят во всех органах и тканях, и далеко не всегда они являются следствием именно болезни, а являются скорее проявлением старения – естественного, физиологического процесса.
Все мы знаем, что в определенном возрасте волосы начинают седеть, а кожа становится менее упругой, на лице появляются морщины. Эти изменения могут быть более или менее выраженными, но они все равно имеют место у каждого человека.
Точно так же с возрастом возникают изменения в костях и суставах, их принято называть дегенеративно-дистрофическими, поскольку происходит дегенерация костной и хрящевой ткани, а одной из главных причин этого процесса является нарушение питания из-за ухудшения работы сердца, поражения сосудов атеросклеротическим процессом, склеротическими изменениями в микроциркуляторном русле.
Когда появляются первые изменения
Начало изменений в позвоночнике и суставах приходится на возраст 40-50 лет в зависимости от индивидуальных особенностей организма. В первую очередь страдает хрящевая ткань, затем начинают появляться изменения в костях. Особенно быстро возрастные изменения начинают прогрессировать у женщин после пятидесяти лет, что связано с гормональными изменениями в постменопаузе.
Как проявляются возрастные изменения
Боль, припухлость, отечность суставов и другие симптомы – это всегда признаки заболевания опорно-двигательного аппарата, тогда как возрастные изменения проявляются скорее незначительным ограничением подвижности в спине и суставах, возрастными искривлениями позвоночника и даже некоторым уменьшением роста из-за уменьшения толщины межпозвоночных дисков и снижения плотности костной ткани.
Разрастание костной ткани — появление остеофитов, ощущение хруста в суставах, иногда появление неприятных симптомов после значительных физических нагрузок или снижение устойчивости к этим самым нагрузкам – вот как чаще всего проявляются возрастные изменения.
Можно ли избежать изменений в опорно-двигательном аппарате
Никто из нас не хочет стареть, а потому вопрос о том, как предупредить развитие возрастных изменений остается одним из самых распространенных.
Стоит понимать, что полностью победить старость современная медицина не в силах, но соблюдение ряда рекомендаций позволит максимально отложить наступление возрастных изменений и уменьшить степень их выраженности.
Предупредить развитие осложнений помогут:
- здоровый образ жизни;
- борьба с лишним весом;
- достаточная физическая активность;
- сбалансированное и полноценное питание;
- правильный режим труда и отдыха.
Безусловно, большое значение имеет своевременное лечение и профилактика заболеваний суставов и позвоночника. Клиника Позвоночника доктора Разумовского использует индивидуальные комплексные программы профилактики и лечения с использованием физиотерапевтических методов, массажа, лечебной физкультуры, мануальной терапии и рефлексотерапии.
Высококвалифицированные врачи, которые работают в нашей Клинике, подберут индивидуальную программу лечения, реабилитации или профилактики заболеваний опорно-двигательного аппарата, дадут рекомендации по образу жизни, безболевому поведению, двигательной активности и спорту, что поможет вам сохранить молодость и чувствовать себя прекрасно, вне зависимости от возраста.