Содержание
- Сколько времени займет лазерная коррекция зрения с момента первого обращения?
- Сколько по времени длится операция по лазерной коррекции зрения?
- Какие анализы нужно сдать перед операцией?
- Можно ли поднимать тяжести после лазерной коррекции зрения?
- Когда можно возобновить занятия спортом после операции?
- Через какое время можно приступить к работе за компьютером?
- В какое время года лучше делать лазерную коррекцию?
- Лазерная коррекция- это больно?
- Предоставляется ли больничный после операции?
- Можно ли делать коррекцию до рождения ребенка? Не будет ли это противопоказанием к естественным родам?
- Можно ли рожать после лазерной коррекции?
- Через какое время после операции по лазерной коррекции зрения можно планировать беременность?
- Как быстро восстанавливается зрение после LASIK?
- Не станет ли мое зрение после операции хуже. Могу ли ослепнуть?
- Возможны ли после операции серьезные осложнения?
- Возможно, ли что после операции с годами мое зрении будет снижаться?
- Возможно, ли что после операции будет, не достигнут 100% результат?
- Стоит ли бояться лазерной коррекции зрения?
- Что будет, если во время операции я захочу моргнуть или случайно отведу глаз в сторону?
- Какой возраст является оптимальным для проведения лазерной коррекции?
- Я где-то слышала про новый метод лазерной коррекции Фемто-Ласик, чем эта методика отличается от Ласик?
- Как попасть на прием к вам в клинику?
- 3 вопроса о сходящемся косоглазии у детей
- Как возникает косоглазие?
- Каким бывает сходящееся косоглазие у детей?
- Как исправить сходящееся косоглазие у детей?
- Первые симптомы новообразований
- Первые общемозговые симптомы опухоли
- Очаговые признаки опухолей на ранних стадиях
- Диагностика при подозрении на опухоль головного мозга
- Когда бить тревогу?
- Что такое лицевой нерв?
- Причины воспаления тройничного нерва на лице
- Симптомы воспаления тройничного нерва
- Диагностика воспаления тройничного нерва
- Лечение при воспалении лицевого нерва
- Профилактика заболевания
Дмитрий Фиронов — врач-офтальмолог, кандидат медицинских наук, член Европейского Общества катарактальных и рефракционных хирургов ESCRS делился советами с нашими читателями. В это время на сайт приходило множество вопросов о лазерной коррекции и лечении катаракты.
Сегодня Дмитрий Фиронов ответит на самые популярные из них.
Сколько времени займет лазерная коррекция зрения с момента первого обращения?
Предоперационная диагностика и консультация займут около часа. Будет проведено полное обследование глаз и некоторые дополнительные обследования. Эти исследования позволяют уточнить оптические параметры глаза и выбрать программу коррекции. При отсутствии противопоказаний операция может быть проведена на следующий или через день. Обязательное условие — не носить мягкие контактные линзы до коррекции минимум 7 дней, а жесткие- 2 недели! Это обеспечит наиболее точное измерение толщины и конфигурации поверхности роговицы. Если потребуется процедура по укреплению сетчатки ППЛК (она нужна менее 20% пациентов), то лазерную коррекцию зрения можно будет проводить через 10-14 дней, после этой процедуры. После операции Вы амбулаторно наблюдаетесь у нас в клинике в течение года бесплатно.
Сколько по времени длится операция по лазерной коррекции зрения?
Сама операция занимает около 10-15 минут на оба глаза, в том числе непосредственное воздействие лазера, обычно, не превышает 1-1.5 минуты. Однако, в общей сложности пациенты проводят в клинике около 3-4 часов. Сюда входит оформление документов, предоперационный осмотр и подготовка к операции, операция, час отдыха и осмотр врача после него и рекомендации с выдачей медикаментов.
Какие анализы нужно сдать перед операцией?
Перечень анализов и обследований, которые необходимо сделать перед операцией вы можете посмотреть здесь:
-
Если в ходе диагностического обследования на сетчатке будут обнаружены изменения, которые требуют укрепления, то перед коррекцией необходимо провести процедуру ППЛКС (периферическая профилактическая лазеркоагуляция сетчатки). Между ППЛКС и коррекцией должно пройти 10-14 дней.
-
Если в ходе диагностики не будет выявлено противопоказаний к проведению коррекции, то, при наличии предварительной записи, Вы сможете сделать коррекцию уже на следующий день или даже через 3-4 часа после диагностики (операционный день — четверг).
Обязательное условие — не носить мягкие контактные линзы до коррекции минимум 7 дней, а жесткие- 2 недели и иметь готовые анализы (см. выше)!
На следующий день после коррекции обязателен осмотр врача, после чего Вы сможете уехать из города и соблюдая наши рекомендации, наблюдаться по месту жительства.
Можно ли поднимать тяжести после лазерной коррекции зрения?
Как таковых послеоперационных ограничений по поднятию тяжестей нет.
Когда можно возобновить занятия спортом после операции?
Мы рекомендуем в течение двух недель – месяца после коррекции зрения ограничить физические нагрузки и занятия, дабы избежать какой-либо травмы глаз. Обязательно исключить прямые удары по глазу и контактные виды спорта. Следует ограничить посещение бань, бассейнов, саун, открытых водоемов, длительные ванны в течение первых 3-4 недель.
Через какое время можно приступить к работе за компьютером?
В течение первых 1-2 недель желательно уменьшить зрительные нагрузки до 1-2 часов в день, с постепенным увеличением до 3-4 часов в день и более.
В какое время года лучше делать лазерную коррекцию?
Не важно, в какое время года делать операцию. Главное – следует избегать простудных заболеваний первые две недели после операции.
Лазерная коррекция- это больно?
Практически безболезненная процедура. Местная анестезия (в виде капель) применяется в ходе процедуры. Во время процедуры Вы будете ощущать только прикосновения доктора. Первые 24 часа возможно ощущение сухости и «запорошенности». Как правило, дискомфорт полностью проходит в течение первых суток.
При необходимости провести ФРК, когда восстановительный период длится 2-5 дней, возможно, в этот период времени может ощущаться резь, светобоязнь и слезотечение.
Предоставляется ли больничный после операции?
Да, при необходимости предоставляется лист нетрудоспособности.
Можно ли делать коррекцию до рождения ребенка? Не будет ли это противопоказанием к естественным родам?
Лазерную коррекцию зрения можно делать и до рождения ребенка. Это не будет противопоказанием к естественным родам. Единственное ограничение — нельзя делать коррекцию во время беременности и кормления грудью. Это связано с гормональными изменениями в организме, которые могут оказать влияние на результат коррекции. В это время величина близорукости или дальнозоркости может измениться, иногда — существенно. Я рекомендую в этот период наблюдаться у офтальмолога и выполнить лазерную коррекцию, когда состояние организма будет стабильным.
Можно ли рожать после лазерной коррекции?
Этот вопрос «перекочевал» из тех времен, когда применялись технологии насечек на роговице. Нередко их делали очень глубокими, а иногда — даже сквозными. Тогда опасения действительно были оправданы, поскольку эти места оказывались достаточно уязвимыми. Что касается лазерной коррекции, то здесь заложен совсем иной принцип, поэтому ответ на данный вопрос, конечно можно.
Через какое время после операции по лазерной коррекции зрения можно планировать беременность?
Беременность можно планировать через 3 – 6 месяцев после лазерной коррекции зрения.
Как быстро восстанавливается зрение после LASIK?
Ваше зрение будет значительно лучше сразу же после коррекции и Вам больше не понадобятся Ваши очки.
В глазной клинике «Мединвест» применяется методика SBK-LASIK, что дает возможность сделать восстановительный период коррекции максимально комфортным и коротким, сократив его до нескольких часов. А уже на следующий день после коррекции Вы будете чувствовать себя абсолютно комфортно.
Не станет ли мое зрение после операции хуже. Могу ли ослепнуть?
Нет. Если до операции у пациента не было противопоказаний к коррекции зрения, а это определяется в процессе тщательной диагностики на множестве аппаратов и при осмотре врача, то после операции зрение будет гарантировано значительно лучше. Очень важно соблюдать все рекомендации специалистов. В истории лазерной коррекции не было ни одного случая полной потери зрения после операции.
При наличии малейших рисков при проведении лазерной коррекции мы предложим Вам отказаться от нее. Мы располагаем всем современным арсеналом альтернативных видов коррекции и обсудим с Вами такие возможности.
Возможны ли после операции серьезные осложнения?
Полностью исключать вероятность осложнений нельзя, но они не носят катастрофического характера. Риск возникновения инфекции в послеоперационном периоде после лазерных вмешательств крайне незначителен. По мировым данным он составляет 1:30 000. LASIK – безопасная и прогнозируемая процедура. Однако возможна незначительная недо- или перекоррекция, которая может быть обусловлена индивидуальными особенностями организма и устранена незначительным повторным вмешательством через 3-4 месяца. При SBK – LASIK такой риск сведен к минимуму и составляет около 1%.
Мы можем справиться с любыми нежелательными проблемами в послеоперационном периоде. Пациент находится под наблюдением наших специалистов в течение года совершенно бесплатно.
Возможно, ли что после операции с годами мое зрении будет снижаться?
Возможно, ли что после операции будет, не достигнут 100% результат?
Ваше зрение после коррекции значительно улучшиться, ровно настолько насколько Вы максимально видели до операции вочках или линзах. Если в очках до операции Ваше зрение было, к примеру, 80% то и после операции оно будет не хуже. Часто бывают случаи, когда пациент приобретает зрение даже выше 100%. Окончательно о Вашем зрении после коррекции можно будет говорить после тщательного обследования. В некоторых случаях, особенно при высоких степенях близорукости и сложном астигматизме, операция проводится в два этапа, и о такой возможности пациента обязательно предупреждают заранее во время диагностики, это принятая общемировая практика. В любом случае наша цель добиться максимально возможного результата. Опыт наших специалистов и самая современная техника позволяют вернуть хорошее зрение даже в самых сложных ситуациях.
Стоит ли бояться лазерной коррекции зрения?
Многие люди всю жизнь мечтают иметь хорошее зрение, но бояться решиться на операцию. Зачастую это происходит от неполной информированности и неточных сведений. Более того, некоторые офтальмологи, в силу своей не просвещенности в данном вопросе, позволяют себе высказывания, отрицательно влияющее на мнение пациентов. Им зачастую проще высказаться отрицательно, чем разобраться во всех подробностях и повысить свою квалификацию. На практике, если Вы хотите иметь хорошее зрение причин, чтобы не делать операцию, фактически нет, кроме медицинских противопоказаний. Впервые лазерная коррекция зрения была проведена в 1985 году, только специалистами нашей клиники подобных операций выполнено более 35 000, а в мире их число измеряется десятками миллионов и поэтому, сегодня можно уже с уверенностью говорить об эффективности и безопасности этого метода коррекции зрения, даже в отдаленном периоде. Верните глазам 100% зрение, откажитесь от очков навсегда.
Что будет, если во время операции я захочу моргнуть или случайно отведу глаз в сторону?
Ничего страшного не произойдет. Операция проводится под строгим контролем. Перед операцией на веки устанавливается векорасширитель, который не даст Вам моргнуть и тем самым помешать ходу операции. К тому же наша лазерная система (Nidek EC — 5000 CX II NAVEX, Япония) автоматически просчитывает глубину вмешательства и во время процедуры постоянно следит за положением глаза в пространстве (технология Eye-Tracking) во время операции, можно считать глаз абсолютно неподвижным по отношению к лучу лазера. Если Вы все-таки попытаетесь отвести глаз в сторону, автоматическая система лазера моментально остановит работу, и она возобновиться только когда Вы вернете глаз на прежнее место.
Какой возраст является оптимальным для проведения лазерной коррекции?
Такого возраста не существует. Лазерную коррекцию можно делать в любом возрасте, начиная с 18 лет, если общее состояние здоровья это позволяет. Практика показывает, что чаще всего лазерную коррекцию выполняют люди в возрасте от 20-25 до 40-45 лет, но это скорее связано с тем, что указанный возраст — самый работоспособный.
Я где-то слышала про новый метод лазерной коррекции Фемто-Ласик, чем эта методика отличается от Ласик?
Формирование роговичного клапана при методе LASIK происходит с помощью автоматического механического прибора – микрокератома, а при фемтосекундном способе – с помощью фемто-секундного лазера. Однако преимущества нового метода не совсем очевидны. При заявленной высокой точности толщины клапана роговицы, на самом деле это не всегда так. Рубец после фемтосекундного лазера грубее и всегда виден в ранние и поздние сроки после операции. То есть, если Вас осмотрят на щелевой лампе, то всегда будет виден след операции, а при применении микрокератома рубец невидим. При достаточном опыте хирурга и обязательно «одноразовом» применении расходных материалов результат на микрокератоме даже лучше, чем при фемтосекундном способе. Ну и соответственно, цена процедуры на фемтосекундном лазере значительно выше, чем при обычном LASIK. Мое личное мнение: применение фемтосекундного лазера вместо автоматического микрокератома для формирования клапана – это маркетинговый ход для увеличения прибыли, который не улучшает результат лазерной коррекции.
Как попасть на прием к вам в клинику?
В глазной клинике «Мединвест» прием ведется по предварительной записи.
Звоните нам по телефонам в г. Челябинске: (351) 220-15-05, 215-57-99 или закажите бесплатный звонок с нашего сайта: medinvestltd.ru и мы подберем для Вас удобные дату и время диагностического осмотра.
Также Вы можете записаться, придя в нашу клинику по адресу: г. Челябинск, ул. Калинина, 5-б
В этом году в июне клинике исполнится 23 года, мы планируем переезд в новое здание по адресу: Университетская Набережная дом 50. Не теряйте нас, уточняйте новый адрес по телефонам или смотрите на сайте клиники.

Уважаемые слушатели нашего домашнего университета!
Что выявили в нашем центре?
Положение головы: правильное Положение глаз: девиация OD: convergence по Гиршбергу до 20˚ OD ↑ 7˚ девиация OS: convergence по Гиршбергу до 20˚ OS ↓ 7˚ Подвижность глаз: без ограничений Cover test: OD: установка к латерали и вниз OS: установка к латерали и вверх Характер зрения: монокулярный Острота зрения: OD = 1,0 в очках 1,0 OS = 1,0 в очках 1,0 Характер зрительной фиксации: центральная Бифовиальное слияние: отсутствует Функциональная скотома: присутствует Передние оптические среды: прозрачны Диск зрительного нерва: бледно-розового цвета с четкими границами Калибр сосудов сетчатки: в норме Диагноз: сходящееся содружественное альтернирующее с вертикальным компонентом неаккомодационное косоглазие, гиперметропия слабой степени обоих глаз.
Замечания по клиническому ведению пациента:
- ни в одной из клиник не определяли главный параметр – наличие бифовиального слияния, а оно отсутствует;
- не определили наличие скотомы, а она ярко выражена;
- в диагнозе звучит понятие «амблиопия», но никакой амблиопии у ребенка нет, так как острота зрения без очков и в очках равна 1,0;
- в диагнозе не должен звучать «астигматизм», т.к. у ребенка с высокой остротой зрения степень астигматизма равна 0,5 диоптрии и относится такой вид астигматизма к физиологическому, не требующий как диагноза, так и цилиндрической коррекции;
- абсолютно не оправдана окклюзия;
- в назначениях, т.к. не была выявлена скотома не было рекомендованы действия по ее ликвидации и достижения бифовиальной фиксации и последующей бифовиальной стимуляции;
- в рекомендациях отмечается плеоптоортоптическое лечение. Плеопто – это значит лечение амблиопии, т.е. лечить то, чего нет;
- нигде не осуществили очень важное исследование – офтальмокоордиметрию, которая позволяет судить о состоянии глазодвигательного аппарата всех 12 наружных мышц глаз, определив тем самым слабость или чрезмерную силу каждой из них; и тем самым определить в предоперационный период на какой мышце работать, какую ослаблять, какую усиливать, а также определить дозировку хирургического вмешательства, т.е. насколько изменять положение мышц;
- безусловно самое главная врачебная ошибка – это при наличии выше указанных недостатков рекомендовать хирургическое лечение.
Как правильно поступить: 1) все врачебные усилия направить на ликвидацию скотомы для чего осуществить:
- призматическую коррекцию, учитывающую горизонтальное и вертикальное отклонение до достижения отсутствия установочных движений глаз вдаль. Призматическая коррекция обеспечивает выведение фовеол обоих глаз, т.е. установку для восприятия одномоментно их мозгом. Т.е. призмы, изменяя ход луча, направляют фовеолы к мозгу для последующей бифовиальной их стимуляции.
- категорически не допускать окклюзию
- интенсивное ортоптическое и диплоптическое лечение
В Центре реабилитации зрения г.Севастополя осуществлено:
- полное офтальмологическое обследование
- провести офтальмокоордиметрию не удалось, т.к. имеется функциональная скотома
- пробная призматическая коррекция на период лечения
OD = 20∆ 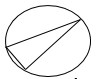 Bas 195˚ Bas 195˚ |
OS = 20∆ Bas 15˚ |
Графическое пояснение положения призм
3) проведено в очках с призмами интенсивное ортоптическое и диплоптическое лечение на аппаратах лечебного конвейера.
Проведенное лечение обеспечило возможность корректировки разворота призм с базисами (основаниями) исключительно по-горизонтали, т.е. в процессе дальнейшего лечения отпала необходимость в вертикальной составляющей
4) осуществлено, учитывая гиперметропию, определение максимальных плюсовых линз для последующего подключения децентрированного эффекта при назначении новых децентрированных сферопризматических очков ДСПО. Такими номиналами являются OD +2,5 на оба глаза с достижением остроты зрения 1,0 и максимальным смещением центров линз к вискам. Смещение линз в таком случае вызывает появление перед глазом дополнительной призмы, основаниями к вискам, что является дополнением к наклеиваемым призмам Френеля.
4) наклеены призмы Френеля
| OD = 20∆ Bas 180˚ | OS = 20∆ Bas 0˚ |
Графическое пояснение положения призм
Данная призматическая коррекция выявила отсутствие установочных движений вдаль.
В результате проведенного лечения:
- Ликвидирована функциональная скотома
- Появилось бифовиальное слияние
- Созданы условия для проведения офтальмокоордиметрии
Рекомендовано: 1) применение корректора осанки для выработки привычки сидеть ровно; 2) очковая коррекция: ДСПО + призмы Френеля 3) регулярное применение на дому домашних тренажеров по методикам Московского научно-исследовательского института глазных болезней им.Гельмгольца: ортоптика: Бивизиотренер БВТр, разделитель полей зрения – РПЗ; диплоптика: ОКП-Д и для контроля – тест Баголини 4) 1-2 раза в год аппаратное лечение в специализированном учреждении 5) ежемесячно передавать сведения о зрении в г.Севастополь:
- картины теста Баголини
- наличия или отсутствия установочных движений
- наличия или отсутствия диплопии (двоения)
- девиации – отклонение глаз по Гиршбергу
6) при определении хирургического вмешательства хирургу подробно изучить функции глазодвигательных мышц по результатам офтальмокоордиметрии и только после этого осуществлять манипуляции на мышцах глаз.
Уважаемые слушатели нашего университета, думаю, что среди вас есть и врачи. Я попытался в этом клиническом случае донести до всех очень важную информацию, так как она поможет избавить наших пациентов от ненужных операций, а если нужных, то от возможных осложнений после них, минимизировать количество операций. Этот клинический случай поможет хирургам, а также всем офтальмологам узнать очень много полезного о значении призм, децентрировании линз, особенно об очень важном исследовании – офтальмокоордиметрии. Ведь наш главный тезис по Гиппократу – не навреди. Этот клинический случай – среди множества описанных нами. Мы не ставили целью обидеть или унизить наших коллег. Наша цель – помочь коллегам, а самое главное – помочь нашим маленьким и большим пациентам!
Методические рекомендации по лечению косоглазия >>
3 вопроса о сходящемся косоглазии у детей
Сходящееся косоглазие у детей – наиболее часто встречающийся вид нарушения симметрии глаз, а потому с этим диагнозом связано много вопросов обеспокоенных родителей. И самый главный из них, конечно же, как от него избавиться. Чтобы это понять, необходимо разобраться еще в двух: откуда оно взялось и как проявляется.
Как возникает косоглазие?
Зрительные механизмы начинают развиваться с самого рождения. От нескольких месяцев, и даже дней и часов зависит формирование зрения ребенка. Сначала каждый глаз учится смотреть по отдельности, возникает монокулярное зрение. Затем возникают связи между глазами, они учатся работать совместно, а также появляется конвергенция и дивергенция, т.е. способность сводиться к носу, чтобы смотреть на близкий объект, и расходиться в исходное положение. Одновременно развивается аккомодация (способность фокусироваться на различных расстояниях). Итогом становится формирование бинокулярного зрения – т.е. объемного, получаемого от двух симметрично движущихся глаз. Если на любом из этих этапов происходит сбой, зрение может развиваться по альтернативному пути и привести к косоглазию.
— Родовые травмы, повреждение высших структур головного мозга в родах. Косоглазие возникает от того, что от мозга не подается команда глазодвигательным мышцам. Возникают неполадки в системе движения глаз, в ответ глаза передают в мозг рассогласованную информацию. Это наиболее сложный вид сходящегося косоглазия у детей, т.к. изначально глаза не научились смотреть (не сформировались правильные связи между глазами и мозгом).
— Микрокровоизлияния в сетчатку глаза в процессе родов. Зрение начинает формироваться сразу после рождения. За несколько дней, пока кровоизлияние рассасывается, глаз не успевает вовремя включиться в работу и начинает отставать в развитии (возникает слабовидение, или амблиопия с нецентральной фиксацией). Мозг исключает его из процесса развития бинокулярного зрения, т.к. информация поступает с нецентрального участка глаза, и глаз начинает косить.
— Анизометропия, или разная оптическая система глаз. Когда, например, один глаз +2, а другой +6. Тот глаз, который передает в мозг слабую, не четкую информацию, постепенно исключается из работы, не развивается, проявляет слабовидение и может начать «косить».
— Высокая дальнозоркость (от +5 диоптрий и выше). Для аккомодации на близком расстоянии ребенку приходится сильно напрягать мышцы. Часто, к 3-4 годам, когда малыш начинает активно играть игрушками, смотреть картинки, глазодвигательные мышцы не выдерживают напряжения и начинают «отъезжать».
— Стресс и психологические причины, в результате которых один из участков в схеме «мозг – глаза – мозг» начинает буксовать, т.к. сформированные бинокулярные связи еще не стойкие. Механизм такого косоглазия можно сравнить с заиканием.
Каким бывает сходящееся косоглазие у детей?
Сходящееся содружественное косоглазие – от центральной оси отклоняются оба глаза поочередно, угол отклонения одного глаза такой же, как и у другого. При этом изображение не двоится, но отсутствует бинокулярное зрение.
В зависимости от механизма развития содружественного косоглазия выделяют:
- Аккомодационное сходящееся косоглазие связано с оптикой глаз (сопровождается ухудшением аккомодации – дальнозоркостью или близорукостью). Восстановить симметрию помогают очки;
- Неаккомодационное сходящееся косоглазие не связно с оптикой глаз. Чаще всего является результатом родовых травм;
- Частично аккомодационное совмещает оптические и моторные нарушения.
Несодружественное косоглазие – угол отклонения правого и левого глаза не совпадают, ограничена подвижность глаза в связи с параличом глазодвигательных мышц.
Также выделают сходящееся монолатеральное косоглазие, когда косит только один глаз, и сходящееся альтернирующее косоглазие, когда поочередно могут отклоняться оба глаза.
Как исправить сходящееся косоглазие у детей?
Как нет единой причины косоглазия, так нет и единого рецепта исправления. Врожденные формы косоглазия, когда изначально не сформированы правильные нейронные связи, самые сложные для исправления. Формированию таких связей служат офтальмологические аппараты. В частности, синоптофор применяется для обучения глаз бинокулярному зрению. При амблиопии, анизометропии сначала необходимо устранить функциональное неравенство глаз, улучшить зрение слабого глаза, а затем восстанавливать нейронные связи, заново учить глаза смотреть ровно. Этому служат заклейки (окклюзии) сильного глаза с целью подавить неправильно сформированные связи и ношение очков. При дальнозоркости и косоглазии применяется прибор синоптофор для восстановления бинокулярного зрения и очки. Косоглазие, вызванное скрытой формой, требует снятия напряжения с помощью очков и коррекцию окклюзиями.
Очки, окклюзии и выполнение рекомендаций врача-офтальмолога являются основными методами коррекции косоглазия. Важными помощниками служат аппараты и программы для тренировки глаз. Однако надо понимать, что исправление косоглазия – процесс долгий. Он занимает до 7-10 лет и требует огромного терпения и целеустремленности. Ведь даже операция не является панацеей. Хирург может исправить косметический дефект, поставив глаза на место. Но он не в силах восстановить правильные нейронно-мышечные связи, от которых зависит полноценное бинокулярное зрение. Через несколько лет исправленные хирургом глаза могут разъехаться/съехаться снова, если их не научить смотреть правильно. Это под силу только самому человеку. Как взрослому, чьё косоглазие не исправили в детстве, так и маленькому — вместе с родителями: любящими, настойчивыми и терпеливыми.
Врачи Офтальмологической клиники Светланы Богачевой специализируются на коррекции сходящегося косоглазия у детей, в т.ч. его сложных форм. Стандартный осмотр врача-офтальмолога длится один час. Проводится полное обследование зрительной системы, позволяющее все тайное сделать явным и назначить индивидуальный курс коррекции.
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.
В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Похожие статьи
Комментарии–>
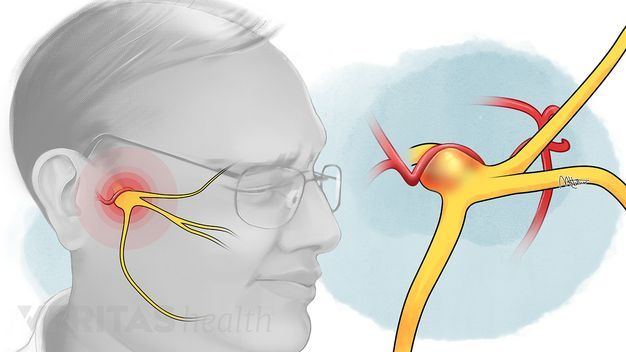
Воспаление лицевого нерва – неприятный недуг, который не проходит безболезненно. Главные жалобы пациентов – резкие приступы боли в области лица, в верхних и нижних челюстях.
Такое воспаление считается одним из самых распространенных среди лицевых болей. Чаще всего недуг протекает бесследно, но при пренебрежении лечением может появиться паралич.
Заболевание чаще возникает у женщин старше 50 лет, мужчины обращаются с таким недугом гораздо реже. В группу риска также входят люди с генетической предрасположенностью, например, с узким костным каналом. Из-за такой анатомической особенности повышен риск защемления при нарушении кровоснабжения и различных воспалениях.
Что такое лицевой нерв?
Тройничный нерв, он же лицевой, является самым крупным среди двенадцати черепных нервов. Он берет свое начало в ухе, после чего разветвляется, первый путь доходит до лобной части, второй располагается у челюсти. Нерв огибает почти всю поверхность человеческого лица, он буквально управляет им.
У каждого человека два лицевых нерва – по одному на каждую из сторон головы. Он соприкасается с другими черепными нервами и имеет сверхчувствительные волокна.
Врачи разделяют заболевание на два вида – первичное и вторичное. Первичное проявляется как осложнение от перенесенной простуды, в этом случае нарушается нормальное питание нерва. Вторичное возникает при сильной интоксикации на фоне воспалительных или инфекционных заболеваний, а также опухолевых процессов.
Причины воспаления тройничного нерва на лице
Обычно провоцируют заболевание инфекции или бактерии. Список причин, по которым может возникнуть воспаление лицевого нерва:
- Травмы височно-нижнечелюстного сустава
- Опухоли (доброкачественные и злокачественные) головного мозга и области лица
- Аномалии развития черепа
- Травмы черепа – родовая, перелом, основания, повреждение лица или челюсти
- Полиомиелит
- Туберкулез легких
- Отит
- Синусит
- Хронический кариес
- Воспаление после удаления или лечения зубов
- Гипертония
- ВИЧ и СПИД
- Отравление
- Воспаление среднего уха
- Сильное переохлаждение головы
- Изменение гормонального фона у женщин
- Воспаление десны
- Синдром Рамзи Ханта
- Инсульт
- Паралич Белла
Причины варьируются от незначительных до заболеваний, угрожающим жизни. Каждая из причин определяет дальнейшее лечение пациента. В некоторых случаях проводят специальные тесты для диагностики – слуховой, слезный, инфекционный, на слюноотделение или вкусовой. Таким образом проверяется работа рецепторов и органов чувств.
Симптомы воспаления тройничного нерва
К главным симптомам невралгии лицевого нерва специалисты относят кратковременную, но острую и интенсивную боль в разных отделах головы. Стреляющие приступы распространяются по всей поверхности лица – губам, глазам, носу, верхней и нижней челюсти, деснам и языку.
Также пациенты сообщают о следующих симптомах:
- Привкус металла в ротовой полости
- Мышечная слабость
- За 2-3 дня до поражения мимики возникает боль за внешним ухом, распространяющиеся на лицо, затылочную часть и глаза
- Асимметрия лица
- Невозможность закрыть глаз с больной стороны
- Опущенный уголок рта
- Сухость во рту
- Неразборчивая речь
- Сходящее косоглазие
- Неконтролируемое слезоотделение
- Нарушение работы вкусовых рецепторов
- Усиленное слюнотечение
- Спазмы лицевых мышц
- Повышенная или пониженная чувствительность лица
- Повышение температуры
Из-за дискомфорта и болей у пациента начинает развиваться фобия и повышенная тревожность. Он пытается избегать поз и движений, которые провоцируют неприятные ощущения.
Диагностика воспаления тройничного нерва
В зависимости от зоны поражения и набора симптомов определяется стратегия диагностики заболевания. Чтобы определить место поражения нерва, степень тяжести и динамику восстановления, врачи назначают метод аппаратной диагностики, например, электромиографию. Для определения наличия опухолей в головном мозге используются МРТ и КТ.
Также пациента могут направить на общий или биохимический анализ крови, рентген легких, УЗИ мягких тканей или офтальмоскопию.
Вы можете быть уверены в качестве проводимых в клинике процедур и высокой точности результатов МРТ, КТ и других способов диагностики различных заболеваний. В «Медюнион» проводятся магнитно-резонансные томографии всех видов: головы, позвоночника, брюшной полости и суставов на современном оборудовании.
Лечение при воспалении лицевого нерва
Медикаментозное лечение
Лечение неврита тройничного нерва носит комплексный характер. Заболевание сначала лечат медикаментозно – пациенту прописывают препараты, которые облегчат ситуацию. К ним относятся обезболивающие, противоотечные, сосудорасширяющие препараты и витамины группы «В». Чаще всего рекомендованные медикаменты – это таблетки, но можно ускорить процесс восстановления за счет применения мазей и гелей. Иногда врачи прописывают назначение на внутримышечные инъекции.
В особых случаях процесс восстановления лицевого нерва может быть замедлен. Тогда пациенту назначают глюкокортикостероиды, которые улучшают обменные процессы нервной ткани. Также скорейшему выздоровлению способствуют различные биостимуляторы и гиалуронидаз.
Нельзя назначать себе препараты самостоятельно. Обязательно при первых симптомах стоит показаться неврологу или невропатологу для определения диагноза и стратегии лечения. Препараты для восстановления рекомендуются пациентам в каждом конкретном случае, обращая внимание на наличие хронических заболеваний, особенности симптомов и так далее.
Хирургическое лечение
Еще один способ лечения лицевого нерва – хирургическое вмешательство. Однако к этому варианту врачи обращаются довольно редко – только при разрыве тройничного нерва. Также операция требуется в случае отсутствия эффекта от консервативного метода спустя полгода-год. Хирургическое вмешательство актуально только в течение первого года наличия заболевания, позднее мышцы на лице необратимо атрофируются.
Процесс операции – специалисты сшивают поврежденный участок лицевого нерва для восстановления его двигательной функции.

Массаж
Следующий метод лечения – массаж при лечении лицевого нерва. Цель такого способа – убрать отек, улучшить кровообращение, восстановить чувствительность и проведение нервных импульсов. Массаж противопоказан при туберкулезе, онкологии, атеросклерозе и повышенной температуре.
Изначально массажист работает только со здоровой стороной лица, воротниковой зоной, шеей и областью над плечами. В основном мастер использует растирание, поглаживание, разминание и вибрацию.
Для заметных желаемых изменений необходимо провести десять-двадцать сеансов массажа от пяти до пятнадцати минут. Длительность определяется исходя из степени воспаления тройничного нерва, задач терапии и динамики восстановления.
Физиотерапия
Следующий метод лечения – это физиотерапия. Она облегчает тяжесть симптомов, помогает активизировать обменные процессы в тканях и восстановить функции лицевого нерва.
Врачи назначают такой курс лечения с первых дней появления неврита. В список физиопроцедур входят:
- Ультразвук
- Лазерное облучение крови
- Электрофорез лекарств
- Микроволновая терапия
- Воздействие электричеством ультравысокой частоты
- Озокеритолечение
- Миоэлектростимуляция
- Дарсонвализация
Такой комплекс показан на первую неделю лечения. Врачи назначают его совместно с медикаментозным. Такой тандем помогает ускорить процесс восстановления лицевого нерва. А самые главные его преимущества – отсутствие побочных эффектов и безболезненность.
Альтернативные методы
Существуют и альтернативные методы лечения. Это процедуры, нацеленные на восстановление мимических мышц и устранение симптомов неврита лицевого нерва. К таким процедурам относят:
- Маски из глины или парафина
- Иглоукалывание
- Рефлексотерапия
- Уколы для устранения мышечных нарушений
- Лечебные ванные
- Тейпирование – натяжение лица при помощи лейкопластырей
- Иммуносорбация – очистка крови от антигенов и антител
- Биоуправление – тренировка мышц лица
Гимнастика для лица
Также в совокупности с комплексным лечением можно делать гимнастику для лица. Перед этим необходимо проконсультироваться со специалистом, врач составит индивидуальный список упражнений, исходя из остроты процесса, места поражения и симптомов. Обычно такая гимнастика занимает около десяти минут в день.
Стандартный комплекс упражнений включает в себя расслабление и напряжение отдельных мышц лица. Например, для восстановления артикуляции рекомендовано произносить звуки «у», «о», «и». После необходимо подвести нижнюю губу под верхние зубы и воспроизводить звуки «в» и «а».
Гимнастика при воспалении тройничного нерва:
- Закрыть глаза
- Поднять брови вверх
- Нахмуриться
- Прищуриться
- Улыбнуться с закрытым ртом
- Улыбнуться с открытым ртом
- Надуть щеки
- Втянуть их обратно
- Посвистеть
- Расширить ноздри
- Свернуть губы трубочкой
- Поднять верхнюю губу и вернуться в исходное положение
- Опустить нижнюю губу и вернуться в исходное положение
- Набрать в рот воды
- Прополоскать ротовую полость
- Закрыть рот
- Водить кончиком языка по деснам
- Двигать языком вправо и влево
Профилактика заболевания
Врачи рекомендуют исключить воздействия на организм, которые вызывают воспаление тройничного нерва. Вот несколько рекомендаций, которые помогут избежать недуг:
- Избегать сквозняка и переохлаждения
- Держать голову в тепле в холодное время года
- Следить за давлением
- Своевременное лечение инфекционных и бактериальных заболеваний
- Проходить плановый осмотр у онколога
- Избегать травм черепа и головы
Записаться на индивидуальную консультацию, сдать анализы или пройти лечение можно в частной клинике «Медюнион». К нам можно легко записаться по телефону 202-95-54 или онлайн, прямо на сайте, нажав на кнопку «Запись онлайн».
Мы работаем в Красноярске с 2006 года и оказываем качественные медицинские услуги населению. В штате работают высококлассные врачи широкой и узкой специализации.