Содержание
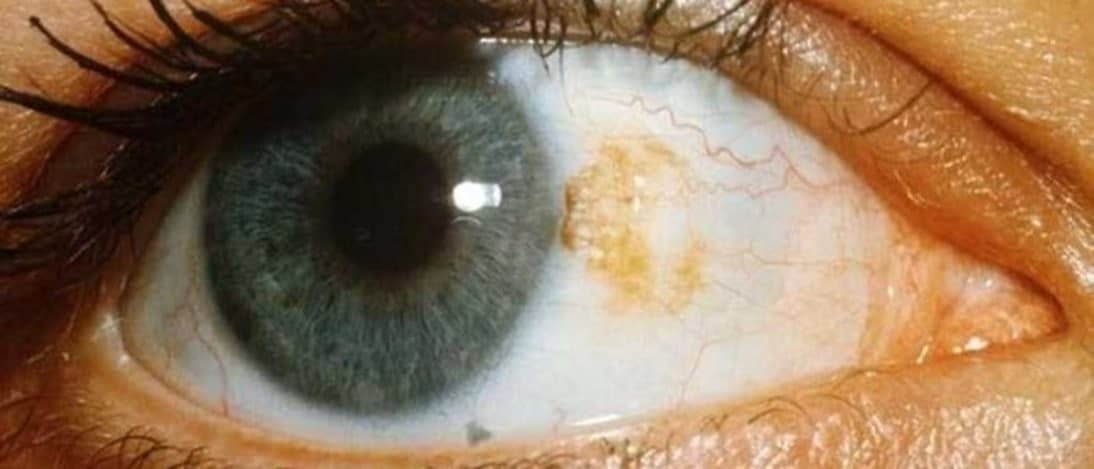
Новообразование на глазном яблоке с повышенной пигментацией носит название меланоз конъюнктивы. Может иметь врожденный и приобретенный характер. Главным клиническим симптомом считается появление на конъюнктиве образований яркого окраса. В результате чего развивается воспалительный процесс. Патология не поддается консервативному лечению и предусматривает хирургический метод удаления.
Меланоз относится к доброкачественным опухолям, но для него характерно стремительное развитие, в результате чего, появляется риск злокачественного процесса.
Причины недуга
Этиология процесса до сих целиком не изучена. Ученные утверждают, что в группу риска попадают мужчины в возрасте 60 лет, хотя у маленьких детей часто определяются признаки заболевания врожденной формы. Точные причины образования опухоли конъюнктивы изучаются отдельно в каждом случае. Процесс пигментации активизируется при повышенном влиянии солнца. Именно поэтому меланоз более характерен для представителей цветных рас. При изучении вопроса специалисты больше ориентируются на внутренние факторы воздействия, а именно:
- генетическая предрасположенность;
- эндокринные нарушения;
- адренокортикальная недостаточность надпочечников;
- патологии соединительной ткани.
Классификация
Жировая ткань быстро разрастается.
Меланоз представляет собой офтальмологическую патологию, при которой наблюдается новообразование. Оно может подвергать оба глаза или только один. В зависимости от характера проявлений рассматривают несколько видов меланоза. Также рассматривают первичную и вторичную форму недуга. Но, стоит упомянуть, что все разновидности имеют доброкачественный характер. Классификация меланоза конъюнктивы:
- Дермоид. Врожденный тип меланоза, появляется в первые месяцы жизни, образуется возле лимба. Представляет собой плотную соединительную ткань, при развитии, может достигнуть роговицы.
- Липодермоид. В состав входит жир, поэтому наблюдается активный рост. Размещается на нижнем своде оболочки. На фоне активизации появляется папиллома конъюнктивы. Представляет собой узелки, которые кровоточат при контакте.
- Эпителиома. Плотная, плоская бляшка, размещающаяся центрично, в редких случаях достигает конъюнктивы.
- Гемангиома. Представляет собой пятна в местах разрыва капилляров, наблюдается чаще всего во внутренней стороне глаза.
- Лимфагиома. Крайне опасное образование, наполненное серозной жидкостью и кровью. Способное проникать в глубокие ткани глазного яблока.
- Невус. Пятно насыщенной пигментации, плотной консистенции. Прогрессирующая форма достигает полной площади конъюнктивы.
Как распознать?
Пятно имеет насыщенный цвет.
Симптоматика меланоза зависит в первую очередь от вида заболеваниями, но неизменным признаком является появление новообразований на конъюнктиве глаза. Определить точную клиническую картину сможет врач после осмотра. Для опухолей характерно размещение на сводах, и склере, при прогрессирующих формах нарост заметно увеличивается в размерах в короткие сроки. Офтальмолог распознает недуг по таким признакам:
- появление пятен различного окраса и размера;
- гладкая структура новообразования;
- интенсивность окраса;
- в большинстве случаев безболезненность протекания.
Способы диагностики
Меланоз влияет на функционирование глаза и при обширных масштабах может вызывать проблемы со зрением. Поэтому необходима срочная диагностика. Офтальмолог определяет наличие пятна с помощью осмотра. Однако, суть диагностики в том, чтобы отличить меланоз от меланомы, более опасного заболевания, злокачественного характера. Для этого применяется изотропное и люминесцентное исследование. Такой диагноз проводится только в специальной лаборатории. Если у человека обнаружены следы меланоза, очень важно проводит диагностику регулярно и наблюдать за состоянием опухоли в динамике. Для недуга характерен быстрый рост и перерождение в другие формы патологии. Поэтому пациенты становятся на учет и должны наблюдаться два раза в год.
Как лечить?
Положительную динамику выздоровления наблюдают при своевременном лечении.
Врожденные типы заболевания не требуют специализированной терапии, они не развиваются и не приводят к дисфункции органов зрения. Такие формы исчезают самостоятельно на протяжении первых годов жизни. Таким пациентам рекомендуется следить за состоянием образования, не поддавать глаза обильному влиянию солнца. Если нарост активно увеличивается, создает проблемы со зрением, его лучше удалить. Капли местного действия в таком случае неэффективны. Назначаются методы специализированной хирургии:
- криотерапия;
- лазерная коагуляция;
- брахитерапия с применением стронцевого аппликатора.
Проводится удаление нароста с целью обезопаситься от перерождения в злокачественную форму. Выбор метода осуществляется врачом, в зависимости от формы меланоза и стадии развития.
В отделении лазерной микрохирургии глаза УЗ « 3-я городская клиническая больница им. Е.В. Клумова» лечение меланоза проводится методом лазерной коагуляции.
Существует небольшой риск развития рецидива, но в большинстве случаев прогноз лечения благоприятный. Для профилактики рекомендуется ежегодно проходить осмотр у офтальмолога.
Врач ОЛМХГ Никифорова Т. В.
Синдром «красного глаза» – обобщающее понятие, включающее в себя различные нозологические формы, типичным признаком которых является активная гиперемия конъюнктивы глазного яблока, то есть расширение артериол конъюнктивы, а иногда и более глубоких сосудов. Гиперемия (покраснение) глаза у пользователей МКЛ может быть вызвана рядом причин, не связанных с использование линз, а также факторами, возникшими в результате неправильного подбора или ухода за линзами. В этой связи особенно важно, чтобы первичный подбор или замену МКЛ одного типа на другой осуществлял квалифицированный врач-контактолог.
Пользователи линз также нуждаются в регулярном наблюдении офтальмолога с целью предотвращения возможных осложнений.
Основные причины синдрома « красного глаза» у пользователей МКЛ
- синдром «сухого глаза» (ССГ)
- механические причины (эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит)
- токсико- аллергические реакции (гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит)
- гипоксические осложнения(гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу)
- инфекции (конъюнктивиты, кератиты)
Синдром «сухого глаза»
– состояние, связанное с нарушением со стороны слезной пленки в виду недостаточной выработки слезы или избыточным ее испарением с поверхности глаза, что приводит к появлению дискомфорта со стороны глаз. Практически каждый человек в современном мире испытывал на себе симптомы, связанные с нарушением стабильности слезной пленки, в большинстве случаев даже не подозревая об истинных причинах дискомфорта в глазах. В одних случаях это состояние проявляется незначительными и нечастыми жалобами, в других – это тяжелый, изнуряющий и угрожающий здоровью глаза и зрению процесс. ССГ имеет 3 степени тяжести и вызывается разными причинами. Тяжелые стадии синдрома развиваются при аутоиммунных, гормональных или неврологических заболеваниях, а также как результат травм, хирургических вмешательств или воспалительных заболеваний. Такие случаи требуют совместного лечения со специалистами смежных специальностей.
Однако гораздо чаще ССГ протекает в легкой форме, но может приносить значительный дискомфорт. Существует категория пациентов, у которых стабильность слезной пленки и секреция слезы в нормальных условиях не нарушены. Однако влияние факторов внешней среды (сухой климат, дым, пыль, кондиционированный воздух, загрязненная выхлопными газами атмосфера), а также определенные виды деятельности (чтение, длительная работа с компьютером, неправильная организация рабочего пространства и несоблюдение адекватного режима зрительных нагрузок) ведет к редкому морганию и избыточному испарению слезы. В результате возникают симптомы «сухого глаза» : усталость, дискомфорт, жжение, ощущение инородного тела, засоренности, песка, покраснение глаз. Ношение МКЛ приводит к манифестации ССГ у лиц, имеющих предрасположенность к этому состоянию или испытывающих на себе негативное влияние окружающей среды. Как ни парадоксально, первым симптомом «сухого» глаза часто бывает слезотечение, что может вводить пациента в заблуждение.
Для диагностики ССГ используются объективные тесты: проба Норна, тест Ширмера, измерение высоты слезных менисков и другие.
Важно понимать, что излечить полностью ССГ невозможно. При коррекции этого состояния важно не только использование глазных капель, но и исключение негативного воздействия внешних факторов, правильная организация рабочего места, соблюдение режима зрительных нагрузок.
Механические причины «красного глаза» у пользователей МКЛ
К ним относят эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит. Эрозии – поверхностные дефекты эпителия роговицы, и прокрашивания – менее выраженные дефекты эпителия, обнаруживаемые при окраске специальным красителем, возникают в результате ношения поврежденной линзы (заводской брак или неаккуратное использование), неправильной посадки линзы, длительного ношения высокогидрофильных линз, значительного загрязнения поверхности линз. Может протекать бессимптомно или вызывать покраснение глаз и дискомфорт.
Гигантский папиллярный конъюнктивит имеет двойственный механизм развития: это механическое раздражение слизистой загрязненной поверхностью линзы и аллергическая реакция на белковые отложения на ней. Способен вызывать резкий дискомфорт с покраснением глаз вплоть до непереносимости МКЛ.
Эти состояния требуют отмены ношения линз и проведения медикаментозного лечения, а также последующего изменения типа и режима ношения МКЛ. Мерами профилактики являются строгое соблюдение рекомендаций по ношению и уходу за МКЛ, а также обязательный подбор линз врачом- специалистом.
Токсико- аллергические реакции
включают в себя гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит. Причины и профилактика возникновения гигантского папиллярно конъюнктивита описаны выше. Поверхностный точечный кератит чаще возникает как аллергия на компоненты раствора по уходу за МКЛ и сопровождается покраснением глаза и слезотечением. Возникает непереносимость МКЛ из-за сильного жжения и зуда. В возникновении стерильных инфильтратов играют роль токсические и гипоксические факторы. Их возникновению сопутствуют покраснение глаза и ощущение инородного тела. Для лечения этих состояний назначаются глазные капли. Также очень важно прекратить ношение МКЛ на весь период лечения до полного выздоровления. В дальнейшем возможно использование линз более короткого срока замены или однодневных, не требующих использования растворов.
Гипоксические причины:
гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу. Гипоксия – (др.-греч. ?π? — под, внизу + греч. οξογ?νο — кислород; кислородное голодание) — пониженное содержание кислорода в организме или отдельных органах и тканях, в данном случае – в роговице. Роговица – передняя прозрачная оболочка глазного яблока, одна из основных преломляющих сред оптической системы глаза. Поскольку МКЛ полностью покрывают поверхность роговицы, очевидно, они в той или иной мере оказывают влияние на обменные процессы в ней. Важно понимать, что роговица не имеет сосудов и кислород получает, в основном, из атмосферы посредством слезной пленки. Во время сна кислород поступает из влаги передней камеры и лимбальной сосудистой сети.
Острый «гипоксический» стресс у пользователей МКЛ может возникнуть после сна в линзах, перенашивании линз свыше рекомендуемого срока, при неправильной посадке, при непрерывном или пролонгированном ношении. Может сопровождаться субэпителиальными инфильтратами у лимба (в месте, где находится лимбальная сосудистая сеть), в этом случае может проявляться «роговичный синдром» – слезотечение, светобоязнь, ощущение инородного тела.
Врастание сосудов в роговицу происходит в случае хронической гипоксии как защитный механизм с целью повысить доставку кислорода к «голодающим» тканям. Новообразованные сосуды являются неполноценными по структуре и в случаях выраженной неоваскуляризации создают неэстетическую картину постоянных раздраженных красных глаз,заставляя пациента отказываться от контактной коррекции полностью.
Контактные линзы изготавливаются из материалов с различной способностью пропускать кислород, и соответственно, воздействие факторов гипоксии на роговицу будет различным. Важно строго соблюдать режим ношения, рекомендованный для каждого типа линз и для каждого пациента индивидуально, чтобы избежать гипоксических осложнений.
Инфекционные причины.
Заболевания глазной поверхности(конъюнктивиты, кератиты) возникают при простудных заболеваниях, нарушении целостности (травмы, эрозии роговицы), несоблюдении гигиенических условий при обращении с контактными линзами. Сопровождаются покраснением глаза, выделениями из глаз и развитием роговичного синдрома. При длительном течении конъюнктивита в отсутствии надлежащего лечения ,особенно в условиях постоянного ношения контактных линз, возникает высокий риск развития кератита – самого грозного из возможных осложнений от использования МКЛ, которое способно привести к потере зрения. Причем у людей, предпочитающих непрерывный режим ношения линз, риск появления кератита в 4-5 раз выше, чем при дневном ношении.
Пользователи контактных линз находятся в группе риска по развитию особого вида инфекции – акантамебного кератита. Акантамеба – это одноклеточный простейший организм, обитающий в загрязненной воде и влажной почве. Может встречаться в колодезной и водопроводной воде, джакузи. Ношение контактных линз создает благоприятные условия для его жизнедеятельности. Поэтому в 96% случаев акантамебный кератит встречается у пользователей контактных линз. К факторам риска относится:
- использование водопроводной или колодезной воды для очистки контактных линз,
- хранение линз в растворах, приготовленных в домашних условиях,
- использование загрязненного контейнера для хранения контактных линз,
- купание, мытье под душем и посещение джакузи в контактных линзах.
Заболевание начинается с сильной боли в глазу, красноты и светобоязни, затем происходит затуманивание и снижение остроты зрения. Требует незамедлительного лечения.При отсутствии своевременного лечения это заболевание может привести к потере зрения и необходимости пересадки роговицы.
Однако такую серьезную инфекцию можно предотвратить простым соблюдением правил гигиены и режима ношения контактных линз:
- строгое следование рекомендациям врача по уходу и чистке МКЛ
- никогда не применяйте водопроводную воду для ухода за линзами и контейнером. Всегда снимайте линзы ,когда принимаете ванну, душ или при посещении сауны, бани, бассейна. Если есть необходимость плавания в МКЛ, нужно использовать защитные водонепроницаемые очки, а после выхода снять контактные линзы, не донашивая до вечера
- всегда мыть руки и вытирать насухо перед снятием и надеванием линз
- если Вы используете линзы плановой замены, не забывайте ежедневно после снятия проводить механическую очистку или длительно споласкивать их под струей раствора
- регулярно промывайте и меняйте контейнеры для МКЛ
Поэтому мерами профилактики кератитов у пользователей контактных линз является строгое соблюдение гигиены, использование рекомендованного типа линз и режима ношения.
Таким образом, синдром «красного глаза» может быть вызван различными причинами и в зависимости от этого требует различных подходов в лечении
Важно запомнить – при появлении симптомов «красного глаза» нельзя заниматься самолечением, необходимо прекратить ношение контактных линз и немедленно обратиться к офтальмологу.
В начале октября прошли первые теледебаты кандидатов в вице-президенты США Камалы Харрис и Майка Пенса. Вполне естественно, что основное внимание политиков во время публичной дискуссии занимала глобальная пандемия коронавируса. Пока они страстно пикировались, периодически переходя на личности, главным предметом интереса зрителей, наблюдавших за прениями сторон, стал левый (красный) глаз действующего вице-президента.
Зная о том, что вирус в настоящее время распространяется по Белому дому, пользователи социальных сетей поспешили предположить, что красный глаз Майка Пенса — признак наличия у него коронавирусной инфекции (спойлер — нет, на самом деле следствие разрыва конъюнктивального сосуда). Сейчас об этом новом симптоме COVID-19 достаточно часто пишут в прессе. Но нужно ли связывать каждый случай покраснения глаз с коронавирусом?
Действительно ли покраснение глаз может свидетельствовать о заражении коронавирусом?
Причиной покраснения глаза может быть конъюнктивит, который, в свою очередь, может являться одним из симптомов коронавирусной инфекции. Об этом еще в марте заявила Американская академия офтальмологии. Но Центры по контролю и профилактике заболеваний США (CDC) не включают конъюнктивит в список частых симптомов COVID-19. Мета-анализ, опубликованный в Журнале медицинской вирусологии в мае, предоставил данные об 1,1% случаев конъюнктивита среди всех случаев COVID-19. Исследование показало, что конъюнктивит чаще встречается в тяжелых случаях коронавируса (3% по сравнению с 0,7% легких случаев).
Таким образом, конъюнктивит не является одним из основных симптомов COVID-19, равно как и не является самой распространенной причиной покраснения глаз.
Дальше попробуем разобраться, каковы же наиболее частые причины этого явления.
Причины покраснения глаз
Покраснение глаза возникает, когда сосуды на его поверхности (сосуды конъюнктивы, эписклеры, склеры) расширяются, что придает белкам глаз красный или розовый оттенок. Расширяться они могут по разным причинам, например, при подъеме артериального давления, употреблении алкоголя, зрительном перенапряжении, неполноценном сне и недосыпе, во время плача. Кроме того, глаза могут краснеть при их раздражении сигаретным дымом, пылью, при контакте с хлорированной водой в бассейне. Также глаза краснеют при механической травме глаза и окружающих его структур, попадании инородного тела в глаза.
Среди других частых причин покраснения глаз рассматриваются следующие:
Синдром сухого глаза (ССГ) — наиболее частая причина продолжительного покраснения глаз. Это состояние возникает, когда собственных слез недостаточно или страдает качество слезной пленки на поверхности глаза, вследствие чего слеза быстро испаряется с глазной поверхности. В результате глаз становится сухим, что приводит к его раздражению и появлению покраснения. Также сухость и раздражение глаз может возникнуть, если вы смотрите на экран компьютера в течение длительного времени (компьютерный зрительный синдром). Спровоцировать сухость в глазах может постоянный прием некоторых лекарственных препаратов, гормональные изменения в организме и сопутствующие заболевания (синдром Шегрена, сахарный диабет, аутоиммунные заболевания и др.).
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), при котором помимо покраснения глаз может наблюдаться отек, боль, зуд, жжение в глазах, слезотечение, выделения из глаз (слизистые, гнойные). Конъюнктивит бывает инфекционным (около 80% всех случаев острого конъюнктивита вирусные, также встречается бактериальный, реже хламидийный и грибковый) и аллергическим. В зависимости от причины, вызвавшей воспаление, тактика лечения различается.
Блефарит — воспаление века, частая причина покраснения и раздражения глаз вследствие нарушения работы «слезных» желез, располагающихся в толще век и продуцирующих секрет, который участвует в создании слезной пленки. Часто причиной блефарита (помимо инфекционных) является плохая гигиена век или использование некачественной косметики.
Увеит — воспаление сосудистой оболочки глаза, помимо покраснения может вызвать боль, ухудшение зрения, повышенную светочувствительность и светобоязнь. Симптомы часто возникают внезапно и быстро прогрессируют. При появлении признаков увеита следует незамедлительно обратиться к офтальмологу, так как промедление с лечением может привести к серьезным повреждениям глаза и необратимым последствиям, вплоть до слепоты.
Частое использование глазных капель (от покраснения глаз) — капли вызывают косметический эффект «отбеливания» глаз за счет содержащихся в них сосудосуживающих компонентов. Удивительно, но частое использование этих капель может сделать глаза еще более красными — за счет эффекта «обратного расширения» конъюнктивальных сосудов на фоне их постоянного применения. Перед закапыванием любых глазных капель следует сначала проконсультироваться с офтальмологом, чтобы установить причину покраснения глаз.
Контактные линзы — могут быть причиной покраснения и раздражения глаз за счет неправильной «посадки» линзы в глазу (плохо подобранные линзы), при слишком долгом их ношении, плохой гигиене линз. Более тяжелое осложнение, связанное с контактными линзами, включает в себя бактериальную инфекцию роговицы глаза, которая может угрожать зрению.
Субконъюнктивальное кровоизлияние — появляется вследствие разрыва кровеносного сосуда под конъюнктивой глаза, что часто выглядит довольно устрашающе, но обычно не причиняет непоправимого вреда глазу. Может быть следствием избыточного напряжения, поднятия слишком тяжелых предметов, сильного чихания и кашля, а также подъемов АД (часто у пожилых).
Острый приступ закрытоугольной глаукомы — серьезное заболевание глаз, при котором, помимо покраснения глаза, наблюдается резкая выраженная боль в глазу, головная боль, помутнение зрения, появление радужных кругов перед глазом. Обычно подобное состояние наблюдается в одном глазу, возникает вследствие быстрого повышения внутриглазного давления и требует неотложной медицинской помощи.
Эписклерит — воспалительное заболевание эписклеры, ткани между конъюнктивой и склерой. Характерно диффузное или локальное покраснение глазного яблока за счет расширения не только конъюнктивальных сосудов, но и эписклеральных сосудов, лежащих глубже. Реже встречается узелковая форма эписклерита, когда на глазном яблоке формируется узелок под конъюнктивой, окруженный расширенными сосудами. Часто эписклерит является самокупирующимся заболеванием, не требующим активного лечения. Зачастую причина эписклерита неизвестна, но в 1/3 случаев он возникает у пациентов с системными заболеваниями.
Это наиболее частые причины покраснения глаз, большинство из них не приводят к серьезным осложнениям для органа зрения. В случаях, если покраснение не проходит в течение нескольких дней или сопровождается болью, ухудшением зрения, светобоязнью, следует незамедлительно обратиться к офтальмологу.
Часто «красный глаз» пытается сказать нам что-то важное, не нужно этим пренебрегать, но и пугаться не стоит. Лучше всего — обратиться к специалисту и определить причину, даже если в итоге покраснение глаза не принесет никакого вреда.

Что такое анемия?
В эритроцитах (красных кровяных тельцах) содержится сложный белок – гемоглобин, который синтезируется костным мозгом при помощи железа. Главная его функция – разносить кислород по организму: после доставки кислорода к тканям гемоглобин забирает углекислый газ и доставляет его в легкие. Анемия (или малокровие) – это состояние, при котором происходит снижение количества гемоглобина иногда со снижением количества эритроцитов. Из-за этого ухудшается передача кислорода в ткани и возникает гипоксия, т.е. кислородное голодание тканей.
Причины возникновения и виды анемии
Анемия может быть как самостоятельным заболеванием, так и симптомом или проявлением осложнения другой болезни или синдрома. Среди основных причин возникновения малокровия выделяются следующие: 1. Анемии, возникающие при нарушении кровообразования. Это, прежде всего, железодефицитные анемии (возникают вследствие недостатка железа в организме), анемии беременных и кормящих (в период беременности и лактации в организме женщины увеличивается объем циркулирующей крови, что приводит к ее «разжижению» и падению доли гемоглобина в общем объеме крови). 2. Железонасыщенные анемии. При таких анемиях железо в эритроцитах содержится в достаточных количествах, но по разным причинам не может быть использовано костным мозгом для синтеза гемоглобина. К железонасыщенным анемиям относятся В-12- дефицитная анемия, раковая, глистная анемии; анемия, возникающая при инфекциях. Возможно появление малокровия при воздействии химических реактивов, радиации, медикаментов, а также при иммунных нарушениях, гастритах, энтеропатиях. 3. Анемии, возникающие при повышенном кроворазрушении (гемолитические). При таком виде малокровия значительно укорачивается срок жизни эритроцитов. Гемолитические анемии могут быть как наследственными, так и приобретенными. При наследственной форме проблема заключается в генетических отклонениях в структуре либо функциях эритроцитов. Приобретенная же гемолитическая анемия развивается вследствие избыточного разрушения красных кровяных телец из-за воздействия антител, токсинов и прочих факторов. 4. Анемии, возникающие при острых или хронических кровопотерях. Сильные острые или хронические кровотечения истощают запасы железа в организме, что приводит к малокровию. Разные формы заболевания отличаются симптомами и осложнениями. Без адекватного лечения анемия может осложниться патологией сердечно-сосудистой системы, преждевременными родами или даже летальным исходом.
В чем опасность длительно существующей анемии?
Как мы уже сказали выше, анемия приводит к гипоксии – кислородному голоданию тканей. Поэтому даже при легком течении длительно существующая анемия способна нанести серьезный вред здоровью. Длительная гипоксия приводит к нарушению обмена веществ, накоплению токсических продуктов метаболизма, избыточной нагрузке на органы жизнеобеспечения – сердце, легкие, печень, почки, головной мозг. На фоне хронической анемии любое острое заболевание – ангина, вирусная инфекция и т.д. – протекают значительно тяжелее и сложнее поддаются лечению.
Симптомы анемии
Для каждого вида малокровия характерны свои проявления, но все же можно выделить ряд общих признаков анемий:
- слабость;
- шум в ушах;
- головокружение;
- одышка;
- потемнение в глазах;
- сердцебиение;
- снижение аппетита;
- затруднение при глотании;
- бледность и сухость кожных покровов, а также видимых слизистых оболочек;
- выпадение волос;
- ломкость, «исчерченность» ногтей, иногда их ложкообразная вогнутость;
- трещины в уголках рта;
- снижение артериального давления;
- со стороны желудочно-кишечного тракта отмечаются глоссит (воспаление тканей языка), атрофия слизистых пищевода, атрофический гастрит, боли в левом подреберье.
Для железодефицитной анемии характерно извращение вкуса (пристрастие к мелу, извести, углю, земле, зубному порошку, льду). Гемолитическая анемия может проявляться желтушностью кожных покровов и склер, увеличением печени и селезенки, темным цветом мочи и кала. Как мы видим, проявления анемии могут быть абсолютно разнообразными. Поэтому при ухудшении самочувствия и при появлении описанных выше или любых других симптомов рекомендуем сразу же обратиться к врачу.
Как диагностировать анемию?
Диагностировать заболевание помогают лабораторные исследования, ведь определить заболевание «на глаз» невозможно. Только корректная диагностика поможет выбрать верную тактику дальнейшего лечения и, соответственно, гарантировать пациенту благополучный исход. При подозрении на тот или иной вид анемии доктор обязательно назначит вам анализы крови: общий и биохимический. Изменения показателей (гемоглобина, железа, эритроцитов, СОЭ, витамина В12 и т.д.) не только ответят на вопрос: есть ли анемия, но и помогут доктору выбрать подходящий путь лечения. Также доктор обязательно посоветует провести анализ кала на скрытую кровь, кал на яйца глистов и простейшие, капрограмму, и при необходимости кал на кальпротектин (специфический маркер воспаления кишечника). Для исключения острой и хронической кровопотери проводится фиброгастродуоденоскопия (ФГДС), колоноскопия, при невозможности проведения данных процедур назначается ирригоскопия. Также показаны консультация проктолога, УЗИ органов брюшной полости и почек. Женщинам рекомендована консультация гинеколога. На начальных этапах лечением малокровия занимается врач-терапевт. Затем при необходимости пациент может быть направлен к гематологу – специалисту, который занимается профилактикой, диагностикой и лечением крови и органов кроветворения.
Лечение анемии

Можно ли лечить анемию народными средствами?
Для лечения анемии, в первую очередь, необходимо обратиться к специалистам и получить курс медикаментозной терапии. Народные средства же можно использовать в качестве вспомогательных при прохождении основного курса лечения, назначенного доктором. Например, в плодах шиповника содержится огромное количество витаминов и других полезных веществ – железо, медь, магний. Отвары и настои шиповника полезны при железодефицитной анемии. Также эффективным вспомогательным средством при анемии является чеснок, и если вы из-за запаха не хотите его есть, то можно принимать чесночный настой.
Питание при анемии
Обратите пристальное внимание на продукты своего повседневного рациона. Достаточно ли в них железа? Для того, чтобы в организме не произошел дефицит этого важного элемента, необходимо употреблять в пищу продукты, насыщенные железом. Железом богаты как продукты животного происхождения, так и растительного. Железо животного происхождения содержится в мясе, субпродуктах, птице и рыбе. При том, чем темнее мясо, тем больше в нем железа. Этот тип усваивается наиболее эффективно (от 15 до 30%). Из продуктов растительного происхождения наиболее богаты железом бобовые, шпинат, яблоки, злаковые, орехи, сухофрукты. Железо из растительных продуктов усваивается организмом менее эффективно. Для улучшения усвоения железа из продуктов растительного происхождения их следует принимать с продуктами богатыми витаминами С (цитрусовые, зелень, томаты, сладкий перец, шиповник, капуста). Также хорошо сочетается с железом фолиевая кислота. Ее можно обнаружить в зерновом хлебе, кукурузе, авокадо, рисе, овсяной, ячневой, и перловой крупах.