Содержание
- Синдром «сухого глаза»
- Механические причины «красного глаза» у пользователей МКЛ
- Токсико- аллергические реакции
- Гипоксические причины:
- Инфекционные причины.
- Действительно ли покраснение глаз может свидетельствовать о заражении коронавирусом?
- Причины покраснения глаз
- По медицинским показаниям: для кератоконуса и других болезней
- Декоративные модели: белые, без зрачков, с рисунком
- Преимущества и недостатки склеральных линз
- Подбор склер. Фото изделий с названием производителей
- Как правильно это одевать
- Полезное видео
- Что надо знать про хранение и использование контактной оптики
- Эписклерит
- Склерит
- Причины эписклерита и склерита
- Диагностика склерита и эписклерита
- Лечение эписклерита и склерита
Синдром «красного глаза» – обобщающее понятие, включающее в себя различные нозологические формы, типичным признаком которых является активная гиперемия конъюнктивы глазного яблока, то есть расширение артериол конъюнктивы, а иногда и более глубоких сосудов. Гиперемия (покраснение) глаза у пользователей МКЛ может быть вызвана рядом причин, не связанных с использование линз, а также факторами, возникшими в результате неправильного подбора или ухода за линзами. В этой связи особенно важно, чтобы первичный подбор или замену МКЛ одного типа на другой осуществлял квалифицированный врач-контактолог.
Пользователи линз также нуждаются в регулярном наблюдении офтальмолога с целью предотвращения возможных осложнений.
Основные причины синдрома « красного глаза» у пользователей МКЛ
- синдром «сухого глаза» (ССГ)
- механические причины (эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит)
- токсико- аллергические реакции (гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит)
- гипоксические осложнения(гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу)
- инфекции (конъюнктивиты, кератиты)
Синдром «сухого глаза»
– состояние, связанное с нарушением со стороны слезной пленки в виду недостаточной выработки слезы или избыточным ее испарением с поверхности глаза, что приводит к появлению дискомфорта со стороны глаз. Практически каждый человек в современном мире испытывал на себе симптомы, связанные с нарушением стабильности слезной пленки, в большинстве случаев даже не подозревая об истинных причинах дискомфорта в глазах. В одних случаях это состояние проявляется незначительными и нечастыми жалобами, в других – это тяжелый, изнуряющий и угрожающий здоровью глаза и зрению процесс. ССГ имеет 3 степени тяжести и вызывается разными причинами. Тяжелые стадии синдрома развиваются при аутоиммунных, гормональных или неврологических заболеваниях, а также как результат травм, хирургических вмешательств или воспалительных заболеваний. Такие случаи требуют совместного лечения со специалистами смежных специальностей.
Однако гораздо чаще ССГ протекает в легкой форме, но может приносить значительный дискомфорт. Существует категория пациентов, у которых стабильность слезной пленки и секреция слезы в нормальных условиях не нарушены. Однако влияние факторов внешней среды (сухой климат, дым, пыль, кондиционированный воздух, загрязненная выхлопными газами атмосфера), а также определенные виды деятельности (чтение, длительная работа с компьютером, неправильная организация рабочего пространства и несоблюдение адекватного режима зрительных нагрузок) ведет к редкому морганию и избыточному испарению слезы. В результате возникают симптомы «сухого глаза» : усталость, дискомфорт, жжение, ощущение инородного тела, засоренности, песка, покраснение глаз. Ношение МКЛ приводит к манифестации ССГ у лиц, имеющих предрасположенность к этому состоянию или испытывающих на себе негативное влияние окружающей среды. Как ни парадоксально, первым симптомом «сухого» глаза часто бывает слезотечение, что может вводить пациента в заблуждение.
Для диагностики ССГ используются объективные тесты: проба Норна, тест Ширмера, измерение высоты слезных менисков и другие.
Важно понимать, что излечить полностью ССГ невозможно. При коррекции этого состояния важно не только использование глазных капель, но и исключение негативного воздействия внешних факторов, правильная организация рабочего места, соблюдение режима зрительных нагрузок.
Механические причины «красного глаза» у пользователей МКЛ
К ним относят эрозии, прокрашивания роговицы, гигантский папиллярный конъюнктивит. Эрозии – поверхностные дефекты эпителия роговицы, и прокрашивания – менее выраженные дефекты эпителия, обнаруживаемые при окраске специальным красителем, возникают в результате ношения поврежденной линзы (заводской брак или неаккуратное использование), неправильной посадки линзы, длительного ношения высокогидрофильных линз, значительного загрязнения поверхности линз. Может протекать бессимптомно или вызывать покраснение глаз и дискомфорт.
Гигантский папиллярный конъюнктивит имеет двойственный механизм развития: это механическое раздражение слизистой загрязненной поверхностью линзы и аллергическая реакция на белковые отложения на ней. Способен вызывать резкий дискомфорт с покраснением глаз вплоть до непереносимости МКЛ.
Эти состояния требуют отмены ношения линз и проведения медикаментозного лечения, а также последующего изменения типа и режима ношения МКЛ. Мерами профилактики являются строгое соблюдение рекомендаций по ношению и уходу за МКЛ, а также обязательный подбор линз врачом- специалистом.
Токсико- аллергические реакции
включают в себя гигантский папиллярный конъюнктивит, стерильные инфильтраты роговицы, поверхностный точечный кератит. Причины и профилактика возникновения гигантского папиллярно конъюнктивита описаны выше. Поверхностный точечный кератит чаще возникает как аллергия на компоненты раствора по уходу за МКЛ и сопровождается покраснением глаза и слезотечением. Возникает непереносимость МКЛ из-за сильного жжения и зуда. В возникновении стерильных инфильтратов играют роль токсические и гипоксические факторы. Их возникновению сопутствуют покраснение глаза и ощущение инородного тела. Для лечения этих состояний назначаются глазные капли. Также очень важно прекратить ношение МКЛ на весь период лечения до полного выздоровления. В дальнейшем возможно использование линз более короткого срока замены или однодневных, не требующих использования растворов.
Гипоксические причины:
гипоксический «стресс» при перенашивании линз, пролонгироанном ношении или недостаточной очистке, стерильные инфильтраты роговицы, врастание сосудов в роговицу. Гипоксия – (др.-греч. ?π? — под, внизу + греч. οξογ?νο — кислород; кислородное голодание) — пониженное содержание кислорода в организме или отдельных органах и тканях, в данном случае – в роговице. Роговица – передняя прозрачная оболочка глазного яблока, одна из основных преломляющих сред оптической системы глаза. Поскольку МКЛ полностью покрывают поверхность роговицы, очевидно, они в той или иной мере оказывают влияние на обменные процессы в ней. Важно понимать, что роговица не имеет сосудов и кислород получает, в основном, из атмосферы посредством слезной пленки. Во время сна кислород поступает из влаги передней камеры и лимбальной сосудистой сети.
Острый «гипоксический» стресс у пользователей МКЛ может возникнуть после сна в линзах, перенашивании линз свыше рекомендуемого срока, при неправильной посадке, при непрерывном или пролонгированном ношении. Может сопровождаться субэпителиальными инфильтратами у лимба (в месте, где находится лимбальная сосудистая сеть), в этом случае может проявляться «роговичный синдром» – слезотечение, светобоязнь, ощущение инородного тела.
Врастание сосудов в роговицу происходит в случае хронической гипоксии как защитный механизм с целью повысить доставку кислорода к «голодающим» тканям. Новообразованные сосуды являются неполноценными по структуре и в случаях выраженной неоваскуляризации создают неэстетическую картину постоянных раздраженных красных глаз,заставляя пациента отказываться от контактной коррекции полностью.
Контактные линзы изготавливаются из материалов с различной способностью пропускать кислород, и соответственно, воздействие факторов гипоксии на роговицу будет различным. Важно строго соблюдать режим ношения, рекомендованный для каждого типа линз и для каждого пациента индивидуально, чтобы избежать гипоксических осложнений.
Инфекционные причины.
Заболевания глазной поверхности(конъюнктивиты, кератиты) возникают при простудных заболеваниях, нарушении целостности (травмы, эрозии роговицы), несоблюдении гигиенических условий при обращении с контактными линзами. Сопровождаются покраснением глаза, выделениями из глаз и развитием роговичного синдрома. При длительном течении конъюнктивита в отсутствии надлежащего лечения ,особенно в условиях постоянного ношения контактных линз, возникает высокий риск развития кератита – самого грозного из возможных осложнений от использования МКЛ, которое способно привести к потере зрения. Причем у людей, предпочитающих непрерывный режим ношения линз, риск появления кератита в 4-5 раз выше, чем при дневном ношении.
Пользователи контактных линз находятся в группе риска по развитию особого вида инфекции – акантамебного кератита. Акантамеба – это одноклеточный простейший организм, обитающий в загрязненной воде и влажной почве. Может встречаться в колодезной и водопроводной воде, джакузи. Ношение контактных линз создает благоприятные условия для его жизнедеятельности. Поэтому в 96% случаев акантамебный кератит встречается у пользователей контактных линз. К факторам риска относится:
- использование водопроводной или колодезной воды для очистки контактных линз,
- хранение линз в растворах, приготовленных в домашних условиях,
- использование загрязненного контейнера для хранения контактных линз,
- купание, мытье под душем и посещение джакузи в контактных линзах.
Заболевание начинается с сильной боли в глазу, красноты и светобоязни, затем происходит затуманивание и снижение остроты зрения. Требует незамедлительного лечения.При отсутствии своевременного лечения это заболевание может привести к потере зрения и необходимости пересадки роговицы.
Однако такую серьезную инфекцию можно предотвратить простым соблюдением правил гигиены и режима ношения контактных линз:
- строгое следование рекомендациям врача по уходу и чистке МКЛ
- никогда не применяйте водопроводную воду для ухода за линзами и контейнером. Всегда снимайте линзы ,когда принимаете ванну, душ или при посещении сауны, бани, бассейна. Если есть необходимость плавания в МКЛ, нужно использовать защитные водонепроницаемые очки, а после выхода снять контактные линзы, не донашивая до вечера
- всегда мыть руки и вытирать насухо перед снятием и надеванием линз
- если Вы используете линзы плановой замены, не забывайте ежедневно после снятия проводить механическую очистку или длительно споласкивать их под струей раствора
- регулярно промывайте и меняйте контейнеры для МКЛ
Поэтому мерами профилактики кератитов у пользователей контактных линз является строгое соблюдение гигиены, использование рекомендованного типа линз и режима ношения.
Таким образом, синдром «красного глаза» может быть вызван различными причинами и в зависимости от этого требует различных подходов в лечении
Важно запомнить – при появлении симптомов «красного глаза» нельзя заниматься самолечением, необходимо прекратить ношение контактных линз и немедленно обратиться к офтальмологу.
В начале октября прошли первые теледебаты кандидатов в вице-президенты США Камалы Харрис и Майка Пенса. Вполне естественно, что основное внимание политиков во время публичной дискуссии занимала глобальная пандемия коронавируса. Пока они страстно пикировались, периодически переходя на личности, главным предметом интереса зрителей, наблюдавших за прениями сторон, стал левый (красный) глаз действующего вице-президента.
Зная о том, что вирус в настоящее время распространяется по Белому дому, пользователи социальных сетей поспешили предположить, что красный глаз Майка Пенса — признак наличия у него коронавирусной инфекции (спойлер — нет, на самом деле следствие разрыва конъюнктивального сосуда). Сейчас об этом новом симптоме COVID-19 достаточно часто пишут в прессе. Но нужно ли связывать каждый случай покраснения глаз с коронавирусом?
Действительно ли покраснение глаз может свидетельствовать о заражении коронавирусом?
Причиной покраснения глаза может быть конъюнктивит, который, в свою очередь, может являться одним из симптомов коронавирусной инфекции. Об этом еще в марте заявила Американская академия офтальмологии. Но Центры по контролю и профилактике заболеваний США (CDC) не включают конъюнктивит в список частых симптомов COVID-19. Мета-анализ, опубликованный в Журнале медицинской вирусологии в мае, предоставил данные об 1,1% случаев конъюнктивита среди всех случаев COVID-19. Исследование показало, что конъюнктивит чаще встречается в тяжелых случаях коронавируса (3% по сравнению с 0,7% легких случаев).
Таким образом, конъюнктивит не является одним из основных симптомов COVID-19, равно как и не является самой распространенной причиной покраснения глаз.
Дальше попробуем разобраться, каковы же наиболее частые причины этого явления.
Причины покраснения глаз
Покраснение глаза возникает, когда сосуды на его поверхности (сосуды конъюнктивы, эписклеры, склеры) расширяются, что придает белкам глаз красный или розовый оттенок. Расширяться они могут по разным причинам, например, при подъеме артериального давления, употреблении алкоголя, зрительном перенапряжении, неполноценном сне и недосыпе, во время плача. Кроме того, глаза могут краснеть при их раздражении сигаретным дымом, пылью, при контакте с хлорированной водой в бассейне. Также глаза краснеют при механической травме глаза и окружающих его структур, попадании инородного тела в глаза.
Среди других частых причин покраснения глаз рассматриваются следующие:
Синдром сухого глаза (ССГ) — наиболее частая причина продолжительного покраснения глаз. Это состояние возникает, когда собственных слез недостаточно или страдает качество слезной пленки на поверхности глаза, вследствие чего слеза быстро испаряется с глазной поверхности. В результате глаз становится сухим, что приводит к его раздражению и появлению покраснения. Также сухость и раздражение глаз может возникнуть, если вы смотрите на экран компьютера в течение длительного времени (компьютерный зрительный синдром). Спровоцировать сухость в глазах может постоянный прием некоторых лекарственных препаратов, гормональные изменения в организме и сопутствующие заболевания (синдром Шегрена, сахарный диабет, аутоиммунные заболевания и др.).
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), при котором помимо покраснения глаз может наблюдаться отек, боль, зуд, жжение в глазах, слезотечение, выделения из глаз (слизистые, гнойные). Конъюнктивит бывает инфекционным (около 80% всех случаев острого конъюнктивита вирусные, также встречается бактериальный, реже хламидийный и грибковый) и аллергическим. В зависимости от причины, вызвавшей воспаление, тактика лечения различается.
Блефарит — воспаление века, частая причина покраснения и раздражения глаз вследствие нарушения работы «слезных» желез, располагающихся в толще век и продуцирующих секрет, который участвует в создании слезной пленки. Часто причиной блефарита (помимо инфекционных) является плохая гигиена век или использование некачественной косметики.
Увеит — воспаление сосудистой оболочки глаза, помимо покраснения может вызвать боль, ухудшение зрения, повышенную светочувствительность и светобоязнь. Симптомы часто возникают внезапно и быстро прогрессируют. При появлении признаков увеита следует незамедлительно обратиться к офтальмологу, так как промедление с лечением может привести к серьезным повреждениям глаза и необратимым последствиям, вплоть до слепоты.
Частое использование глазных капель (от покраснения глаз) — капли вызывают косметический эффект «отбеливания» глаз за счет содержащихся в них сосудосуживающих компонентов. Удивительно, но частое использование этих капель может сделать глаза еще более красными — за счет эффекта «обратного расширения» конъюнктивальных сосудов на фоне их постоянного применения. Перед закапыванием любых глазных капель следует сначала проконсультироваться с офтальмологом, чтобы установить причину покраснения глаз.
Контактные линзы — могут быть причиной покраснения и раздражения глаз за счет неправильной «посадки» линзы в глазу (плохо подобранные линзы), при слишком долгом их ношении, плохой гигиене линз. Более тяжелое осложнение, связанное с контактными линзами, включает в себя бактериальную инфекцию роговицы глаза, которая может угрожать зрению.
Субконъюнктивальное кровоизлияние — появляется вследствие разрыва кровеносного сосуда под конъюнктивой глаза, что часто выглядит довольно устрашающе, но обычно не причиняет непоправимого вреда глазу. Может быть следствием избыточного напряжения, поднятия слишком тяжелых предметов, сильного чихания и кашля, а также подъемов АД (часто у пожилых).
Острый приступ закрытоугольной глаукомы — серьезное заболевание глаз, при котором, помимо покраснения глаза, наблюдается резкая выраженная боль в глазу, головная боль, помутнение зрения, появление радужных кругов перед глазом. Обычно подобное состояние наблюдается в одном глазу, возникает вследствие быстрого повышения внутриглазного давления и требует неотложной медицинской помощи.
Эписклерит — воспалительное заболевание эписклеры, ткани между конъюнктивой и склерой. Характерно диффузное или локальное покраснение глазного яблока за счет расширения не только конъюнктивальных сосудов, но и эписклеральных сосудов, лежащих глубже. Реже встречается узелковая форма эписклерита, когда на глазном яблоке формируется узелок под конъюнктивой, окруженный расширенными сосудами. Часто эписклерит является самокупирующимся заболеванием, не требующим активного лечения. Зачастую причина эписклерита неизвестна, но в 1/3 случаев он возникает у пациентов с системными заболеваниями.
Это наиболее частые причины покраснения глаз, большинство из них не приводят к серьезным осложнениям для органа зрения. В случаях, если покраснение не проходит в течение нескольких дней или сопровождается болью, ухудшением зрения, светобоязнью, следует незамедлительно обратиться к офтальмологу.
Часто «красный глаз» пытается сказать нам что-то важное, не нужно этим пренебрегать, но и пугаться не стоит. Лучше всего — обратиться к специалисту и определить причину, даже если в итоге покраснение глаза не принесет никакого вреда.
Среди многообразия контактных линз особое место занимают склеральные.
Эти офтальмологические изделия отличаются большим диаметром, благодаря чему практически целиком покрывают и роговицу, и склеру (белковую оболочку).
При ношении данной оптики, которая может быть однотонной или с оригинальным рисунком, создаётся эффект полностью «залитых» глаз. За эту особенность линзы получили второе своё название — театральные.
Но используются они не только как экстравагантный косметический аксессуар, но и как средство коррекции зрения.
К содержанию ↑
По медицинским показаниям: для кератоконуса и других болезней
Склеральные линзы с различными оптическими характеристиками широко применяются в медицинской практике. Они незаменимы для устранения симптомов кератоконуса.
Данная патология возникает из-за потери роговицей упругости и её выпячивания под давлением внутриглазной жидкости. В результате возникают боли, жжение, зуд, рези в глазах, ухудшается зрение.
Накрывая роговицу и сглаживая конусовидное выпячивание на ней, склеральная оптика помогает справиться с перечисленными проявлениями заболевания. При этом развитие патологии линзы не останавливают.
Показанием к использованию линз «на весь глаз» являются различные травмы роговицы или её повышенная чувствительность. В этом случае оптика служит защитой для глазного яблока от болезненного воздействия внешних факторов.
А также применение склеральных средств коррекции зарекомендовало себя при снижении остроты зрения, синдроме сухого глаза, синдроме Стивена-Джонсона, эктазии роговицы, кератите, осложнениях после хирургических операций на глазах или лазерной коррекции зрительного органа, ожогах глазных яблок различной природы, опущении верхнего века.
Справка. Люди с диагнозами близорукость, дальнозоркость и астигматизм вместо роговичной контактной оптики могут использовать склеральные корректоры зрения с диоптриями.
К содержанию ↑
Декоративные модели: белые, без зрачков, с рисунком
Склеральные линзы успешно решают проблемы, связанные с врождёнными или приобретёнными внешними офтальмологическими дефектами. Они создают видимость здоровых глаз, помогают человеку не стесняться своей внешности.
Благодаря этим оптическим изделиям люди со слишком маленькой роговицей могут визуально её увеличить за счёт рисунка на линзе. А использование таких изделий при косоглазии даёт эффект нахождения зрачка в положенном месте.
Данная разновидность оптики также используется в качестве аксессуара для глаз при создании определённого имиджа. Склеральные линзы, однотонные или с рисунком, являются дополнением к эпатажным образам на тематических вечеринках или на съёмках фильмов.
К содержанию ↑
Преимущества и недостатки склеральных линз
Склеральные линзы обладают несколькими существенными «плюсами» по сравнению с роговичными оптическими изделиями.
- Этим средством коррекции разрешается пользоваться без вреда для здоровья на протяжении длительного времени — вплоть до нескольких суток. Такую возможность даёт эластичность материала, из которого изготовлены склеры — полимакона. Изделия из него не травмируют и не раздражают склеру и роговицу.
- При ношении склеральных линз практически исключена опасность возникновения отёка роговицы. В целях предупреждения этого побочного эффекта данная оптика производится со сквозными порами, пропускающими кислород и создающими эффект вентиляции глаза.
- Жёсткость и прочность офтальмологических устройств, полностью закрывающих глаз, позволяет пользоваться одной парой до двух лет. Благодаря этим свойствам за средствами коррекции легко ухаживать, а при падениях или другом физическом воздействии оптика надёжно защищена от деформаций.
- Свойства полимакона, из которого состоят склеры, допускают изменение размеров или формы изделий. При этом данные манипуляции никак не отражаются на практических качествах оптики.
Недостатки тоже есть:
- Один из ключевых минусов склеральной оптики — стоимость, которая в несколько раз превышает цену обычных роговичных линз.
- Данные коррекционные устройства не получится приобрести в аптеке или магазине модных аксессуаров. Так как все люди индивидуальны по форме и размеру глаз, то каждому конкретному человеку линзы нужно подбирать и подгонять персонально. Процесс занимает минимум 2—3 недели и сопровождается довольно неприятными процедурами.
- Чтобы ввиду своих особенностей склеры не навредили оптической системе человека, их рекомендуется носить под контролем офтальмолога.
- Автолюбителям придётся выбирать между склеральной оптикой и возможностью водить машину. При ношении линз данного типа возникает так называемый тоннельный эффект, поэтому садиться за руль в них запрещается.
Вам также будет интересно: Глаза будут благодарны: силикон-гидрогелевые линзы с улучшенным увлажнением и проницаемостью На передовых позициях в контактной оптике! Гидрогелевые линзы для глаз: что это такое Всего лишь краснота глаз или повод не идти на работу: выдаётся ли больничный при конъюнктивите? К содержанию ↑
Подбор склер. Фото изделий с названием производителей
Любую контактную оптику необходимо приобретать с учётом того, чтобы её использование давало максимальный эффект и не доставляло дискомфорта. В случае со склеральными линзами нельзя рассчитывать только на свой вкус и желания, их выбор необходимо доверить специалисту.
Фото 1. Контактные цветные линзы, модель называется «Блэк мини-склеры», производитель Elite Lens.
Прежде чем заказывать данное средство коррекции обязательно нужно посетить офтальмолога. Подходящие по всем параметрам склеральные диски можно подогнать под индивидуальные анатомические особенности строения глаза исключительно с помощью профессионального оборудования.
К содержанию ↑
С диоптриями
Если пациент планирует носить склеральную оптику в лечебных целях и ему нужны линзы с диоптриями, врачебное обследование перед выбором средства коррекции займёт несколько часов. Проводится: проверка остроты зрения, оптическая когерентная томография роговицы, отслеживание посадки изделий, выполнение специальных вычислений по подбору оптических изделий для конкретного клиента. Только с учётом этих параметров можно заказать линзы, идеально подходящие именно вам.
Фото 2. Прозрачная склеральная линза на глазу. Изделие используется в медицинских целях, подбирается офтальмологом.
В процессе их изготовления придётся 2—3 недели поносить пробную пару, чтобы убедиться в правильности замеров и соответствии изделия особенностям вашего органа зрения.
Важно! Кроме физиологических характеристик глаза, при выборе склеральной лечебной оптики необходимо брать во внимание динамичность вашей жизни и цели, которых хотите достичь с помощью коррекции зрения.
К содержанию ↑
Цветные линзы
Даже если склеральная оптика нужна только для косметического эффекта, её выбор следует начинать с визита к окулисту. После консультации и получения соответствующих рекомендаций можно определяться с дизайном изделия. Выбор расцветок декоративных линз очень богатый — от однотонной оптики до аксессуаров со сложными оригинальными рисунками. На каком из вариантов остановиться, подскажет интернет.
Фото 3. Декоративные корейские склеральные линзы Violet Sclera lens Colossus, производитель Phantasee.
Поисковые системы выдают тысячи фото людей в склеральных линзах самых различных модификаций и цветовых решений. Это позволит оценить, как смотрится на глазу определённый цвет или орнамент.
Важно! При выборе декоративных цветных линз «на весь глаз» допускается покупка их промышленных экземпляров, а не изготовленных по индивидуальному заказу. В этом случае рекомендуется пользоваться услугами профессиональных салонов оптики. Но даже эта мера не страхует от всевозможных осложнений при ношении изделий, ведь они будут выполнены без учёта особенностей глаз.
К содержанию ↑
Как правильно это одевать
В качестве профилактики раздражения перед тем как надевать склеральную оптику, рекомендуется закапать глаза специальной жидкостью, имитирующей натуральную слезу. Она заполнит пространство между полимером и поверхностью органа зрения, тем самым защитив склеру от механического воздействия.
Далее следуйте несложному алгоритму:
- Поскольку надевать необходимо стерильными руками, вымойте их перед процедурой с мылом. А также можно воспользоваться антибактериальным гелем, который не содержит спирта.
- Линзу из контейнера достаньте подушечкой указательного пальца. К лицу она должна быть повёрнута вогнутой стороной.
- Оттяните нижнее веко и поместите линзу на склеру широко раскрытого глаза. Расположить оптическое изделие нужно так, чтобы его нижний край оказался под линией роста ресниц.
- Когда линза размещена, несколько секунд интенсивно поморгайте. Если средство коррекции будет съезжать, поправьте его пальцем.
- После того как проделаете те же манипуляции со второй, глядя в зеркало, убедитесь, что оптика расположена симметрично.
Справка. При чётком соблюдении инструкции на весь процесс должно уйти не больше 20 секунд.
К содержанию ↑
Снимаем по инструкции
К снятию склеральной оптики, как и к её одеванию, приступать необходимо после дезинфекции рук. Пошаговая схема процедуры такова:
- Оттяните нижнее веко и посмотрите вверх.
- Коснитесь указательным пальцем центра линзы и пододвиньте её к нижнему веку.
- Когда оптическое изделие сдвинется со склеры, зажмите его пальцами и положите в контейнер со свежим раствором.
К содержанию ↑
Как носить такие линзы «на весь глаз»
Обладателям склеральной оптики важно знать, что она устойчива к различным погодным условиям. Но носить линзы «на весь глаз» в условиях искусственно созданных экстремальных температур опасно для здоровья.
Так, если надеть данное офтальмологическое изделие в баню или сауну, могут отечь глаза.
Для женщин при ношении такого типа линз важно уделять особое внимание выбору косметики. Подойдёт только та, на которой есть специальная пометка «Безопасно для глаз».
В склеральных нежелательно принимать водные процедуры или находиться в пыльной или прокуренной комнате.
Чтобы в глаза не попали возбудители инфекции или аллергены, необходимо придерживаться правил эксплуатации, а при малейшем дискомфорте или возникновении болевых ощущений — немедленно снять средства коррекции.
К содержанию ↑
Полезное видео
Посмотрите видео, в котором показано, как надеть и снять цветные склеры.
К содержанию ↑
Что надо знать про хранение и использование контактной оптики
Правила обращения со склеральными линзами сходны с нормами хранения прочей контактной оптики:
- Когда не пользуетесь средствами коррекции, хранить их необходимо в плотно закрытом контейнере с очищающей жидкостью, которая подлежит регулярной замене.
- Для промывания подходит физраствор либо специальная жидкость. Изделия категорически запрещается обрабатывать водопроводной водой. В крайнем случае для этих целей можно использовать дистиллированную.
- Усилить эффект при очищении можно с помощью таблетки протеина.
- Периодически полезно делать ультразвуковую чистку оптики. При выборе этого способа очищаются все слои полимакона.
Важно! Если по каким-либо причинам хотя бы одно изделие повредилось, заменить необходимо всю пару.
Чёткое соблюдение рекомендаций по использованию линз «на весь глаз» делает ношение склеральной оптики не только эффективным, но и комфортным. Несмотря на внешнюю экстравагантность данных изделий, они довольно просты в эксплуатации и успешно решают как косметические, так и медицинские задачи. При правильном подборе и использовании этих контактных средств коррекции их функциональность оправдывает себя в полной мере.
Скрыть рекламу
- Акции
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Консультация офтальмолога – бесплатно!
Скидки для друзей из социальных сетей!
- Специалисты
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Никулина Ольга Васильевна
Врач-офтальмолог
- Публикации в СМИ
“MediaMetrics”, радиостанция, программа “Медицинские гаджеты” (ноябрь 2017г.)
А знаете ли вы, что у нашего глаза есть защитный слой ткани, который предохраняет наше око от попадания туда различных микробов и инородных тел? К этой защитной оболочке прикрепляются нервные волокна и мышцы. Внешний, самый плотный слой ткани – конъюнктива, за ним следуют тонкая и прозрачная эписклера и внутренняя, менее плотная часть – склера (или белок глаза).
В случае поражения сосудистой оболочки нашего глаза туберкулемой, гранулемой и другой подобной инфекцией возможны заболевания верхних слоев склеры.
Склерит и эписклерит – воспаление поверхностных слоев наружной оболочки глаза.
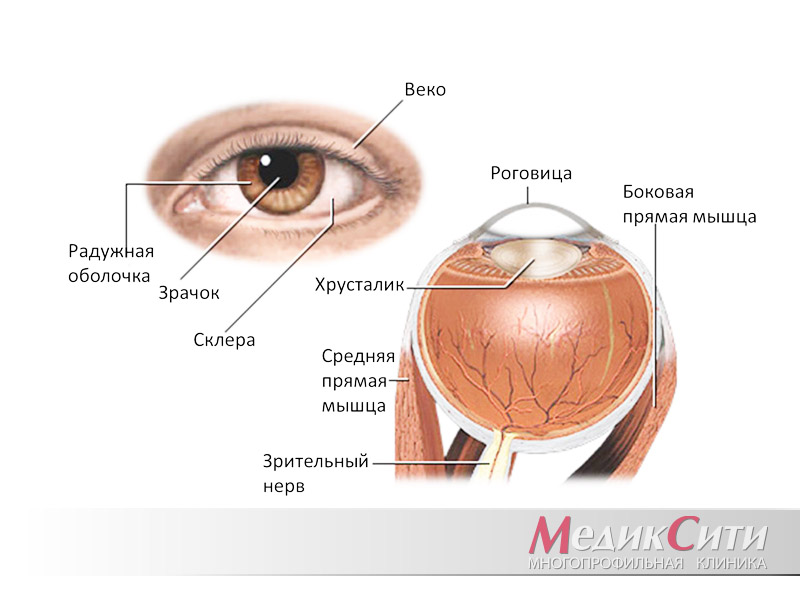
1
Строение глаза и глазного яблока
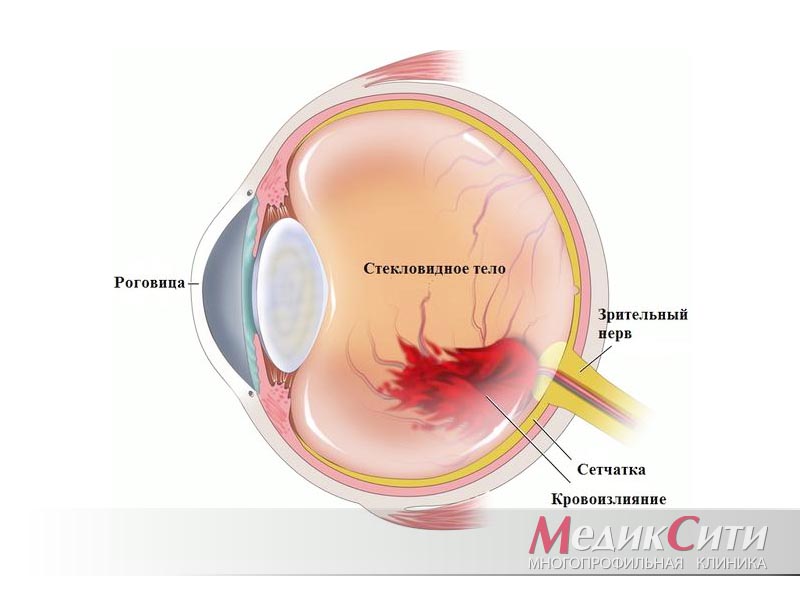
2
Эписклерит
3
Лечение склерита
Эписклерит
При эписклерите возникает воспаление на оболочке эписклеры, сопровождающееся появлением красной с фиолетовым оттенком сосудистой сеточки, а также болью в глазу.
Внешне эписклерит может напоминать конъюнктивит, хорошо знакомый многим людям. Однако при воспалении эписклеры не бывает гнойных и водянистых выделений, которые встречаются при конъюнктивите.
Обычно эписклерит длится недолго и в большинстве случаев самостоятельно проходит без всякого лечения в течение 7-14 дней. Данная патология чаще всего встречается у пожилых людей, и, как правило, 70% заболевших – это женщины.
Несмотря на кажущуюся безобидность заболевания, при эписклерите возможны осложнения в виде воспалительного процесса роговицы и сосудистой оболочки глаза.
Симптомы эписклерита
Чтобы не путать это заболевание с другой патологией глаза, постарайтесь запомнить следующие признаки эписклерита:
- нечеткое зрение;
- слезотечение из воспаленного глаза;
- повышенная чувствительность к свету;
- боль в глазу, увеличивающаяся при движениях глаза;
- выпуклые багровые или красные пятна, немного приподнятые над белком глаза.
Виды эписклерита
Простой эписклерит встречается чаще всего. Характеризуется незначительным воспалением, покраснением и болезненностью в области глаза. Заболевание полностью проходит в течение 2-х недель.
Узелковый эписклерит. На склере по всему периметру глаза появляются заметные сосудистые узелки, которые рассасываются в течение месяца. После исчезновения узелка остается синеватое пятнышко. При рецидиве заболевания новые узелки появляются уже на других местах. Узелковый эписклерит не вызывает слезотечения и боязни света.
Мигрирующий эписклерит – неожиданное возникновение на белках глаз отечных красных или фиолетовых очагов, которые пропадают через несколько дней или часов. Болезнь сопровождается сильным отеком век и головной болью. Для мигрирующего эписклерита характерны периоды затухания и новые всплески заболевания.
Розацеа эписклерит проявляется такими симптомами, как сосудистые узелки, воспаление роговицы глаза и появление розовых угрей (розацеа) на коже лица.
1
Диагностика и лечение склерита
2
Диагностика и лечение склерита
3
Лечение склерита
Склерит
Некоторые люди считают, что эписклерит и склерит – одна и та же болезнь. На самом деле это разные заболевания, имеющие сходную симптоматику на ранних стадиях.
Склерит встречается реже, чем эписклерит, и протекает намного тяжелее. Обычно сочетается с основной аутоиммунной или системной болезнью. Чаще всего данной патологией страдают люди в возрасте 30-60 лет.
Склерит может привести к таким серьезным последствиям, как потеря зрения. Если лечение не проводится, воспаление переднего отдела сосудистой оболочки в некоторых случаях способно спровоцировать появление осложненной катаракты и вторичной глаукомы.
Симптомы склерита
Воспаление начинается в верхнем слое склеры (как и при эписклерите), затем затрагивает глубокие структуры.
Можно выделить следующие общие симптомы склерита:
- слезотечение и светобоязнь;
- внезапная «простреливающая» боль, иррадиирующая в голову;
- очень болезненное воспаление красно-фиолетового цвета в виде бугорка на склере.
Виды склерита
Поверхностный склерит характеризуется обширным повреждением склеры возле лимба. Часто воспаление охватывает сразу оба глаза. На поверхности склеры и конъюнктивы наблюдаются отек и гиперемия, а также боль в области глазного яблока. Слезотечения почти нет. Заболевание носит хронический характер, продолжаясь с периодами ремиссии несколько лет. Зрение не снижается.
Глубокий склерит может быть гнойным и гранулематозным.
При гранулематозном склерите происходит создание инфильтратов в глубоких слоях склеры. У пациентов появляется светобоязнь, боль в глазу и слезотечение. Часто переходит в хроническую форму. При воспалении радужной оболочки, ресничного тела, роговицы и склеры возникает кератосклероувеит.
Гнойный склерит отличается острым течением заболевания. При этой патологии формируется болезненный очаг в месте прохождения передних и задних ресничных артерий. Очаг воспаления – темно красного цвета с желтоватым оттенком, который через некоторое время становится мягким и вскрывается. Затем в этом месте может образоваться рубец, который в некоторых случаях самостоятельно рассасывается.
Причины эписклерита и склерита
Точная причина возникновения этих двух заболеваний неизвестна. Однако ученые предполагают, что появление склерита и эписклерита связано с системными заболеваниями (склеродермия, ревматоидный артрит, системная красная волчанка).
Кроме того, среди предполагаемых причин могут быть вирусные болезни, токсико-аллергическая реакция организма на укусы насекомых, химические травмы и воспалительные заболевания глаз.
1
Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение
2
Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение
3
Заболевания наружной оболочки глаза. Склерит и эписклерит. Диагностика и лечение
Диагностика склерита и эписклерита
Заболевания выявляются с помощью офтальмологического обследования, с применением офтальмоскопии, биомикроскопии глаза и метода бокового освещения.
Для диагностики глубоких форм склерита проводится цитологическое и вирусологическое изучение соскоба конъюнктива в месте инфильтрата.
Для исследования токсико-аллергического характера заболевания применяется иммунологическая методика очаговых проб, позволяющая проанализировать реакцию организма на введение различных аллергенов.
Лечение эписклерита и склерита
Лечение эписклерита назначается врачом-офтальмологом на основании осмотра.
Лечение склерита зависит от причин, вызвавших заболевание. Возможно, врач пропишет больному лечение антибиотиками, салицилатами, кортикостероидами, сульфаниламидами, цитостатиками, антигистаминными лекарствами, иммуномодуляторами и т.д.
Если склерит появился из-за нарушения обмена веществ, сначала проводится коррекция этих нарушений.
При гнойной форме склерита может быть проведено вскрытие абсцесса.
При появлении некроза склеры возможна склеропластика.
Эффективным считается применение физиотерапевтического лечения (УВЧ, магнитотерапия и т.д).
В клинике «МедикСити» – только современное оборудование для комплексного обследования глаз. Высокопрофессиональные врачи-офтальмологи владеют новейшими методиками лечения широкого спектра заболеваний глаз. Мы знаем, как вылечить склерит и другие офтальмологические заболевания!









 Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский  Консультация офтальмолога – бесплатно!
Консультация офтальмолога – бесплатно!  Скидки для друзей из социальных сетей!
Скидки для друзей из социальных сетей! 

 “MediaMetrics”, радиостанция, программа “Медицинские гаджеты” (ноябрь 2017г.)
“MediaMetrics”, радиостанция, программа “Медицинские гаджеты” (ноябрь 2017г.) 




