Содержание


Пациенты, страдающие диабетическими изменениями на сетчатке, могут рассчитывать на потрясающий результат. Также используется метод терапии при образовании тромбов в центральной вене сетчатки. Показано такое лечение при возрастной макулодистрофии, а также при весьма распространённой среди современных людей сосудистой и венозной патологии.
Лазерная коагуляция в современных условиях клиник представляет собой амбулаторное лечение. В процессе проведения манипуляции используют капельную анестезию местного типа, которая отлично переносится практически всеми пациентами, независимо от возраста. Анестезия щадящая, потому не нагружает сердце, не вредит сосудам, не нарушает функции других важных органов. Процедура занимает от пятнадцати до двадцати минут. Человек не находится в больничных стенах длительное время. После операции предусмотрен непродолжительный отдых, после чего пациент возвращается к привычному уставу и распорядку.
Принцип лечения основан на инновационных разработках учёных. Например, на лазерном воздействии, которое приводит к резкому нагреванию, что вызвано свертыванием тканей. Лазерный луч наделён повышенной точностью. Он применяется для получения сращений в области перехода сетчатки и сосудов глазного яблока. В процессе операции на глазное яблоко пациента устанавливают специальный окуляр. Оптический прибор помогает лучу качественно проникнуть в глаз. Оперирующий доктор смотрит за процессом операции через микроскоп.
Преимущества лечения
- Не происходит вскрытие глазного яблока, что стало возможным благодаря использованию лазерной установки.
- Низкий риск инфицирования.
- Бескровная методика подходит большинству людей, независимо от анамнеза и возрастного диапазона.
- Нет необходимости в применении общего наркоза.
- Исключение стресса для организма.
- Отсутствует реабилитационный период.
Профилактическая коагуляция лазерным лучом
Периферическая профилактическая ЛКС представляет собой процедуру, направленную на укрепление периферической области сетчатки. Проводится она с профилактической целью. Дистрофия может стать причиной микроскопических разрывов и симптомов отслоения, плохо поддающихся восстановлению. Результатом отсутствия должного лечения в большинстве случаев становятся осложнения, ведущие к потере зрения.
Методика базируется обработке лазерным лучом истончённых областей сетчатки. Лазер склеивает поражённые зоны быстро и надёжно. Благодаря методу происходит уменьшение риска развития осложнений. Непосредственно на остроту зрения ППЛК не влияет. Результат зависит от многих факторов. Происходит активация кровообращения, усиленное питание поражённого участка сетчатки, профилактика отслаивания.
Процедура проходит быстро, не требует длительного восстановления. Пациент остаётся в клинике пару часов под наблюдением докторов, после чего может отправляться домой. Никаких мероприятий, связанных с изменением образа жизни в период восстановления, не предусмотрено. Человек сразу возвращается к работе.
Показания к лечению
По статистическим данным шестьдесят процентов пациентов нуждаются в лечении упомянутым методом. Периферическая дистрофия часто является причиной невозможности беременными пациентками родоразрешения естественным путём. При близорукости сетчатка растягивается и становится тоньше. Возрастает риск её травматизации во время родовой деятельности. Но прогресс не стоит на месте, а благодаря инновационным технологиям можно исправить ситуацию. Например, обратиться к методу ППЛК. Происходит её укрепление, предупреждается повреждение. Своевременно проведённая процедура даёт пациенткам с нестабильной сетчаткой шанс избежать кесарева сечения. Офтальмологи рекомендуют применение методики по профилактической лазерной коагуляции до тридцати пяти недель вынашивания плода.
Перечисленные нюансы целесообразнообсудить с доктором ещё на этапе планирования беременности. Не забывайте проходить регулярные медицинские осмотры, чтобы предупредить возможное развитие патологии. При наличии проблем с органами зрения рекомендовано незамедлительно показаться врачу.
Записаться на консультацию офтальмолога в Сургуте Оставьте заявку сейчас наш администратор перезвонит и уточнит детали Записаться к офтальмологу Posted at 15:31h Проблематика зрения
ЛАСИК является сегодня одной из наиболее массово выбираемых хирургических процедур во всем мире. Восприятие ЛАСИК людьми основывается в значительной степени на рекламе, которая намеренно обольщает пациентов провести хирургическое вмешательство без донесения до пациентов информации о рисках, побочных эффектах и противопоказаний. Воспринимаемые преимущества ЛАСИК-хирургии очевидны, в то время как риски и негативные эффекты широкой общественности не особо известны.
ЛАСИК необратим и может иметь результатом отдаленные ослабляющие здоровье осложнения. В 100% случаев после ЛАСИК присутствуют вредные эффекты даже при отсутствии клинически значимых осложнений. В таком контексте выбор хирургии является неприемлемым, поскольку существуют более безопасные альтернативы в виде очков или контактных линз.
Когда первые лазеры получили разрешение FDA на проведение ЛАСИК, мало кто знал об осложнениях и отдаленной безопасности процедуры. Первые клинические испытания недостаточно тщательно изучали вредные эффекты ЛАСИК. С того времени ряд медицинских исследований выявили риски ЛАСИК. Сейчас в офтальмологических медицинских журналах широко освещается то, что такие осложнения как сухой глаз , нарушения зрения при низкой освещенности являются общими и что формирование роговичного клапана навсегда снижает прочность на разрыв и биомеханическую целостность роговицы. Сегодня многие видные рефракционные хирурги ищут более приемлемые и более безопасные методы поверхностной абляции, такие как ФРК и ЛАСЕК, которые обходятся без создания роговичного клапана. ЛАСИК все еще продолжает оставаться наиболее часто проводимой процедурой.
Доклад Американской офтальмологической академии, опубликованный в 2002 году, констатировал, что синдром сухого глаза является наиболее частым осложнением при ЛАСИКе . Рефракционные хирурги осознают, что ЛАСИК индуцирует сухой глаз, тогда как пациенты не полностью информированы об этиологии, хронической природе и тяжести этого состояния.
Пациент выбирает ЛАСИК-хирургию с ожиданием улучшения качества жизни. Вместо этого многие живут с хронической болью в индуцированном ЛАСИК сухом глазу. Пациент должен быть информирован о том, что ЛАСИК-хирургия рассекает роговичные нервы, которые ответственны за производство слезы и что эти нервы больше не станут нормальными. Невозможность чувствовать и реагировать на сухость может привести к повреждению оптической поверхности глаза.
Заболевание сухой глаз – болезненное, хроническое состояние некоторых пациентов после ЛАСИК-хирургии. В 2001 году Hovanesian, Shah, и Maloney показали, что 48% пациентов после ЛАСИК заявляли о симптомах сухости в течение 6 месяцев после операции, в том числе изъязвленность, резкую боль и прилипание века к глазному яблоку.
Исследование клиники Майо (Mayo Clinic), опубликованное в 2004 году, показало, что через 3 года после ЛАСИК плотность роговичных нервов составляла только 60% от предоперационной . Эти изыскания основывались на объективных медицинских тестах, а не на опросах пациентов, что важно, так как пациенты с повреждением нервов могут не чувствовать сухости.
Научная литература полна описаниями случаев и докладами о ЛАСИК-индуцированных случаях сухого глаза. Большинство терапий сухого глаза обеспечивают только частичное симптоматическое облегчение. Индуцированный ЛАСИК сухой глаз невозможно восстановить.
Миллионы ЛАСИК-операций были проведены за последнее десятилетие. Многие пациенты страдают сейчас от ухудшения зрения ночью. Некоторые пациенты, особенно те, у кого широкий зрачок, подвергаются опасности при вождении (машины) ночью и больше не могут жить нормальной независимой жизнью.
Ухудшение качества зрения в зависимости от освещенности часто отмечается ЛАСИК-пациентами. Пациенты со зрачком, который расширяется больше, чем зона воздействия при ЛАСИК, имеют повышенный риск появления ухудшающих зрение зрительных аберраций и потери контрастной чувствительности . Риску подвержены даже пациенты с нормальным размером зрачка, поскольку лазер теряет эффективность на «склоне» роговицы, результатом чего является меньший, чем задумывавшийся, размер оптической зоны . Более новые лазерные технологии пытаются компенсировать это увеличением энергии лазера по периферии зоны абляции, но таким способом удаляется больше роговичных слоев, что увеличивает риск хирургически-индуцированной кератэктазии .
Ухудшение изображения и аберрации зрения при низкой освещенности после ЛАСИК были предсказуемы. Эти проблемы были широко изучены и описаны в связи с предыдущими рефракционными манипуляциями, такими как кератотомия и ФРК и связывались с размером зрачка . Если оптическая сила роговицы не постоянна в пределах диаметра зрачка, это выражается в аберрациях зрения и потере контрастной чувствительности. После катарактальной хирургии или замены хрусталика пациенты также жалуются на плохое зрение ночью, когда зрачок расширяется. Даже когда вместо ЛАСИК из соображений безопасности используют факичную интраокулярную линзу, часть пациентов испытывают стойкие помехи при ночном зрении.
Факторы, влияющие на ухудшение ночного зрения при низкой освещенности после рефракционной хирургии дискутировались в статьях и докладывались экспертами в течение двух десятилетий.
Роговица находится под постоянным воздействием нормального внутриглазного давления, направленного наружу. Коллагеновые пластины роговицы обеспечивают ее форму и биомеханическую устойчивость. ЛАСИК истончает роговицу и разрывает коллагеновые пластины, значительно ослабляя роговицу. Результатом этого является дальнейшее выпячивание задней части роговицы, которое может прогрессировать до состояния, известного как кератэктазия,характеризующегося потерей остроты корригированного зрения и возможного повреждения роговицы, требующей её трансплантации.
FDA, производители лазеров и рефракционные хирурги осознают, что должны быть пределы на толщину роговичного клапана, глубину абляции, диаметр оптической зоны, обусловленные роговичной биомеханикой. Когда FDA первоначально разрешало применение лазеров для ЛАСИК, был установлен минимум в 250 микрон для толщины роговицы под клапаном после ЛАСИК-хирургии чтобы предотвратить роговичную нестабильность и прогрессирующее выпячивание ее вперед. Более поздние сообщения в научной литературе показали, что 250 микрон недостаточно для гарантии биомеханической стабильности роговицы . В ответ некоторые хирурги прекратили проведение ЛАСИК, либо увеличили остаточную толщину роговицы в своей практике. Тем не менее, основная часть хирургов продолжала соблюдать начально установленное FDA «правило 250 микрон», даже несмотря на то, что было показано, что этот предел не является достаточным.
Правило «250 микрон» часто непреднамеренно нарушается при проведении хирургической процедуры, поскольку микрокератомы, которые формируют клапан при ЛАСИК, слабо предсказуемы и формируют клапан разной толщины . По этой причине толщина клапана должна измеряться в ходе операции. Большинство хирургов не используют эти важные измерения в ходе операции, чем подвергают пациентов с более толстым, чем ожидалось, сформированным клапаном, повышенному риску.
Кератэктазия может развиваться в течение месяцев или лет после кажущегося успешно проведенного ЛАСИКа . Поскольку большинство случаев не афишируется, реальная доля этих впечатляющих осложнений может остаться неизвестной. Единственный путь предотвращения хирургически индуцированной кератэктазии – отмена ЛАСИК как такового. Важно помнить, что ЛАСИК выбирается ,то есть есть альтернатива. Нет медицинских оснований подвергать пациентов риску потери зрения из-за не жизненно необходимой хирургической процедуры.
Вследствие проведенной ЛАСИК-хирургии наблюдались другие осложнения, опасные для зрения такие как инфекции, отслойки и разрывы сетчатки и макулярной области и кровоизлияния,повреждение зрительного нерва, диффузные ламеллярные кератиты, неравномерный клапан, сворачивание (скукоживание) и стрии клапанов, эпителиальные дефекты и врастание эпителия. Эти и другие осложнения могут иметь сильные, не проходящие в течение долгого времени, неблагоприятные эффекты.
Проведение ЛАСИК на обоих глазах в один день удобно и финансово выгодно для хирурга, но не в интересах пациента. Двусторонний одновременный ЛАСИК подвергает пациента риску потери зрения на обоих глазах и лишает пациента права на информированное согласие для оперирования второго глаза.
Изменения толщины роговицы и ее биомеханических свойств, вследствие ЛАСИК, оказывают влияние на измерение ВГД, заключающееся в ложном занижении значений. ЛАСИК-пациенты оказываются лицом к лицу с пожизненным риском недиагностируемости глазной гипертензии, которая может спрогрессировать в глаукому. Глаукома является основной причиной слепоты.
Результаты ЛАСИК – ухудшение зрения вблизи (потеря ближнего зрения)
Пациенты обычно слабо информированы о том, что им потребуются очки для чтения после 40 лет вне зависимости от того, делали они ЛАСИК или нет. Близорукие пациенты, которые не подвергались рефракционной операции, сохраняют возможность видеть вблизи естественным способом после 40 лет просто сняв свои очки. ЛАСИК увеличивает необходимость в очках для чтения, поскольку переносит фокус глаза с близкого расстояния вдаль. Потеря зрения вблизи после коррекции миопии ЛАСИК влияет на множество обыденных действий, не только на чтение. ЛАСИК-пациенты в возрасте за 40 могут открыть для себя, что они просто сторговали одни очки вместо других.
ЛАСИК необратим и дополнительные попытки зрительной реабилитации после неудачно проведенного ЛАСИК крайне ограничены. Жесткие газопроницаемые контактные линзы могут улучшить зрение, если пациент переносит линзы и их удастся подобрать. Процесс подбора контактных линз после ЛАСИК может быть дорог, занять много времени и осложниться синдромом сухого глаза, вызванным ЛАСИК. Многие пациенты в конце концов сталкиваются с необходимостью отчаянной борьбы за работоспособность при ухудшенном зрении. В крайних случаях может потребоваться трансплантация роговицы.
Удовлетворенность пациентов.
В 2001 году результаты проведенного опроса пациентов после ФРК и ЛАСИК выявили, что 19.5% сообщали о затруднениях в работе, 27.1% — неблагоприятные симптомы, 34.9% — оптические проблемы, 33.7% — ухудшение зрения за счет ослепления, и 41.5% затруднения при вождении .
Заключение
Зрение всегда считалось наиболее важным из всех пяти чувств. Потеря зрения как результат выбранного хирургического вмешательства, может привести к сильнейшим переживаниям, более сильным, чем от ухудшения «восприятия других чувств». ЛАСИК-хирургия проводится на здоровых глазах, с хорошим корректированным зрением, следовательно ЛАСИК должен быть под властью более высоких стандартов, чем другие медицинские процедуры, которые мы выбираем.
Используемые критерии неудач при ЛАСИК должны включать индуцированные расстройства зрения, сухой глаз, патологические изменения роговицы и психологическое влияние плохого результата.
Пациентам было отказано в полной правде о негативных эффектах от ЛАСИК; следовательно, они не в состоянии были дать информированное согласие. ЛАСИК-индустрия невосприимчива к медицинским исследовательским находкам, которые должны повысить стандарты безопасности. Вместо этого ЛАСИК-хирурги сопротивляются повышению стандартов безопасности в порядке определения групп потенциальных кандидатов и защищают себя от ответственности.
В рефракционной хирургии было и сейчас является фактом помещение интересов пациента на второе место после финансовой заинтересованности. Врачи этически обязаны ставить интересы пациента на первое место. ЛАСИК не является необходимой хирургической процедурой, при этом непременно вредит глазам каждого пациента; следовательно, это нарушение основной доктрины медицины: «Главное – не навреди».
По материалам сайта http://www.ochki.net, автор Мягких А. И.
Показания к проведению лазерной коагуляции Периферическая профилактическая лазерная коагуляция сетчатки назначается при обнаружении дистрофии сетчатки с целью ее укрепления и минимизации риска осложнений – появления микроразрывов и отслойки сетчатки. Поскольку истончение сетчатки может формироваться бессимптомно, контролю ее состояния следует уделять особое внимание. Профилактическая периферическая аргонлазерная коагуляция проводится:
- пациентам с миопией средней и высокой степени по показаниям (при дистрофии сетчатки, при отслойке сетчатки и пр.);
- при беременности для исключения риска отслойки сетчатки во время естественного родоразрешения и для получения показаний к нему;
Панретинальная лазерная коагуляция назначается при выявлении диабетической ретинопатии и неоваскуляризации, а также при патологиях, вызванных гипертонической болезнью. Под воздействием лазера устраняются новообразованные сосуды и бессосудистые области сетчатки, что приводит к улучшению кровоснабжения. Операция проводится в несколько посещений, количество и продолжительность которых зависит от степени поражения сетчатки. После панретинальной лазерной коагуляции необходимо регулярно посещать офтальмолога для своевременного выявления новых изменений сетчатки. В большинстве случаев лазерная коагуляция является безальтернативным методом лечения. Операция может проводиться как в плановом, так и в срочном порядке – это зависит от степени изменений сетчатки и угрозы осложнений. Противопоказания к проведению лазерной коагуляции Решение о проведении операции пациентам с остротой зрения ниже 0.1 принимается офтальмологом после тщательного обследования и прогнозирования рисков и результативности процедуры. Операция не проводится при следующих заболеваниях и состояниях:
- Воспалительные заболевания глаза;
- геморрагическая активность глазного дна;
- недостаточная прозрачность среды глаза.
Порядок проведения лазерной коагуляции Профилактическая операция проводится амбулаторно, под местной анестезией (капли). Перед началом процедуры на глазное яблоко надевается специальная линза, фиксирующая его положение. Эта же линза обеспечивает проникновение и точное точечное воздействие аргонового лазерного луча. Во время операции пациент смотрит в одну точку, не шевелясь и не меняя положение тела. Для удобства пациента его голова фиксируется в нужном положении. Как правило, коагуляция занимает от 3 до 15 минут на одном глазу. Операция безболезненна, дискомфорт вызывают только видимые зеленые вспышки лазера. Панретинальная лазерная коагуляция, в зависимости от сложности и обширности изменения сетчатки, занимает до 1 часа. Лечение часто разбивается на несколько визитов. Это связано с необходимостью тщательно проработать каждый пораженный участок, оставляя процедуру щадящей для пациента. Порядок проведения операции тот же, но в отдельных случаях капельная анестезия заменяется или дополняется инъекционной. После операции в течение одной-двух недель потребуется ограничить физические нагрузки и соблюдать предписания врача, в частности исключить из рациона алкоголь и соль. В целом, процесс реабилитации проходит легко, а побочные эффекты появляются редко (при выполнении всех рекомендаций по подготовке к операции и поведению после нее). Узнать стоимость лечения макулодистрофии сетчатки глаза можно по ссылке: Читайте о диагностике нарушений зрения в клинике Профессорская Плюс
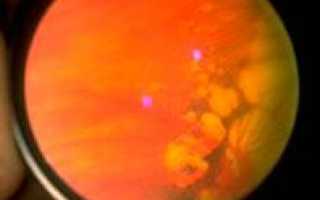
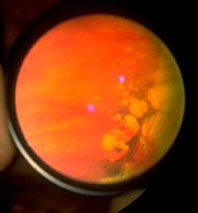
Лазерная коагуляция сетчатки проводится при разрывах и истончениях сетчатки. Разрывы сетчатки иногда могут проявляться возникновением «вспышек», «молний» перед глазом. Но чаще встречаются так называемые «немые» разрывы, которые пациент никак не ощущает (при этом они могут сопровождаться субклинической отслойкой сетчатки).
Самой опасной формой периферической дистрофии сетчатки являются разрывы сетчатки. Разрывы и истончения сетчатки возникают не только у близоруких людей. Они встречаются у людей среднего и пожилого возраста, у людей с дальнозоркостью, а также у людей с нормальным зрением.
Основной способ профилактики данного заболевания – это своевременная диагностика и лечение разрывов и истончений сетчатой оболочки глаза. Для этого необходимо тщательное обследование глазного дна через широкий зрачок при помощи специальной аппаратуры.
В «СМ-Клиника» при выявлении разрывов и истончений сетчатки проводят лечение – профилактическую лазерную коагуляцию сетчатки или отграничивающую лазерную коагуляцию сетчатки. При помощи специального лазера производится воздействие на сетчатку по краю разрыва, и, таким образом, происходит “склеивание” зоны разрыва (рубцевание) с подлежащими оболочками глаза, что препятствует проникновению жидкости под сетчатку и ее отслаиванию в этом месте.
Лазерная коагуляция в «СМ-Клиника» проводится амбулаторно и абсолютно безболезненно. Она занимает несколько минут и хорошо переносится даже детьми. Современные лазеры дают возможность специалистам «СМ-Клиника» лечить не только истончения и разрывы, но и субклинические (т. е. маленькие) и даже плоские ограниченные отслойки сетчатки.
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку* |
|---|
| – |
| – |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Приём офтальмолога в наших клиниках
div > .uk-panel’, row:true}” data-uk-grid-margin>
Малая Балканская, д. 23 (м. Купчино)
Часы работы:
Дунайский проспект, д. 47 (м. Дунайская)
Часы работы:
Проспект Ударников, д. 19 корп. 1 (м. Ладожская)
Часы работы:
Выборгское ш., д. 17 корп. 1 (м. Пр-т Просвещения)
Часы работы:
Маршала Захарова, д. 20 (м. Ленинский пр-т)
Часы работы:
Лечением заболевания периферическая дистрофия сетчатки занимается офтальмолог Быстрый переход
Лечение периферических дистрофий
Периферические дистрофии (дегенерации) сетчатки –патологические изменения периферии глазного дна, которые могут приводить к разрывам и отслойке сетчатки.
Часто офтальмологи в диагнозах указывают следующие аббревиатуры: ПХРД или ПВХРД. По сути, этот набор букв говорит лишь о наличии «проблемы» на периферии сетчатки, а не сообщает о виде дистрофии и степени ее опасности.
Что такое ПХРД и ПВХРД?
ПХРД – периферическая хориоретинальная дистрофия
Этот вид дистрофии затрагивает непосредственно сетчатку глаза и его сосудистую оболочку (хориоидею). ПХРД считается благоприятным видом дистрофии, так как не несет никаких рисков для формирования тяжелого осложнения — отслойки сетчатки. Наиболее ярким представителем семейства ПХРД является дистрофия по типу «булыжной мостовой», представляющая собой безобидные единичные или множественные очаги хориоретинальной атрофии, разбросанные по периферии сетчатки.
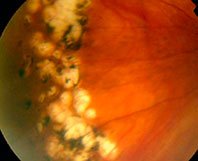
ПВХРД – периферическая витреохориоретинальная дистрофия
В сравнении с ПХРД, ПВХРД считается неблагоприятным видом дистрофии, так как в патологическом процессе, помимо сетчатки и хориоидеи, задействовано стекловидное тело (лат. сorpus vitreum), которое плотно спаяно с зоной хориоретинальной дистрофии. Считается, что при таких условиях, как подъем тяжестей, резкое сотрясение тела или головы, роды, стекловидное тело может провоцировать разрыв сетчатки, тем самым увеличивая риски формирования ее отслойки. Но, к счастью, на деле все не так страшно, как привыкли считать. Большинство ПВХРД являются безобидными и требуют просто динамического наблюдения. Существуют виды ПВХРД, опасность которых в большинстве случаев сильно преувеличена. К ним относятся 2 вида дистрофий: решетчатая дистрофия (или «решетка») и «след улитки». Именно об этих двух видах дистрофии офтальмологи постоянно спорят.
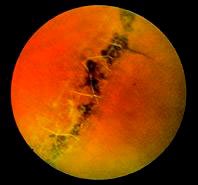
«решетчатая» дистрофия
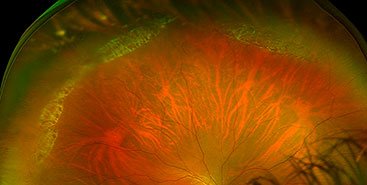
дистрофия по типу «след улитки»
Причины возникновения дистрофий
До сих пор причины возникновения периферических дистрофий не определены. Они могут формироваться в любом возрасте, у мужчин и женщин, у людей с близорукостью, дальнозоркостью или отсутствием проблем со зрением. Стоит отметить, что данные дистрофии все же чаще встречаются у близоруких людей (миопов) и, чем больше близорукость выражена, тем выше вероятность их возникновения. Например, одной из причин этого явления увеличенный размер глазного яблока у близорукого человека — когда все оболочки глаза перерастянуты, ухудшается питание сетчатки в зоне экватора глаза. Опасные дистрофии, такие как «решетка» и «след улитки», встречаются всего у 6-12% всей популяции.
Симптомы периферических дистрофий
Как правило, большинство периферических дистрофий, включая опасные «решетку» и «след улитки», протекают абсолютно бессимптомно. В редких случаях человек может отмечать появление вспышек, сверканий, молний в глазу. Эти признаки являются неблагоприятными и определяют степень опасности дистрофии. Данные симптомы могут быть предвестниками разрывов сетчатки или знаком того, что разрывы уже сформировались. В случае появления темной «шторки», «занавеса» в проекции поля зрения, сгущения плавающих «мушек» перед глазами – следует незамедлительно обратиться к специалисту. Эти симптомы являются признаками отслойки сетчатки и требуют оказания медицинской помощи в срочном порядке.
Лечение периферических дистрофий сетчатки
Не существует методов профилактики возникновения периферических дистрофий. Кроме того, уже имеющиеся дистрофии не подлежат лечению при помощи лекарств, различных БАДов, глазных инъекций и капель. В качестве лечения рассматривается процедура проведения профилактической ограничительной лазерной коагуляции сетчатки.
В случае выявления периферической дистрофии сетчатки офтальмологами Рассвета будут даны рекомендации по последующему ведению этого состояния — в зависимости от вида дистрофии и степени ее опасности.
Мы не назначаем «поддерживающую» терапию витаминами, лекарствами, различными БАДами. Эти методы уже давно признаны бесполезными и неэффективными при лечении периферических дистрофий. При необходимости, по показаниям, будет рекомендована ограничительная лазерная коагуляция сетчатки.
В качестве лечения подразумевается проведение профилактической ограничительной лазерной коагуляции сетчатки.
Этот метод является своего рода профилактикой возникновения отслойки сетчатки в месте нахождения опасной ПВХРД, никак не влияя на саму ПВХРД: дистрофия никуда не исчезает и не «заживает». При помощи специального лазера на сетчатке, вокруг имеющейся дистрофии или сформированного разрыва сетчатки создаются так называемые лазеркоагуляты. В точках лазерного воздействия происходит «склеивание» сетчатки с подлежащими оболочками — таким образом создается защитный барьер, который в случае возникновения отслойки сетчатки в месте дистрофии будет препятствовать ее дальнейшему распространению.
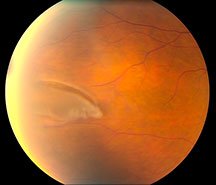
до лазеркоагуляции
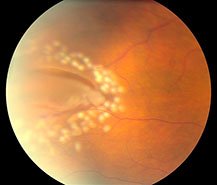
после лазеркоагуляции
Важно: данная процедура не является 100% защитой от отслойки сетчатки в оперированном глазу.
Существует вероятность, что сформированные коагуляты не смогут «удержать» сетчатку на месте, или отслойка возникнет совсем в другом месте. Поэтому правильнее будет воспринимать этот метод в качестве профилактической меры, снижающей риски отслойки сетчатки, и полностью не исключать ее возникновения.
Так нужно ли делать ограничительную лазерную коагуляцию сетчатки?
Как уже упоминалось выше, в лечении нуждается лишь малая часть дистрофий. Большая же доля дистрофий требует контрольного наблюдения в динамике.
Решение в пользу проведения лазерного лечения принимается в случае наличия опасных ПВХРД, сопровождающихся клиническими симптомами: «вспышки», «молнии», «искры» в глазах. Как правило, именно такие ПВХРД и приводят к формированию разрывов сетчатки с риском ее отслоения в будущем. Если ПВХРД не сопровождается никакими симптомами, решение в пользу проведения лазеркоагуляции может быть все же принято, учитывая сопутствующие факторы риска: отслойку сетчатки в наследственном анамнезе или на парном глазу, высокую степень близорукости, большую протяженность дистрофии, перенесенные травмы или операции на глазах и т.д.
Как лечат периферические дистрофии в клинике Рассвет?
Большинство дистрофий клинически себя не проявляют. Поэтому важно обращаться к офтальмологу и для профилактики этих патологий.
Наши офтальмологи проведут все необходимые обследования, включая осмотр сетчатки с широким зрачком, а также осмотр с использованием специальной диагностической трехзеркальной линзы Гольдмана для визуализации самой отдаленной периферии сетчатки. В случае выявления опасных дистрофий определят дальнейшую тактику ведения — контрольные осмотры в динамике или ограничительную лазеркоагуляцию сетчатки.
Мы не пугаем байками об отслойке сетчатки, не запрещаем заниматься спортом, самостоятельно рожать только по причине наличия близорукости или иной неопасной дистрофии.
Решение о дальнейшей тактике ведения принимается индивидуально в каждом конкретном случае с учетом всех сопутствующих факторов.