Содержание
Содержание
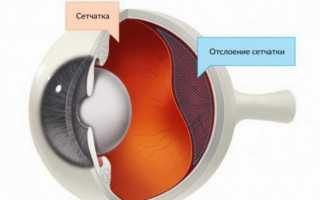
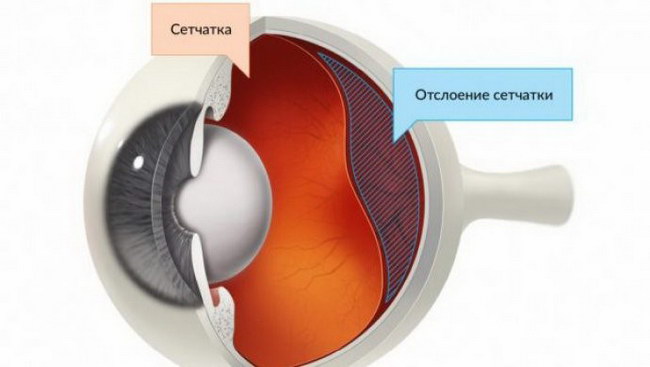
Отслойка сетчатки – распространенная патология, при которой слой, содержащий колбочки и палочки (нейроэпителий), отделяется от пигментного эпителия сетчатой оболочки из-за скопления жидкости. Заболевание существенно снижает уровень зрения. Развивается патология преимущественно у пожилых людей старше 60 лет. Традиционное лечение редко приносит ощутимые результаты. Единственным выходом становится операция при отслойке сетчатки глаза.
Причины отслоения сетчатки глаза
У молодых людей отслоение сетчатой оболочки нередко происходит после травмы глаза при разрыве оболочек. Есть еще ряд факторов, которые могут спровоцировать патологию в любом возрасте:
- условия труда, при которых происходит резкий перепад температур, воздействие химических веществ, раздражающих агентов;
- занятия спортом;
- наследственность;
- воспалительные процессы в кровеносной и нервной системах;
- опухоли.
С возрастом у человека появляются заболевания эндокринной и сердечно-сосудистой системы, влияющие на обмен веществ и кровоснабжение, что стимулирует отслоение сетчатки. Риск развития болезни повышается при сахарном диабете, гипертонии, ожирении.
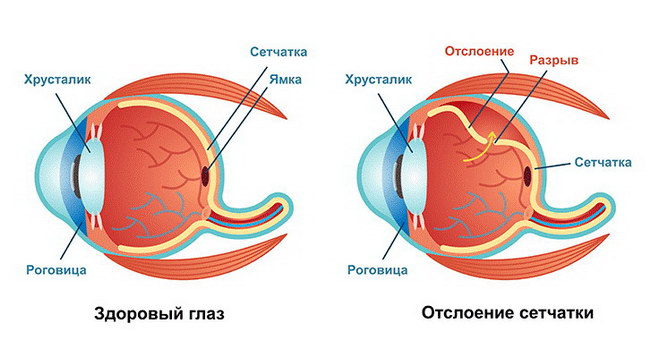
Виды отслойки сетчатки глаза
Разновидности отслоения сетчатки зависят от причины заболевания. Регматогенное заболевание обусловлено разрывами, которые могут быть спровоцированы травмой, дегенеративными поражениями, близорукостью, синдромами Стиклера и Марфана. Отслоение может произойти и в результате операции по удалению катаракты.
Тракционная разновидность заболевания связана с тягой от рубцов на поверхности сетчатой оболочки. Причинами их формирования могут стать ретинопатия, проникающая травма глаза.
При экссудативном отслоении жидкость скапливается в субретинальном пространстве. Это может произойти при наличии воспалительного процесса, при повышенном давлении и сосудистых заболеваниях, макулопатии, врожденных расстройствах.
Виды патологии различаются и по степени поражения:
- локальная – отслоение в пределах одной четверти всей площади сетчатки;
- субтотальная – происходит отрыв и отслоение от глазного дна;
- тотальная – охвачена вся площадь сетчатой оболочки.
От степени тяжести и вида отслоения зависят и признаки заболевания.
Симптомы патологии
Заболевание может длительное время протекать бессимптомно. Первый признак отслоения, который может заставить насторожиться, – фотопсия. Так называется состояние, при котором перед глазами вспыхивают молнии, искорки, яркие точки. При механическом воздействии на сетчатку возникают такие же импульсы, как и при воздействии светового луча. В результате сращивания ткани сетчатки становятся более чувствительными и острее реагируют на раздражение.
Заболевание может давать о себе знать медленно проплывающими перед глазами мушками, черными нитями. Иногда больной «видит» кольцо Вайса в виде круглого помутнения, указывающего на задний отрыв. Порой пациент жалуется на пропадание участков зрительного поля. Человек может видеть форму и размеры предметов искаженными.
Диагностика
Чтобы пресечь частичную или полную слепоту в результате заболевания, нужно своевременно начать лечение. Для постановки диагноза врач назначает ряд исследований:
- осмотр для определения остроты зрения и дефектов зрительных полей;
- биомикроскопия для обследования периферии глазного дна;
- офтальмоскопия (для выявления местоположения повреждений);
- УЗИ глаза (при наличии противопоказаний к офтальмоскопии);
- электрофизиологические процедуры для оценки лабильности и электрочувствительности систем.
Эти процедуры позволяют врачу поставить точный диагноз. Лечение при отслойке сетчатки глаза рекомендуется в зависимости от типа патологии.
Методы лечения отслоения сетчатки глаза
Существует 2 основные разновидности операции по восстановлению сетчатки глаза: экстрасклеральное пломбирование и витрэктомия. Для каждой из них характерны свои показания и методика проведения.
Экстрасклеральное пломбирование состоит из нескольких этапов:
- Врач разрезает внешний слой глазного яблока.
- Специальным прибором на склеру оказывается давление, чтобы прижать ее к сетчатой оболочке.
- Врач отмечает поврежденные зоны и изготавливает особые пломбы из силикона. Их устанавливают перед сетчаткой и сцепляют со склерой специальными нитями. Если жидкости скапливается слишком много, может потребоваться разрез склеры.
Когда нужно дополнительное крепление сетчатки, в стекловидное тело закачивают особую газовую смесь. Впоследствии для восстановления объема вместо газов после лечения заболевания вводят изотонический раствор.
Процедура экстрасклерального пломбирования довольно сложная и требует от хирурга точности движений и огромного профессионализма. Врачи нашей клиник успешно проводят подобные операции. В большинстве случаев удается полностью остановить дегенерацию сетчатой оболочки.
Витрэктомия – операция при отслоении, которую проводят в стационаре под наркозом. В склерах делают проколы, затем врач вводит особые инструменты и с их помощью воздействует на стекловидное тело. Его удаляют частично или полностью, заменяя силиконом и смесью газов.
Хирургическое вмешательство при отслоении сетчатки – трудная операция. После нее иногда случаются осложнения, которые со временем проходят:
- воспаление, которое проявляется слезотечением, сильным зудом, покраснением глазных яблок;
- изменение зрительного восприятия (после операции зрение падает, поэтому в период восстановления врачи советуют носить специальные очки);
- увеличение глазного давления (развивается редко, но в этом случае приходится проводить повторную операцию);
- сужение зрительного восприятия (в некоторых случаях связано с прогрессированием заболевания).
Если после операции появился дискомфорт, новые неприятные ощущения, следует сразу сообщить врачу. Он посоветует препараты и процедуры, которые улучшат состояние пациента после лечения заболевания.
В нашей клинике вы сможете пройти полную диагностику перед лечением заболевания и сделать операцию по восстановлению сетчатки. Наши врачи обладают огромным опытом в проведении подобных процедур при отслоении сетчатой оболочки. Они регулярно повышают квалификацию, поэтому клиенты могут быть уверены в положительном результате операции.
Нам доверяют
Метод лазерного лечения широко применяется в лечении различной патологии глазного дна.
О процедуре
Благодаря современной аппаратуре сложной системе наведения под микроскопом и системе подачи лазерного луча, лазерный хирург способен проводить операции с самой высокой точностью. Лазерное лечение проводится при периферических дистрофиях сетчатки, диабетических ретинопатиях, посттромботических ретинопатиях, а так же является одним из методов выбора при патологиях центрального отдела сетчатки, таких как центральная серозная хориоретинопатия и макулярные отеки различного генеза. Периферическая дистрофия сетчатки, чаще всего связана с увеличением длины глаза, в следствии, прогрессирования близорукости и ухудшения кровообращения в сосудистой оболочке глаза в этой зоне.
Причины возникновения периферических дистрофий сетчатки:
- предрасположенность, передаваемая по наследству
- воспалительные заболевания глаз
- травмы глаз
- гипертоническая болезнь
- атеросклероз
- диабет
- интоксикации
- перенесённые инфекции
- хронические и острые заболевания и т.д.
Однако, периферические дистрофии сетчатки могут развиться даже у пациентов без каких-либо аномалий рефракции и более тоже всех возрастных групп, включая даже детей. Вовремя не выявленная периферическая дистрофия приводит к одному из самых грозных офтальмологических заболеваний – разрывам и отслойке сетчатки. Профилактическая периферическая коагуляция сетчатки является процедурой выбора при обнаружении опасных дистрофических участков в сетчатке. Принцип метода основан на укреплении сетчатки лазерным излучением определённой длины волны. Данный метод является малотравматичным, эффективным и выполняются амбулаторно. Диабетическая ретинопатия является частым и наиболее тяжелым сосудистым осложнений сахарного диабета, приводящим во многих случаях к слабовидению и даже полной слепоте. Заболевание начинается с повышенной проницаемости сосудистой стенки и микроокклюзивных процессов в ретинальных сосудах, способствующих развитию ишемии сетчатки и появлению фиброваскулярных изменений на глазном дне. Наша задача вовремя выявить данные изменения и не допустить серьёзных осложнений. Диабетическая ретинопатия не в тяжёлых стадиях, также лечится при помощи лазерной фотокоагуляции сетчатки.
С помощью лазера:
- блокируются кровоизлияния
- коагулируются новообразованные сосуды
- уменьшаются явления кислородной недостаточности.
Благодаря лазерному лечению при диабетической ретинопатии:
- останавливаются дистрофические процессы
- улучшается кровообращение центральной зоны сетчатки
- стабилизируется состояние
Процедура лазерной коагуляции выполняется амбулаторно и не требует от пациента специальной подготовки.
Преимущество для наших пациентов
Для лазерного лечения сетчатки в офтальмологической клинике СПЕКТР используется первая и на сегодняшний день единственная в Москве паттерновая лазерная система нового поколения Integre Pro SCan, производства компании «ELLEX» Австралия. Преимуществом данной модели является наличие уникальной “Лаймово” — жёлтой (561нм) длинны волны, которая является самой безопасной и безболезненной для пациента, за счет низкого тепловыделения в хориоидеи, но при этом сохраняющая высокую мощность, позволяя хирургу качественно и быстро выполнить весь объем запланированного лечения. Отсутствие поглощения в ксантофилле дает возможность работать не только на периферии сетчатки, а даже в самой чувствительной ее центральной зоне, в макуле, что значительно расширяет область его применения и позволяет эффективно и безопасно бороться с диабетическим макулярным отёком и центральной серозной хориоретинопатией оптимизируя лазерное воздействие по мощности, размеру пятна и экспозиции, а хорошая проникающая способность обеспечивает равномерность фотокоагулятов и надёжность процедуры. Помимо длинны волны данная установка дает возможность нанесения до 36 лазерных импульсов за один раз, что в десятки раз сокращает время проведения процедуры. Также дает возможность работы импульсами 0,01 – 0,03 секунды для проведения ограничительной лазерной коагуляции при периферических дистрофиях и разрывах сетчатки, что позволяет добиться крепкой хориоретинальной спайки и в то же время не вызывает сильных болевых ощущений у пациента. Все это возможно за счет паттерновой системы, имеющейся в лазере. Также данная модель содержит дополнительные функции для минимизации человеческого фактора и исключает выполнение любой потенциально опасный для пациента манипуляции посредством встроенных ограничительных настроек минимизируя тем самым риск побочных эффектов и возможных осложнений. Также лазерная система позволяет проводить лазерную трабекулопластику для лечения глаукомы. При этом достигается наилучшая визуализация трабекулы и стойкий гипотензивный эффект после операции.
Своевременно проведенное лазерное лечение на новейшем оборудовании, лучшими хирургами, поможет сохранить возможность на долгие годы наслаждаться возможностью видеть улыбки наших родных и первые шаги наших детей и внуков.
Кто проводит операцию:
- Гудкова Ольга Алексеевна
- Родин Александр Сергеевич
Полезные статьи
Существует множество предрасполагающих факторов: наследственность, близорукость любой степени, особенно с растяжением переднезадней оси глаза, черепно-мозговые травмы, травмы органа зрения, заболевания шейного отдела позвоночника, сколиоз, дети, родившиеся в результате тяжелого течения беременности и родов, недоношенные дети.
Как правило, изменения сетчатки на периферии протекают без жалоб, и обнаруживаются при подробном осмотре глазного дна врачом-офтальмологом на фоне максимально расширенного зрачка. В том, что такая опасная патология никак не проявляет себя и заключается ее «коварство»: в любой момент она может привести к отслойке сетчатки с выраженным снижением зрения, тяжелым лечением и сложным прогнозом по остроте зрения. У некоторых внимательных пациентов могут быть плавающие помутнения перед глазами, появление молний, вспышек перед глазами.
Дистрофии сетчатки у пациентов врачами принято делить на требующие наблюдения и консервативного лечения и, так называемые, «риск формы» дистрофий сетчатки, в большом проценте приводящих к тяжелым осложнениям, требующих оперативного лечения.
Целью лечения является стабилизация изменений на глазном дне и профилактика отслойки сетчатки. Для этого выполняют профилактическую лазерную коагуляцию сетчатки в области дистрофических изменений, или отграничение вокруг уже существующего разрыва. Операция проводится под местной анестезией, лазерное лечение пациент воспринимает как яркие вспышки света, в послеоперационном периоде возникает легкий дискомфорт, снижение зрения на период от1 до 3 минут.
Основной способ профилактики дистрофий сетчатки и отслойки сетчатки – это регулярное наблюдение у офтальмолога с осмотрами глазного дна пациентов групп риска, при выявлении «риск форм» дистрофий сетчатки обязательное проведение профилактической лазерной коагуляции.
Пациенты с выявленными дистрофиями, пациенты группы риска должны проходить обследование у офтальмолога 1-2 раза в год.
Узнать подробнее о лазеркоагуляции сетчатки.
Смотрите также: Что делать, если у ребенка покраснел и гноится глаз Реакция слизистой оболочки, выстилающей веки изнутри и глазное яблоко на любой внешний раздражитель называется конъюнктивит. Амблиопия у детей Амблиопия или “ленивый глаз” – стойкое одно- или двустороннее снижение зрения, не связанное с органическими заболеваниями зрительного анализатора и не поддающееся коррекции оптическими линзами. Вернуться к списку Локальная отслойка сетчатки – это отделение сетчатой оболочки глаз от сосудистой. Отслоение происходит при разрыве сетчатки и проникновении жидкости под неё. В этом случае срочно требуется медицинская помощь, иначе это может привести к полной потере зрения. Отслоение сетчатки происходит при близорукости, различных травмах, внутриглазных новообразованиях, дистрофии сетчатой оболочки, при изменениях в стекловидном теле. Очень часто трудно выяснить причину возникновения заболевания, но существуют факторы, которые этому способствуют. Способствующими факторами могут быть: сахарный диабет, синдром Марфана – это врожденный дефект строения соединительной ткани. На отслоение влияют и возрастные изменения, осложнения после хирургического лечения катаракты, миопия и воспалительные процессы глаз. Также заболеванию способствуют и наследственные факторы.Симптомы, на которые стоит обратить внимание, это – появление пелены перед глазами. Часто больные пытаются самостоятельно избавиться от дискомфорта, промывая глаз настойками трав, чая или закапывают капли. Как правило, это не приводит к положительным результатам. Очень важно на приеме у врача правильно указать, с какой стороны появилась пелена. Так как по истечению времени она может закрыть все поле зрения. Характерными явлениями отслойки сетчатки являются вспышки в виде искр, ухудшение зрения, выпадение предметов из поля зрения, читаемый текст видится в искаженном виде.Для диагностирования заболевания проводится осмотр глаз с применением специальных инструментов. Проводится исследование остроты зрения при помощи таблицы, на которой изображены в черном цвете буквы, различные знаки, рисунки. Острота определяется на расстоянии пяти сантиметров. Каждый глаз исследуется индивидуально: один открыт, а другой прикрыт. Таким образом, определяется состояние главной области сетчатки. Также проводится исследование бокового зрения, которое дает возможность оценить состояние сетчатки на периферии. Обязательно измеряется внутриглазное давление, которое проводится при помощи тонометра Маклакова. При измерении давления, на центр роговицы глаза устанавливаются окрашенные грузики, отпечаток которых позднее подвергается измерению и расшифровыванию. Процедура проводится под местным наркозом, поэтому безболезненна. Также проводится осмотр глазного дна при помощи специальной контактной линзы Гольдмана.Лечение отслойки сетчатки возможно только хирургическим путем. Но эффективность операции зависит от своевременности начатого лечения. В случае длительного течения болезни, сетчатку , не получающую кислородное питание, восстановить очень сложно. Операция выполняется под общим или местным обезболиванием. При помощи операционного микроскопа находится место разрыва сетчатки , а затем при помощи холода или лазера закрывают его. Если отслоение сетчатки произошло частично, применяют способ локального пломбирования только в области разрыва. В случае произошедших изменений в стекловидном теле, производится его замена, то есть стекловидное тело удаляется, а вместо него вводится специальный раствор, который и придавливает сетчатку к сосудистой оболочке.Средствами профилактики являются элементарные правила предосторожности и техники безопасности в быту и на производстве, что способствует предотвращению травм глаз. Людям, которым за сорок следует раз в полгода проходить осмотр офтальмолога, ибо это заболевание приводит к полной потере зрения, гипотонии глаз и к воспалительным процессам.Наша клиника ДОБРОМЕД предлагает широкий спектр услуг по лечению и профилактике многих заболеваний глаз. В нашем центре работают высококвалифицированные специалисты с многолетним стажем работы не только в нашей стране, но и за рубежом. Мы используем только самые современные и передовые методы и технологии в лечении заболеваний, которые известны человечеству. Успеху лечения в нашей клинике способствует также высокоточная диагностическая и лечебная аппаратура, благодаря которой мы выставляем диагнозы максимально точно и быстро. В ответ о нашей работе, приятно видеть тысячи здоровых и счастливых глаз наших клиентов!
Направления лечения
Заказать звонок 

ЛАСИК необратим и может иметь результатом отдаленные ослабляющие здоровье осложнения. В 100% случаев после ЛАСИК присутствуют вредные эффекты даже при отсутствии клинически значимых осложнений. В таком контексте выбор хирургии является неприемлемым, поскольку существуют более безопасные альтернативы в виде очков или контактных линз.
Когда первые лазеры получили разрешение FDA на проведение ЛАСИК, мало кто знал об осложнениях и отдаленной безопасности процедуры. Первые клинические испытания недостаточно тщательно изучали вредные эффекты ЛАСИК. С того времени ряд медицинских исследований выявили риски ЛАСИК. Сейчас в офтальмологических медицинских журналах широко освещается то, что такие осложнения как сухой глаз , нарушения зрения при низкой освещенности являются общими и что формирование роговичного клапана навсегда снижает прочность на разрыв и биомеханическую целостность роговицы. Сегодня многие видные рефракционные хирурги ищут более приемлемые и более безопасные методы поверхностной абляции, такие как ФРК и ЛАСЕК, которые обходятся без создания роговичного клапана. ЛАСИК все еще продолжает оставаться наиболее часто проводимой процедурой.
Доклад Американской офтальмологической академии, опубликованный в 2002 году, констатировал, что синдром сухого глаза является наиболее частым осложнением при ЛАСИКе . Рефракционные хирурги осознают, что ЛАСИК индуцирует сухой глаз, тогда как пациенты не полностью информированы об этиологии, хронической природе и тяжести этого состояния.
Пациент выбирает ЛАСИК-хирургию с ожиданием улучшения качества жизни. Вместо этого многие живут с хронической болью в индуцированном ЛАСИК сухом глазу. Пациент должен быть информирован о том, что ЛАСИК-хирургия рассекает роговичные нервы, которые ответственны за производство слезы и что эти нервы больше не станут нормальными. Невозможность чувствовать и реагировать на сухость может привести к повреждению оптической поверхности глаза.
Заболевание сухой глаз – болезненное, хроническое состояние некоторых пациентов после ЛАСИК-хирургии. В 2001 году Hovanesian, Shah, и Maloney показали, что 48% пациентов после ЛАСИК заявляли о симптомах сухости в течение 6 месяцев после операции, в том числе изъязвленность, резкую боль и прилипание века к глазному яблоку.
Исследование клиники Майо (Mayo Clinic), опубликованное в 2004 году, показало, что через 3 года после ЛАСИК плотность роговичных нервов составляла только 60% от предоперационной . Эти изыскания основывались на объективных медицинских тестах, а не на опросах пациентов, что важно, так как пациенты с повреждением нервов могут не чувствовать сухости.
Научная литература полна описаниями случаев и докладами о ЛАСИК-индуцированных случаях сухого глаза. Большинство терапий сухого глаза обеспечивают только частичное симптоматическое облегчение. Индуцированный ЛАСИК сухой глаз невозможно восстановить.
Миллионы ЛАСИК-операций были проведены за последнее десятилетие. Многие пациенты страдают сейчас от ухудшения зрения ночью. Некоторые пациенты, особенно те, у кого широкий зрачок, подвергаются опасности при вождении (машины) ночью и больше не могут жить нормальной независимой жизнью.
Ухудшение качества зрения в зависимости от освещенности часто отмечается ЛАСИК-пациентами. Пациенты со зрачком, который расширяется больше, чем зона воздействия при ЛАСИК, имеют повышенный риск появления ухудшающих зрение зрительных аберраций и потери контрастной чувствительности . Риску подвержены даже пациенты с нормальным размером зрачка, поскольку лазер теряет эффективность на «склоне» роговицы, результатом чего является меньший, чем задумывавшийся, размер оптической зоны . Более новые лазерные технологии пытаются компенсировать это увеличением энергии лазера по периферии зоны абляции, но таким способом удаляется больше роговичных слоев, что увеличивает риск хирургически-индуцированной кератэктазии .
Ухудшение изображения и аберрации зрения при низкой освещенности после ЛАСИК были предсказуемы. Эти проблемы были широко изучены и описаны в связи с предыдущими рефракционными манипуляциями, такими как кератотомия и ФРК и связывались с размером зрачка . Если оптическая сила роговицы не постоянна в пределах диаметра зрачка, это выражается в аберрациях зрения и потере контрастной чувствительности. После катарактальной хирургии или замены хрусталика пациенты также жалуются на плохое зрение ночью, когда зрачок расширяется. Даже когда вместо ЛАСИК из соображений безопасности используют факичную интраокулярную линзу, часть пациентов испытывают стойкие помехи при ночном зрении.
Факторы, влияющие на ухудшение ночного зрения при низкой освещенности после рефракционной хирургии дискутировались в статьях и докладывались экспертами в течение двух десятилетий.
Роговица находится под постоянным воздействием нормального внутриглазного давления, направленного наружу. Коллагеновые пластины роговицы обеспечивают ее форму и биомеханическую устойчивость. ЛАСИК истончает роговицу и разрывает коллагеновые пластины, значительно ослабляя роговицу. Результатом этого является дальнейшее выпячивание задней части роговицы, которое может прогрессировать до состояния, известного как кератэктазия,характеризующегося потерей остроты корригированного зрения и возможного повреждения роговицы, требующей её трансплантации.
FDA, производители лазеров и рефракционные хирурги осознают, что должны быть пределы на толщину роговичного клапана, глубину абляции, диаметр оптической зоны, обусловленные роговичной биомеханикой. Когда FDA первоначально разрешало применение лазеров для ЛАСИК, был установлен минимум в 250 микрон для толщины роговицы под клапаном после ЛАСИК-хирургии чтобы предотвратить роговичную нестабильность и прогрессирующее выпячивание ее вперед. Более поздние сообщения в научной литературе показали, что 250 микрон недостаточно для гарантии биомеханической стабильности роговицы . В ответ некоторые хирурги прекратили проведение ЛАСИК, либо увеличили остаточную толщину роговицы в своей практике. Тем не менее, основная часть хирургов продолжала соблюдать начально установленное FDA «правило 250 микрон», даже несмотря на то, что было показано, что этот предел не является достаточным.
Правило «250 микрон» часто непреднамеренно нарушается при проведении хирургической процедуры, поскольку микрокератомы, которые формируют клапан при ЛАСИК, слабо предсказуемы и формируют клапан разной толщины . По этой причине толщина клапана должна измеряться в ходе операции. Большинство хирургов не используют эти важные измерения в ходе операции, чем подвергают пациентов с более толстым, чем ожидалось, сформированным клапаном, повышенному риску.
Кератэктазия может развиваться в течение месяцев или лет после кажущегося успешно проведенного ЛАСИКа . Поскольку большинство случаев не афишируется, реальная доля этих впечатляющих осложнений может остаться неизвестной. Единственный путь предотвращения хирургически индуцированной кератэктазии – отмена ЛАСИК как такового. Важно помнить, что ЛАСИК выбирается ,то есть есть альтернатива. Нет медицинских оснований подвергать пациентов риску потери зрения из-за не жизненно необходимой хирургической процедуры.
Вследствие проведенной ЛАСИК-хирургии наблюдались другие осложнения, опасные для зрения такие как инфекции, отслойки и разрывы сетчатки и макулярной области и кровоизлияния,повреждение зрительного нерва, диффузные ламеллярные кератиты, неравномерный клапан, сворачивание (скукоживание) и стрии клапанов, эпителиальные дефекты и врастание эпителия. Эти и другие осложнения могут иметь сильные, не проходящие в течение долгого времени, неблагоприятные эффекты.
Проведение ЛАСИК на обоих глазах в один день удобно и финансово выгодно для хирурга, но не в интересах пациента. Двусторонний одновременный ЛАСИК подвергает пациента риску потери зрения на обоих глазах и лишает пациента права на информированное согласие для оперирования второго глаза.
Изменения толщины роговицы и ее биомеханических свойств, вследствие ЛАСИК, оказывают влияние на измерение ВГД, заключающееся в ложном занижении значений. ЛАСИК-пациенты оказываются лицом к лицу с пожизненным риском недиагностируемости глазной гипертензии, которая может спрогрессировать в глаукому. Глаукома является основной причиной слепоты.
Результаты ЛАСИК – ухудшение зрения вблизи (потеря ближнего зрения)
Пациенты обычно слабо информированы о том, что им потребуются очки для чтения после 40 лет вне зависимости от того, делали они ЛАСИК или нет. Близорукие пациенты, которые не подвергались рефракционной операции, сохраняют возможность видеть вблизи естественным способом после 40 лет просто сняв свои очки. ЛАСИК увеличивает необходимость в очках для чтения, поскольку переносит фокус глаза с близкого расстояния вдаль. Потеря зрения вблизи после коррекции миопии ЛАСИК влияет на множество обыденных действий, не только на чтение. ЛАСИК-пациенты в возрасте за 40 могут открыть для себя, что они просто сторговали одни очки вместо других.
ЛАСИК необратим и дополнительные попытки зрительной реабилитации после неудачно проведенного ЛАСИК крайне ограничены. Жесткие газопроницаемые контактные линзы могут улучшить зрение, если пациент переносит линзы и их удастся подобрать. Процесс подбора контактных линз после ЛАСИК может быть дорог, занять много времени и осложниться синдромом сухого глаза, вызванным ЛАСИК. Многие пациенты в конце концов сталкиваются с необходимостью отчаянной борьбы за работоспособность при ухудшенном зрении. В крайних случаях может потребоваться трансплантация роговицы.
Удовлетворенность пациентов.
В 2001 году результаты проведенного опроса пациентов после ФРК и ЛАСИК выявили, что 19.5% сообщали о затруднениях в работе, 27.1% — неблагоприятные симптомы, 34.9% — оптические проблемы, 33.7% — ухудшение зрения за счет ослепления, и 41.5% затруднения при вождении .
Заключение
Зрение всегда считалось наиболее важным из всех пяти чувств. Потеря зрения как результат выбранного хирургического вмешательства, может привести к сильнейшим переживаниям, более сильным, чем от ухудшения «восприятия других чувств». ЛАСИК-хирургия проводится на здоровых глазах, с хорошим корректированным зрением, следовательно ЛАСИК должен быть под властью более высоких стандартов, чем другие медицинские процедуры, которые мы выбираем.
Используемые критерии неудач при ЛАСИК должны включать индуцированные расстройства зрения, сухой глаз, патологические изменения роговицы и психологическое влияние плохого результата.
Пациентам было отказано в полной правде о негативных эффектах от ЛАСИК; следовательно, они не в состоянии были дать информированное согласие. ЛАСИК-индустрия невосприимчива к медицинским исследовательским находкам, которые должны повысить стандарты безопасности. Вместо этого ЛАСИК-хирурги сопротивляются повышению стандартов безопасности в порядке определения групп потенциальных кандидатов и защищают себя от ответственности.
В рефракционной хирургии было и сейчас является фактом помещение интересов пациента на второе место после финансовой заинтересованности. Врачи этически обязаны ставить интересы пациента на первое место. ЛАСИК не является необходимой хирургической процедурой, при этом непременно вредит глазам каждого пациента; следовательно, это нарушение основной доктрины медицины: «Главное – не навреди».
По материалам сайта http://www.ochki.net, автор Мягких А. И.